JunchanのHealth attitude blogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 疾患の発症、それは身体の変調、いつもと違う、痛みがあるなどの症状から、具体的な病名・疾患につながるのではないでしょうか。時に症状という明確な疾患につながるような確証がみられないこともよくあります。症状は、人によって現れ方もさまざまなことがあります。身体状況によっていろいろな出現の仕方がある疾患もあります。そして、同じ疾患名でも、いくつかのパターンに分類される疾患もあります。先日の糖尿病も1型と2型では大きく異なります。その特徴となる糖尿病の症状をそれぞれまとめていきましょう。
1. 身体のサイン、糖尿病の「高血糖症状」とは?
1-1 はじめに知って欲しい「高血糖症状:多飲・多尿・体重減少」
1-2 劇症1型糖尿病の初期症状「糖尿病性ケトアシドーシス」とは
1-3 2型糖尿病で注意したい「高浸透圧高血糖症候群」
今日のプラスα
2.2型糖尿病に多く見られる「糖尿病の慢性症状」
3.疾患の合併症の進行を知るための『臨床検査』を再確認
生理検査アティテュード®からのメッセージ
・症状から自分の状態を知ること
1.身体のサイン、糖尿病の「高血糖症状」とは?
1-1 はじめに知って欲しい「高血糖症状:多飲・多尿・体重減少」
糖尿病の症状は、血液中のブドウ糖濃度が上昇することにより生じます。
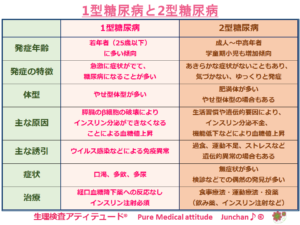
糖尿病には、大きく分けて、1型と2型があることを以前のブログ「知って欲しい §1 1型糖尿病は2型とは違う」でも伝えしています。比較しながら症状をまとめていきましょう。
❍糖尿病をどのように理解していますか?
多くの方の糖尿病への理解は、
糖尿病=生活習慣病
というイメージをもたれている方が多いのでしょうか。
確かに糖尿病という疾患の約90%は、生活習慣が原因となるタイプといわれる2型糖尿病だからであり、厚生労働省の基本方針に掲げられている内容が、2型糖尿病が対象となっていると考えられるからだと私は思っています。糖尿病の以前のブログで扱ったように、健康寿命の延伸を目的として、医療費の削減という大きな課題があるからだと思っています。
❍糖尿病種類の再確認
種類を再確認しておきましょう。おもに糖尿病の発症原因(インスリン分泌)により分類されます。
●糖尿病タイプ・種類 (インスリンでの分類)
- 1型糖尿病:膵β細胞の破壊による絶対的インスリン欠乏 ※関連ブログ「1型糖尿病は2型とは違う」
- 2型糖尿病:生活習慣が環境因子関連ブログ ※「知って欲しい糖尿病の基礎」
- その他、特定の機序、糖尿病以外の疾患、治療薬などの影響での血糖値上昇
- 妊娠糖尿病:妊娠中の血糖値の上昇、出産ご戻るが、将来的に糖尿病を発症しやすいとされています。
「糖尿病」でWeb検索を行うと生活習慣から発症する2型糖尿病がほとんどです。全体数の90%ですからその数字もうなずけます。そして、先日の「世界糖尿病デー」も、生活習慣病による糖尿病の増加を懸念して、認知活動を意図したものかと思います。
先日の1糖尿病のブログでもお伝えしましたが、1型糖尿病は、全体の5%と言われていますが、絶対数が多い糖尿病の5%です。日本国内での1型糖尿病を発症されている方は、約10万人~14万人(有病率で0.09%~0.11%)罹患しているということで、現状では治らない疾患とされています。
<1型糖尿病と2型糖尿病>
❍糖尿病の初期症状 おもに2型糖尿病
ある糖尿病情報サイトには、このように記載されていました。以下概略です。
1型糖尿病も2型糖尿病も症状は非常に似ています ⇐ とありましたが…
血糖値の上昇による糖尿病の初期症状は、高血糖(160~180mg/dLを超えた状態)の直接的な影響として、以下のような症状が現れます。
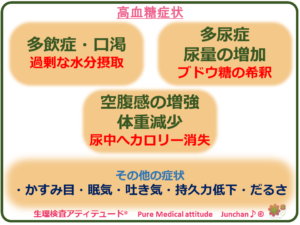
高血糖症状
- 口渇 :糖の排泄のために過剰な水分摂取が必要になる(多飲症)
- 尿量の増加 :腎臓でのブドウ糖の希釈による尿量の増加(多尿症)
- 空腹感の増強:尿中への大量カロリー消失による強い空腹感(体重減少)
その他の糖尿病の症状には以下のものがあります。
- かすみ目
- 眠気
- 吐き気
- 運動時の持久力低下 など
糖尿病は、血糖値が上昇する疾患のため、当然、1型糖尿病も2型糖尿病も症状は似ています。
注意して戴きたいのは、このような症状は、おもに2型糖尿病としてみられる症状とされ、
2型糖尿病は、
初期症状がほとんど無い、慢性的に進行していく疾患
このことを理解してください。このような症状が出現したら、糖尿病はしっかりと進行している状態であるということです。糖尿病では、かなり血糖値が高くならないと症状として自覚することが出来ないということになります。言い換えると、身体が危険な状態にあるということであり、適切に医療機関に受診する身体の緊急事態だということです。
※そして、この高血糖症状は、劇症1型糖尿病の初期症状でもあります。
- 口渇 :糖の排泄のために過剰な水分摂取が必要になる(多飲症)
- 尿量の増加 :腎臓でのブドウ糖の希釈による尿量の増加(多尿症)
- 空腹感の増強:尿中への大量カロリー消失による強い空腹感(体重減少)
1型でも、2型でも「高血糖」を疑う症状がみられたら、
速やかに医療機関に受診してください
<Attention!高血糖の症状>
1-2 劇症1型糖尿病の初期症状「糖尿病性ケトアシドーシス」とは
上記で、2型の糖尿は、初期症状がほとんど無いということに合わせて、高血糖症状が出現したときには、糖尿病の慢性症状が進行した状態だとお伝えしました。しかし、1型糖尿病では、
1型糖尿病は、
『高血糖症状』が初期症状として出現する疾患
高血糖が初期症状として見られるということなのです。そして、注意して欲しい、糖尿病の急性合併症「」
❍注意したい劇症1型糖尿病「糖尿病性ケトアシドーシス」
1型糖尿病は、突然、劇的に発症することがある疾患です。そして、その症状を放置すると危険な疾患だということです。1型糖尿病の種類は、先日のブログでお伝えしましたが、その中の「劇症1型糖尿病」がこのタイプです。急激な発症・急激な高血糖をから上記のような「高血糖症状」を示します。
糖尿病性ケトアシドーシスと呼ばれる状態は、体内で過剰な酸が作られる状態です。そのために、血液が酸性に傾きアシドーシスの状態になります。生じる重篤な症状とされ、急激に発生することがあります。このアシドーシスの状態を改善しようと身体は作用しますので、初期症状として、強い口渇と頻尿という糖尿病の高血糖症状が出現し、この症状に加えて、吐き気、嘔吐、疲労のほか、特に小児では腹痛がみられることもあるとされています。
アシドーシスとは?
《血液のPHとは?》
血液のpH値の正常範囲は7.35~7.45くらいとされ、やや塩基性を示しています。通常人の身体は、pH値を7.40あたりの維持するように恒常性が保たれています。アシドーシスは、おもな原因により、代謝性と呼吸性に分けられますが、高血糖によるアシドーシスは、代謝性アシドーシスとなります。
《代謝性アシドーシス》
ケトン体の多量の生成などにより体内の酸の量が増加することのより、アシドーシスの状態となります。代謝性アシドーシスは代謝異常の結果として起こることもあり、ショック状態が進行したときや、身体は、酸を過剰に産生します。
《1型糖尿病のコントロール不良による糖尿病性ケトアシドーシス》
1型糖尿病では、インスリンの産生が出来なくなるため、血液中のブドウ糖代謝が出来なくなり高血糖状態となります。その結果、身体はエネルギー不足となるために、脂肪を分解してエネルギーを作り出します。この副産物としてケトン体が産生され身体は、高ケトン血症となります。その結果、血液は、酸性に傾くケトアシドーシスとなります。
●高血糖症状と身体の恒常性:血液の酸塩基平衡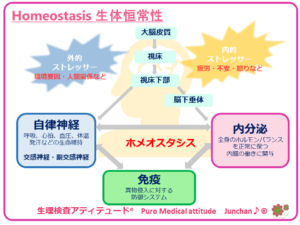
この糖尿病性ケトアシドーシスの初期症状は、血液が酸性に傾くために生じます。人の身体には、恒常性を保とうとする機能「ホメオスタシス」がありますので、当然このアシドーシスの状態を改善しようと身体は反応します。
血液の状態酸性状態を是正しようと、呼吸も作用し、深く速い呼吸になる傾向があります。吐く息がアセトン臭と呼ばれことがある、腐敗寸前の果物のようなフルーツ様のニオイになるといわれています。
早期の対応が必要とされる症状で、糖尿病性ケトアシドーシスの進行により、昏睡など重篤な症状となることもあるとされ速やかな対応が必要となる状態だとされます。
●「糖尿病性ケトアシドーシス」は、1型糖尿病を発症後でも注意!
1型の種類のところで説明していますが、インスリン分泌の部分的な回復状態から、一時的にハネムーン期といわれる血糖値が正常値に近い期間が長く続くことがあります。そのような時にも起こしやすい症状とされるために、ぜひ知っていて欲しい症状です。
●2型糖尿病の場合でも注意が必要
2型糖尿病の場合、感染症、脳血管障害、手術、高カロリー輸液、利尿薬やステロイド薬の投与などによりインスリン不足生じた場合にも、高血糖に伴いみられることがあるとされます。しかし、1型のような著しいアシドーシスにはならないようで、症状出現が遅く、このようなリスクとなる原因が生じてから、数日間をおいての発症だとされるために注意が必要とされます。ぜひ知っておいて欲しい症状だと思われます。
1-3 2型糖尿病で注意したい「高浸透圧高血糖症候群」
2型糖尿病は、生活習慣病から起きる慢性疾患です。そのほとんどが、無症状で進行し、疑いの状態から確定診断されるまで数年~数十年経ても、無症状、またはごく軽い症状のみという疾患です。
❍2型糖尿病は、異常な高血糖状態となる?!
2型糖尿病は、個人により差がありますが、ある程度のインスリンがつくられている状態です。そのため、長期間の未治療状態でも、通常ケトアシドーシスにななることは無いとされます。
●2型糖尿病にみられる、高浸透圧高血糖症候群とは?
このために、感染症や薬剤の使用などの身体のストレスが複数重なった場合(下記に記します)、異常なほど極めて高い血糖値を示すこともよくあるとされます。この状態が、高浸透圧高血糖症候群です。高浸透圧高血糖症候群は、糖尿病の高血糖性の急性合併症とされます。血糖値は600mg/dl以上、異常な高血糖と極度の脱水症状、時に意識障害を招くことがあります。
●高浸透圧高血糖症候群の症状
異常な血糖値上昇のために、重度の脱水症状となります。
その結果、精神錯乱、眠気、けいれん発作などの神経症状を引き起こします。意識障害の程度も、人によりさまざまなレベルや、症状だとされ、ゆっくりと進み、高浸透圧と脱水の進行に伴い、深刻な状態へと移行、数時間から長い場合は1ヵ月に及ぶこともあるとのことです。その他に先にあげた「高血糖症状」、脱水に伴う、口渇、多飲、多尿、体重減少、倦怠感などや、血圧低下、頻脈、皮膚や口の乾燥、片麻痺、一側性の腱反射亢進などの病的な反射が出現することもあるようです。
●周囲の人の連携、対応は必須
高齢者が多いということを念頭置いて、身近にいるご家族などがに理解して欲しいと思います。
意識障害や昏睡の場合、当然、本人はどうすることも出来ない状態です。糖尿病であること、さらに基礎疾患などの合併症の状態を家族や身近な人に、伝えておくこと、知っておいて貰うことがもっとも重要です。重度の脱水の場合は、昏睡にまで至り、数回にわたって昏睡を繰り返すこともあるとのことです。この際には、速やかに適切な処理を行うことが重要となります。さらに、
●高浸透圧高血糖症候群の特徴
この高浸透圧高血糖症候群は、高齢者に多く発症しやすいといわれています。肺炎や尿路感染症などの感染症、嘔吐や下痢による脱水、手術などのストレス、脳梗塞や心筋梗塞など、糖尿病以外の疾患が発症のきっかけとなることがあるということです。
その他の原因の糖尿病と種類分けされた、ステロイド薬や利尿薬などからの薬剤性の糖尿病、クッシング症候群やバセドウ病などからのホルモン異常による糖尿病、などの高血糖が基礎疾患となり複数のリスク要因か引き起こされる高血糖の急性合併症もあるということです。
❍高浸透圧高血糖症候群への対応
高浸透圧高血糖症候群の発症時、速やかな対応は必須です。激しい脱水への対応として点滴などにより、水分や電解質の補充が主となります。その他、高血糖状態の改善にインスリン投与が必要とされます。
糖尿病性ケトアシドーシスと高浸透圧高血糖症候群との違い
高浸透圧高血糖症候群は、2型糖尿病に起こることの多い急性合併症とされますが、2型糖尿病は、1型糖尿病とは異なり、インスリン分泌がある程度保たれているため、糖尿病ケトアシドーシスの状態と比較して、脂肪の分解が少ないためにケトン体の上昇も軽度である場合が多いとされます。浸透圧バランス
人の組織は、多くの細胞で作られ、細胞の周囲は、細胞外液に囲まれています。ナトリウムはその細胞外液の浸透圧のバランス調整を行っています。浸透圧のバランス、身体の水分バランスを一定に保つことで、食物から栄養素を吸収するために重要な役割を果たしています。 ※関連ブログ 「良い塩梅「塩」はどうして必要? 」
※関連ブログ「合併症がこわい糖尿病 」
2.2型糖尿病に多く見られる「糖尿病の慢性症状」
糖尿病の今日のプラスαとして、やはり国民病とまで言われている、糖尿病の慢性症状を再掲しておきましょう。
❍糖尿病の合併症
高血糖症状が特徴とされる糖尿病は、やはりいちばん気をつけなければならないのが、血管損傷に関わる症状となります。
●高血糖からの血管損傷
糖尿病は、血管へのダメージが大きく、そのため血管の狭小化をもたらし、そのために血流が妨げられ、全身の組織、臓器への栄養や酸素不足という状態が大きな問題となります。その結果多くの合併症の原因となります。
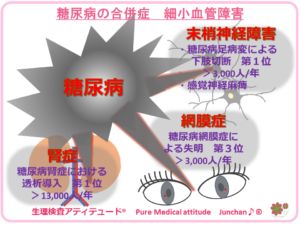
《各臓器への血流障害の影響》
- 脳 :脳卒中
- 眼 :糖尿病網膜症 ⇛ 失明
- 心臓:心筋虚血 ⇛ 心臓発作
- 腎臓:糖尿病性腎症による腎不全
- 神経:糖尿病性末梢神経障害 ⇛ 特に下肢の感覚低下、末梢動脈疾患(PAD)、足壊疽、切断
このような多くの臓器が影響を受けます。 ※PADの関連ブログ「糖尿病神経障害と足切断」
❍糖尿病の慢性症状
糖尿病の慢性症状、慢性合併症を細小血管障害と大血管障害とに分けてまとめていきましょう。
●細小血管障害:身体の末梢血管、細い血管損傷による合併症
この合併症は、経年変化として、ゆっくりと進行していく慢性合併症とされ、よく聞くこともある「糖尿病の3大合併症」とされ、明確な自覚症状が無いままに進行していくこともあるため、定期的な検査により、進行の有無を確認することが必要と考えられます。
<糖尿病の合併症 細小血管障害>
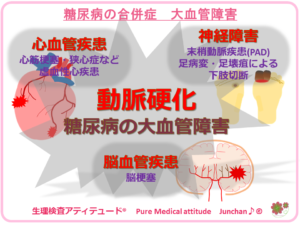
●大小血管障害:身体の太い血管、大血管の動脈硬化による合併症
高血糖は、血管の老化をとなる動脈硬化を進行させる原因となり、血管狭窄などを招くリスクとなります。血管は、身体にとって各組織や細胞に栄養と酸素の供給を行う役割を持ちます。2型糖尿病では、生活習慣からのリスクが大きく、高血糖以外にも動脈硬化のリスクとして、高血圧や脂質異常症、肥満、喫煙習慣、加齢なども動脈硬化症深く関わりをもちます。動脈硬化は、身体の比較的太い血管と、それにつながる臓器への障害をもたらし、さまざまな大血管障害を引き起こします。
- 心筋障害:虚血性心疾患、心筋梗塞、狭心症
- 脳梗塞 :脳血管疾患
- 足の疾患:末梢動脈疾患(PAD) 足の動脈硬化による間欠跛行(かんけつはこう)
※間欠跛行とは、歩くと足が痛むが、休むと消失、また歩くと痛みを感じるという症状の繰り返し。
<糖尿病の合併症 大血管障害>
❍糖尿病の慢性合併症への対応
糖尿病は、高血糖による血管に症状が出やすい疾患です。合併症の進行予防、または、引き起こさないようにするためには、血糖値の適切なコントロールが必須となります。そして、その他の生活習慣疾患につながるようなリスクを回避することです。高血圧症、脂質異常症、体重コントロール、禁煙などが求められます。
※関連ブログ「 メタボリックシンドローム」
合併症の診断や進行に関しては、さまざまな検査により診断されます。定期的な検査と診察による経過観察が必要となります。合併症に対するおもな診療科をあげておきますが、糖尿病診療科がある医療機関への受診は可能となります。網膜症は、眼科受診が望まれますし、個別に得意とする診療科もありますので、医療機関窓口でご確認ください。
- 糖尿病神経障害:神経内科、糖尿病内科
- 糖尿病網膜症 :眼科
- 糖尿病腎症 :腎臓内科 など
- 心筋障害 :循環器内科 など
- 脳梗塞 :脳神経内科 など
- 足の動脈疾患 :血管外科、循環器内科 など
❍血糖値コントロール不良で招く「低血糖症状」を知って欲しい
低血糖症の特徴とは?
- 低血糖の症状は、非特異的で個人差が大きい
- 低血糖の予防や対処を本人、家族など身近な人も含めて知識を習得しておく
- 血糖コントロールの目標を決めるときは、低血糖のリスクを知る(強化療法)
- 重症低血糖は心血管疾患のリスクを高める
※関連ブログ「病識高めて合併症も予防しよう」
3.疾患の合併症の進行を知るための『臨床検査』を再確認
今日の最後は、やはり検査技師ですので、「臨床検査」で締めくくりたいと思います。
❍糖尿病の診断基準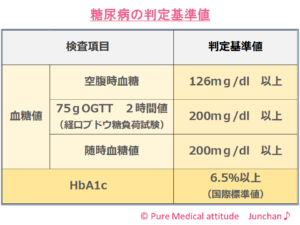
- 早朝空腹時血糖値 126mg/dl以上
- 75g OGTT 2時間値 200mg/dl以上
- 随時血糖値 200mg/dl以上
- HbA1C(国際標準値)6.5%以上
- 糖尿病 :空腹時血糖126mg/dl以上、または2時間後血糖値 200mg/dl以上のいずれか1つでも該当
- 糖尿病型:上記の1~4のいずれかが確認された場合
- 正常型 :空腹時血糖値110mg/dl未満なおかつ75g OGTT 2時間値 140mg/dl未満
- 境界型 :「糖尿病型」「正常型」いずれにも属さない場合は「境界型」と判定
※1~3いずれかと4が確認された場合には、糖尿病と診断されます。
❍血液中のブドウ糖濃度の測定「血糖値とHbA1c」
血糖値とヘモグロビンA1cの基準値を再確認しておきましょう。
労働者に対して、健康診断を行うことは雇用者の義務となっています。健診項目には、代謝系検査として「空腹時血糖」と「HbA1c」の項目が検査されていると思います。
●空腹時血糖 基準値 109mg/dl 以下
⇛採血時の血糖値
血液中のブドウ糖を測定します。空腹時の血糖値を調べるもので、糖尿病の発見と診断にはもっとも重要な検査となります。通常9時間以上の絶食で空腹時に採血して測定します。
通常、食事により血液中の血糖値は上昇し、食後2時間くらいでもとにもどります。健診(絶飲食時)以外での検査時は、「食後何時間ですか?」と聞かれるのではないでしょうか。食事や間食は、血糖値に影響します。加糖入りの飲み物でも当然、血糖値は変化します。
●ヘモグロビンA1c:HbA1c 基準値 6.5%以下
⇛過去1~2ヶ月の平均的な血糖値
血中のブドウ糖濃度が高い状態が続くと、余分なブドウ糖は、体内のタンパク質と結合した状態で存在します。血液中の赤血球のタンパク質、ヘモグロビン(血色素)にブドウ糖が結合したものをグリコヘモグロビンといいます。何種類かある中でHbA1cは、糖尿病と密接な関係があり、過去の血糖コントロールを評価するために用いられます。
赤血球の寿命は、約120日です。そのため、赤血球に結合したHbA1cは、空腹時血糖と異なり、食事や運動の影響を受けずに測定することが出来ます。過去1~2ヶ月の血糖の平均的な状態が反映できるため血糖値の指標とすることができます。
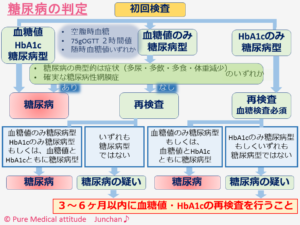
❍糖尿病の診断のフローチャート
以前、掲載したものですが「糖尿病診断のフローチャート」を下記にあげておきます。健診などで、血糖値の異常を指摘された場合には、経過を必ずみることをお勧めいたします。
<糖尿病の判定>
❍慢性症状の経過をみるための検査
慢性症状それぞれの状態をみるため検査を症状ごとに上げておきましょう。
●小血管障害
- 糖尿病神経障害:CVR-R(自律神経障害)、神経伝導速度(NCV)、ABI/CAVI
- 糖尿病網膜症 :眼底検査、眼科受診 ※関連ブログ 眼底検査「眼のトラブルその1」
- 糖尿病腎症 :腎機能検査、GFR測定、腹部エコー ※関連ブログ 腎機能検査「腎臓の構造と慢性腎臓病(CKD)の定義」
●大血管障害
- 心筋障害:心エコー、頸動脈エコー、運動負荷心電図(トレッドミル、エルゴメーターなど)
- 脳梗塞 :MRI
- 足の疾患:ABI/CAVI
※関連ブログ
これらの生理学的検査以外には、血液検査(貧血、腎機能、脂質、膵機能、肝機能などの生化学的検査)なども、もちろん必要となる検査です。
生理検査アティテュード®からのメッセージ
症状から自分の状態を知ること
病名は、症状ありきなのでは。。。
❍そのことに気づかせてもらえたきっかけとは?
このテーマで書こうと思ったのが、先日に「1型糖尿病」のまとめるきっかけになった、友人のFacebook投稿です。ふつう、誰でも、私自身を含めて、自分が何らかの疾患を患うことになるとは思っていないのでは無いのでは...
でも、そんな中でも、
身体にいつもと違う「サイン」を感じる時...
不安を感じながらもそのサインを否定し、押し込めてしまう。サインとは、身体からのシグナル、ヘルプメッセージなのですが、気のせいだ、そんなはずはない、自分に限ってなど、言い訳的な思考で押し込めていることが多くないでしょうか。
気になるけど自然によくなる、
今は忙しいから一段落したら休もう、
受診しようなどなど...
そう、症状がいちばん知りたいことなのではないのか?
❍視点を変えると病名は、症状の先にある
医療を受ける側の視点で考えると、このようなことに今さらながら気づいたしだいです。
医療者の思考に偏っている私は、病名=症状となっている。
私は、常に医療のことを考える時、超音波を行う側の思考なのです。所見を見ると=病名 となり、その裏付けを無意識におこなっていることもよくあります。受診者へのヒアリングを含めて、確証を探しにいくという作業をよくしています。
ただここで注意しなければならないことは、思い込みで検査を進めないということです。
❍そして、「医療者」の知っているという落とし穴
思い込みで検査を進めてしまうという思考と、「これくらいの病識はあるはず」ということにも関連しているという考えに至っています。「医療者」ありがちな落とし穴であるということに私自身が気づかせてもらったようです。先日のブログマイノリティの常識「基準・認識の違い」にも関係してきます。
再度、自分の書いたもの考えながらまとめ直したブログです。その伝え方のプロセスをよく考えているつもりでも、見出しの表現や、箇条分類の仕方のより、わかりにくい時と、比較的理解してもらえる時と異なることもよくあるということです。比較的病識のある私が読んで理解が難しいと思うものを噛み砕くようにして、文章化しているつもりでも、受け取る側の理解力が異なるということです。今後、私がさらに気をつけたい課題です。
このブログを読んで戴けるみなさまにご指摘戴けたましたら幸いでです。どうぞ奇譚のないご意見・ご感想、または、こんな心と身体の情報が欲しいということをお知らせください。
※メッセージはこちらからお願いいたします♡
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 高血糖症状とは、口渇(多飲症)尿量増加(多尿症)痩せ(体重減少)異常な空腹
- 高血糖症状を示す「糖尿病性ケトアシドーシス」は、1型糖尿病で起きる危険な状態
- 高浸透圧高血糖症候群は、慢性高血糖からもたらせされる2型糖尿病に多い
《臨床心理を学んだ・臨床検査技師が行う実践セミナーワークショップ》
1年の終わりだからこそ意味がある
心と身体のバランスを整える…
そして新たな1年に向けて
『Look!年末・年始に活かせる知識&オリジナルワーク』
自分自身で毎日の心のバランスと
ボデイスキャンニングとコンデショニング
実践済みのオリジナルワークの公開です!
Pure Medical attitudeのオリジナル
生理検査アティテュード®
※ブログや、セミナーに関する、ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております!
 パーソナルセッション
パーソナルセッション
本日の関連サイト・引用サイト
- 「糖尿病」 厚生労働省 MSDマニュアル家庭版
- 糖尿病情報センター 国立国際医療研究センター
<Pure Medical attitude のblog>
関連ブログ
- 知って欲しい §1 1型糖尿病は2型とは違う 2018.11.12
- 知って欲しい §2 膵臓から分泌されるインスリン 2018.11.15
- 身近な疾患 生活習慣病 §3 合併症がこわい糖尿病 2017.6.9
- 糖尿病を知る §1 知って欲しい糖尿病の基礎 2018.2.19
- 糖尿病を知る §2 症状を自覚する前に知って欲しい合併 2018.2.21
- 糖尿病を知る §3 病識を高めて合併症も予防しよう 2018.2.23
- 身体の5%ミネラルの話 §1 良い塩梅「塩」はどうして必要? 2018.7.23
- 糖尿病と足の関係性 §2 糖尿病神経障害と足切断 2018.6.13
- CKDを知って欲しい §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- 眼の健康を考える §4 眼のトラブルその3「炎症性疾患」 2018.10.4
最近のブログ
レジリエンスを育む心の在り方 2018.11.26~11.29
- §1 さまざまな依存する心 2018.11.26
- §2 レジリエンスとは? 2018.11.29
個性を生きる心の在り方 2018.11.19~11.22
- §1 誰が決めたの?その「常識」 2018.11.19
- §2 弱者・少数派が生きやすい社会 2018.11.22
身体のバリア・皮膚 2018.10.29~11.8
- §1 皮膚の機能と体性感覚 2018.10.29
- §2 皮膚感覚を知る 2018.11.1
- §3 皮膚によくあるトラブル 2018.11.5
- §4 皮膚のトラブル悪性腫瘍 2018.11.8
- 今 話題の健康情報、感染急増中「風疹」を知ろう 2018.10.22
- 口腔ケアの大切さ、老化は口からやってくる?! 2018.10.25
のどに気をつけたい季節 2018.10.8~2018.10.18
- §1 のどを意識してみると… 2018.10.8
- §2 口腔・咽頭の疾患 2018.10.11
- §3 喉頭の炎症性疾患と喉の腫瘍性疾患 2018.10.15
- §4 摂食嚥下と味覚に関与、舌を知る 2018.10.18
眼の健康を考える 2018.9.24~2018.10.4
- §1 視覚をになう、眼の構造と視力低下 2018.9.24
- §2 眼のトラブルその1 視力 2018.9.26
- §3 眼のトラブルその2「エイジング」 2018.10.1
- §4 眼のトラブルその3「炎症性疾患」 2018.10.4
鼻の健康を考える 2018.9.17~2018.0.21
- §1 鼻の構造と嗅覚の不思議を知る 2018.9.17
- §2「嗅覚障害」意識したことありますか? 2018.9.19
- §3 記憶とつながる香りのある生活 2018.9.21
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 基礎エキスパート取得
THINK YOUR LIFE -ミドルエイジとともに-side by side-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆アンコモンセラピー読書会☆
セカンドバージョンスタート致しました!
ヒプノセラピーにご興味ある方、ご参加お待ちしております!
毎月、大崎ゲートシティ スターバックスコーヒーで開催
米国の精神科医ミルトン・エリクソン博士は、発達障害だった?!
催眠療法の大家とされる、精神科医エリクソン博士は、変わった子どもと言われ、さまざまな感覚障害を持ち、読字障害、失読症ともいわれ、さらに色盲に音痴だとされています。そのエリクソン博士「ミルトン・エリクソンの戦略的手法」を紹介されているこの本の読書会、次回は、12月17日(月)となります。