『健康で元気の出るJunchanのblog』ご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪身体がみえる臨床検査の最終回は、糖尿病合併症のための検査を取り扱います。以前6月のブログでも『合併症がこわい糖尿病』をお伝えしています。前回は、糖尿病の診断の基準や、判定に必要な検査、血液検査を中心にお伝えしました。今回は、糖尿病の合併症診断につながるさまざまな検査をまとめていきたいと思います。臨床検査の中でも主に生理検査室で日常的に行なわれる検査を中心にお伝えしていきます。最後に、合併症の急性期と慢性期にわけてまとめてありますので、ぜひ合わせてお読みください。
1.糖尿病合併症、どうしてやるの、この検査
1-1 合併症診断のための2種類の心電図
1-2 動脈硬化の状態を数字化する検査 ABI/PWV CAVI
1-3 動脈硬化を目で見る検査 頸動脈超音波検査
今日のプラスα
2.ちょっと痛い、末梢神経障害をみる検査 NCV
3.糖尿病合併症はさまざまなリスクを招きます
1.糖尿病合併症、どうしてやるの、この検査
以前のブログでお伝えしていますが、糖尿病の3大合併症といわれるものに「網膜症」「腎障害」「神経障害」があり、さらにそのほかの合併症として、心筋梗塞、脳梗塞、高血圧、脂質異常症、歯周病、認知症などがあげられます。このような疾患を早期に発見するためのスクリーニング検査として日常的に生理検査室で行なわれているおもな検査を説明していきたいと思います。
1-1 合併症診断の心電図2種、CVR-Rと負荷心電図
糖尿病3代合併症のひとつ、末梢神経障害の検査として、自律神経機能をみる検査として比較的簡単な検査としてご紹介いたします。
【末梢神経障害の検査 CVR-Rの測定】
糖尿病の合併症のひとつに、末梢神経障害が見られます。
通常の心拍(脈拍)は、呼吸性変動(呼吸により速さが変わる)が見られるのがふつうです。ブログでも何度もお伝えしていますが、吸気により心拍は亢進し、呼気により緩やかになります。ですから、ゆっくりと息を吐くことが大切なこともお伝えしています。緊張を解きほぐすために深呼吸をしてリラックスしようという行動には、効果があることの裏づけとなります。
糖尿病の合併症で、末梢神経が障害されると、自律神経機能も低下し、この呼吸性変動が見られなくなるという症状もおこります。呼吸によって本来なら生じるはずの心拍の変動(呼吸性不整脈)が消失してしまうのです。
〔CVRRとは?〕
CVRRとは(Coefficient of Variation of R-R intervals )の略で、心電図のR-R間隔の変動係数を算出します。
この呼吸性変動をみる検査CVRRは、心電図の一定時間測定し、心電図波形のR-R間隔のバラつきを測定することでも求められます。CVRRとして計算さすることができます。CVRRが低下して入れば糖尿病によって自律神経障害が疑われるということになります。
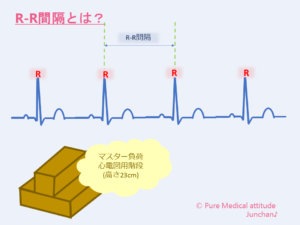
〔R-R間隔とは?〕
先週24日のブログで心電図の説明をさせていただきました。その波形の中のQRSは、心室の収縮とお伝えしましたが、このQRS波の高いところが「R波」で、このR-R間隔が脈と脈の間隔を示しています。つまり1分間にこのR波が何回あるかが脈拍となります。正常な心拍は、このR波が規則的に現れます。そして自律神経の影響で緩やかに呼吸性変動がみられることが正常となります。
【トレッドミル運動負荷心電図】
運動負荷心電図、狭心症の有無や、心臓にとって適切な運動強度を調べる検査となります。動脈硬化により、狭心症や、無症候性心筋虚血などを起こしている場合もあることをお伝えしました。心臓に負荷を与えてその状態を調べる検査です。
運動負荷をかけながら心電図を記録します。医師の指示のもとに、運動負荷中も、心電図波形を確認し、心臓虚血を起こしているなどの危険の有無を確認しながらおこないます。心電図記録の電極の装着、血圧も同時に測定します。
最近では、検査着に着替えて戴き検査を行う施設が増えました。着替えのしやすい服装でご来院ください。通常は、転倒などの危険を防ぐために裸足で検査をおこないます。
運動量は、個々に医師が設定します。日常の運動量や、運動能力を問診しながら決めていきます。
〔運動負荷検査:トレッドミル、エルゴメーター〕
トレッドミルは、ベルトの上を歩く運動器具、エルゴメーターは自転車こぎの運動器具です。フィットネスクラブなどで行われたことがある方もいるのではないでしょうか。通常はトレッドミルの施設を持っている方が多いように思います。
〔マスター負荷試験〕
心電図室で階段(9インチ:23cmの高さ)の昇り降りの検査として行われます。安静時12誘導を記録し、階段昇降を行い、終了後すぐに心電図を記録します。医師が付き添うことが原則となりますが、運動負荷時の心電図は、基本記録されません(モニタリングは可能)。通常は、トレッドミルなどが行なわれる場合が多いかと思います。
シングル負荷は90秒間、ダブル負荷が180秒間と負荷時間が決められています。この時間内の回数は、年齢、性別、体重により階段昇降の回数が決まります。
女性のかたは、スカートは、避けましょう。階段の昇り降りしやすい服装が望まれます。この検査も安全のため裸足で行っていただきます。
それなりの高さのある階段です。足のケガや階段の昇り降りにご不安がある場合は事前にご相談ください。
<R-R間隔・マスター負荷心電図の階段>
1-2 動脈硬化の状態を数字化する検査 ABI/PWV・CAVI
簡単に血管の動脈硬化の状態を把握することが出来る検査として日常的に行なわれる検査の1つとなった、ABI、PWV、CAVIの検査を説明しましょう。受けられた方も多いのではないでしょうか。
血管の動脈硬化の状態を調べる検査です。糖尿病により血中のブドウ糖濃度が高い状態が続くと動脈硬化を誘発します。動脈硬化は、全身の血管で起こり、その結果、心筋梗塞、脳梗塞、閉塞性動脈硬化症などの疾患の原因となります。
【ABI:足関節上腕血圧比(Ankle Brachial pressure Indexの略)】
両手・両足同時に血圧を測定し、両方の血圧比を計算し、数値化することで血管の動脈硬化の状態(狭窄や閉塞)を予測する検査です。
〔結果の解釈〕
ABIの数値が低値を示すと閉塞性動脈硬化症(ASO)を示唆する検査として始められた経緯があるようです。正常な状態では、仰向けの状態で両腕と両足を血圧測定すると、足首のほうがやや高い値を示します。しかし、動脈に狭窄や閉塞があるとその部分の血圧は低下しますので、動脈の狭窄や閉塞が進んでいるほど比率の値は小さくなります。下肢の動脈に動脈硬化性の病変があるということを示します。
動脈の狭窄や閉塞による虚血は下肢に多く起こり、重症下肢虚血などを呈することがあります。さらに進行して下肢動脈に閉塞を生ずると足に冷感を感じる、間欠跛行など、最悪の場合は、足先の壊死を生じることもあります。ABI検査はこうした動脈硬化にともなう疾患を早期発見するためにも重要です。
【PWV:脈波伝播速度(Pulse Wave Velocityの略)】
ABIと同時に測定されます。心臓からの拍動が伝わる速度(脈波)から、血管の硬さをみる検査です。(※脈波とは、心臓から血液を送り出すための血管の拍動(脈拍)変化をグラフにしたものです)
血管の動脈硬化が進行すると、動脈壁が厚くなり、硬くなることで動脈壁の弾力性が失われます。そのため脈波が伝わる速度が速くなり、動脈硬化の進展とともにPWVは高値となります。
ただし、血管の狭窄が高度となっている状態では、脈波も伝わりにくくなり、PWVは偽低値となることがあります。また、大動脈瘤があると血管の内径の拡大や壁性状の変化によりPWVが低下する場合も見られます。
【CAVI:心臓足首血管指数(キャビィCardio Ankle Vascular Index)】
CAVIもPWVと同様に血管の弾性力・硬さを調べる検査です。大動脈を含む、心臓(Cardio)から足首(Ankle)までの動脈(Vascular)の硬さの指標(Index)です。この計測方法は、上記のPWVが血圧に依存した指標に対して、血圧の影響をうけない計測方法のため、血管固有の硬さを示すといわれています。PWV同様に動脈硬化が進行するほど高い値となります。
いずれの計測値も、不整脈のある場合には、心臓から送り出される血液にバラつきがあるために、参考値として考える必要があります。主治医にご確認ください。また、この検査では、身長・体重も必要です。自分の身体のサイズを知っていてくださいね。
【ABI/PWV・CAVI測定方法】
- ベッドの仰向けの状態で測定します。両足首(くるぶしの部分)と両側上腕にカフを巻きます。血圧を測定しますので、両上腕を出していただくか、薄手のシャツなど1枚程度、なるべく薄着の状態になっていただきます。両足くびは、くるぶしのところで血圧を測るセンサーを密着させますので、しっかりとくるぶしが出るように靴下を下げて戴く必要があります。
- 手首には、心電図の電極を装着します。
- 同時に心音(心臓の音)をマイクロホンで心音図として記録します。心臓の音を拾いますので、検査中に声を出したり、大きな動きをしたりすることは正確に測定できなくなりますので、控えていただければと思います。どうしても咳き込んでしまう時は、事前に技師にお伝えください。(※心音図とは、心臓が発生させる音を録音し波形として記録したものです)
〔検査技師から知っていて欲しいこと、検査のご注意〕
- 使用する検査機器により、血圧測定の加圧がかなりきつい場合が痛みとした感じることもあります。自動血圧測定の時の締め付け程度の痛みですので、比較的簡単に「動脈硬化の状態(血管年齢)」を測定することが出来る簡便な検査のため安心してお受けください。思いの外、痛く感じられて思わずびっくりされる声を上げられる方もいらっしゃいます。そのような内容の説明を事前に技師からされるとは思いますが、どうぞお声を出さないようにご協力ください。
- 人工透析をされていて、シャントがある方など、事前に確認のために必ずお聞きしています。加圧のためにシャントに負荷がかかりますので、シャントのある腕などは、加圧致しません。
- また、採血後に検査を受けられる場合は、採血部位から再出血することもありますので、完全に止血してからお受けください。
1-3 動脈硬化を目で見る検査 頸動脈超音波検査
頸動脈検査は、身体の動脈の中で比較的観察しやすく、なおかつ脳に行く大切な血管頸動脈を超音波を用いて観察する方法です。いわば、直接動脈硬化の状態を観察することができる検査です。
【頸動脈超音波検査とは】
左右の頸動脈を超音波で観察します。頸部の血管に器械・プローブ(探触子)血管の中の状態をリアルに画像にして確認することができます。
【頸動脈超音波、何が分かるの?】
主に4本の血管が確認可能です。総頸動脈・内頚動脈・外頸動脈。椎骨動脈の4本です。
施設により内容はさまざまですが、これらの血管の流速、壁の厚さ(IMTとして計測)、プラークの有無、狭窄の有無などを見ていきます。
〔動脈硬化の有無〕
みえる範囲内での検査となります。動脈硬化が進行すると観察出来る範囲も限られること(超音波の特性で血管の石灰化により、画像の見えない部分が生じます)や、血管の深さなどによっても他の超音波検査同様に描出範囲での個人差があることは否定できません。
- 血管壁を観察して、動脈硬化の有無の確認
IMT(内膜中膜複合体)の計測、これは、血管の3層構造のうち、内膜と中膜部分を計測します。動脈硬化により、このIMTが肥厚してきます。年齢による差はありますが、通常は、1mm以上を動脈硬化の指標とされています。
〔プラークの確認〕
- 血管にLDLコレステロールなどが沈着し、粥状動脈硬化(アテローム動脈硬化)したものなどをプラークとして、超音波検査で確認できます。このプラークにも種類があり、その性状の確認もしています。
- プラークによる血管狭窄の有無も確認しています。プラークによる狭窄が疑われる場合は、狭窄率(狭窄の程度)として画像から推定で数値化することもあります。
〔各血管の流速測定〕
4種類の血管のうち、施設により異なりますが、総頸動脈、内頚動脈、椎骨動脈の計測は行なわれている施設がほとんどかと思います。
- 左右の血管の左右差や、加速流速の有無などをみていきます。血管が狭窄するとその部分での流速が早くなります。極度に速い流速が得られるとその部分での狭窄が疑われることや、狭窄の程度も推測できる場合もあります。
- 得られる波形のパターンにより、測定部位から前後の見えていない部分の血行動態を示唆することもできます。
〔検査の方法とお願いです〕
- ベッドに仰向けの状態で検査をおこないます。なるべく顎上げて、頸部を広く、血管部分を伸展させた状態で観察させていただきます。
- 頸部にゼリーを付け、機器(プローブ)をあてて観察いたします。喉を押される感覚がありますので、もし、検査中圧迫感や痛み、苦しく感じる場合は、遠慮なく担当技師にお声掛けください。
- 検査は、首周りを広く開けていただきます。男性の方は、ネクタイを外していただき、Yシャツのボタンを外していただきます。
- 服を脱ぐ必要はありませんが、首周り、襟元が広く開いた服でご来院して戴けたらと思います。冬場などとくに寒い季節は、タートルネックですと、脱いで戴くこともありますので、予めご了承ください。
2.ちょっと痛い、末梢神経障害をみる検査 NCV
糖尿病の合併症で最も多いのが、末梢神経障害です。上記の説明では、痛みもなく簡単に測定できる、自律神経障害の検査をご紹介いたしました。追加の情報として、神経伝達速度という検査があります。総合病院レベルで主に行なわれる検査になるかと思います。
この検査は、末梢神経の神経が伝わる速度を測定します。神経を刺激しますので、嫌な感覚の痛みを感じる検査です。神経伝達速度(NCV : Nerve Conduction Velocity)という検査があります。
NCVの検査は、
- 運動神経伝導速度(MCV : Motor Nerve Conduction Velocity) : 筋活動電位の潜時を指標とする
- 知覚神経伝導速度(SCV : Sensory Nerve Conduction Velocity) : 神経活動電位の潜時を指標とする
この2種類があります。ここでは、この2種類の検査を簡単に説明していきましょう
【運動神経伝導速度 MCV】
MCVは、「筋活動電位の潜時」としましたが、難しいですよね(笑)
筋肉を刺激して、刺激が与えられてから反応のおこるまでの時間を潜時(せんじ)といいます。MCV検査では、近位部と遠位部の2ヶ所の皮膚の上から(例、手首と肘など)、神経が通る筋肉を順番に電気刺激を加えます。それぞれを波形に示し、両部位の潜時差で2点間の距離を割りm/secの単位で表します。(※活動電位とは、与えられた刺激に対して細胞膜に生じる一過性の電位の変化です)
上肢では測定される神経は、正中神経、尺骨神経、下肢では後脛骨神経、総腓骨神経が主に束帯されます。
【知覚神経伝導速度 SCV】
SCV検査は、「神経活動電位の潜時」です。直接神経を刺激し誘発された神経電位を測定する方法です。つまりは、運動神経は、筋肉働きに関係しますので、筋肉の活動電位を測定します。MCV検査は、知覚となりますので、直接、神経の活動電位を測定します。検査には、末梢部を刺激し中枢部で導出する順行性法と、中枢部で刺激し末梢部で導出する逆行性法の2種類方法があります。通常は、逆行性で導出する場合は多いかと思います。
いずれの検査も刺激が神経につながるズンズンした私的には嫌な感覚刺激、またピリピリした、しびれるような電気刺激が加えられますので、生理検査室で行なわれる検査としては、「痛いです」と説明しなければならない検査となります。
よく検査を施行する神経としては、
- 正中神経(Median Nerve)
- 尺骨神経(Ulnar Nerve)
- 脛骨神経(Tibial Nerve)
- 腓腹神経(Sural Nerve)
- 腓骨神経(Peroneal Nerve)
などがあげられます。
3.糖尿病合併症はさまざまなリスクを招きます
糖尿病には今までにもお伝えしていますが、3合併症として、「糖尿病性神経障害」・「糖尿病性網膜症」・「糖尿病性腎症」など、さらに、心筋梗塞、脳梗塞、高血圧、脂質異常症、歯周病、認知症などがあげられます。しかし、これらの合併症の発症のメカニズムにも不明なことが多いとのことです。現在その発症のメカニズムで分かっていることは、
- アルコールによるブドウ糖の代謝異常
- 糖尿病による血中の多量のブドウ糖が体内のタンパク質と反応し、本来の機能を奪い、全身状態の悪化
- ブドウ糖のソルビトール変化により、細胞の機能障害を引き起こす
【急性合併症】
〔急性感染症〕
免疫機能の低下により、細菌感染などの抵抗力の低下により、急激に重篤症状へと悪化しやすくなります。
〔糖尿病性昏睡〕
インスリンの機能低下により、糖をエネルギーとして利用できない場合は、タンパク質が使われます。この際に作られる酸性物質ケトン体により、血液はアシドーシス(酸性に傾く)となります。脳や各臓器の機能低下を引き起こし、昏睡状態となり重篤な状態を引き起こします。
〔低血糖性昏睡〕
インスリン、経口血糖降下剤などにより血糖コントロール不良の結果、血中のブドウ糖濃度が低下し、エネルギー不足となり、意識障害を引き起こすことがあります。
【糖尿病3大合併症:慢性合併症】
〔1.糖尿病性網膜症〕
糖尿病性網膜症は3段階にわけられます
[単純網膜症]
比較的初期の状態で、視力などの自覚症状はほとんどみられません。小さな点状出血や白斑など軽度な変化が網膜内にみられる
[前増殖網膜症]
血糖コントロールの不良状態の持続により症状の進行が進む。軟性白斑、静脈の異常、線状出血(細小血管の出血)などがみられる。
[増殖網膜症]
更に進行した状態となると、網膜の酸欠状態により新生血管(毛細血管)の増殖がみられる。この新生血管は、非常にもろく出血しやすく、網膜剥離の原因となり、視力障害や失明の原因となる。
〔2.糖尿病性腎症〕
腎臓は、血液の老廃物をろ過し、尿を作る働きがあります。ブドウ糖も腎臓でろ過されますが、高血糖が持続することで、腎の尿を作る機能が低下してしまうことになります。機能不全になると尿毒症を引き起こすため、人工透析が必要になります。糖尿病性腎症の段階ごとの症状をまとめておきます
- ①腎症初期
微量タンパク尿:微量アルブミン尿の陽性。この状態で血糖コントロール管理を維持することで進行阻止
- ②タンパク尿期
タンパク尿陽性時期、初期は、自覚症状がないが、徐々に足や全身にむくみが生じる
- ③腎不全期
腎機能低下、機能不全、体内に老廃物は蓄積し、尿毒症を引き起こします。人工透析の検討時期
- ④人工透析・腎移植
定期的な人工透析が必要となります。もしくは、腎移植の適応へ
〔3.糖尿病性神経障害〕
もっとも多い合併症です。比較的初期からみられる合併症です。
感覚神経障害、運動神経障害、自律神経障害
[末梢神経麻痺の症状(感覚神経麻痺・運動神経麻痺)]
手足のしびれ、温度感覚の低下、筋力の低下、ケガや傷に気づきにくくなり、悪化しやすくなり、壊疽を起こし、足の切断などにもつながりかねない。
[自律神経麻痺の症状]
発汗異常、立ちくらみ、排尿障害、便通異常、インポテンツ
これ以外にも、糖尿病はさまざまな合併症がみられます。生活上の制限も生じ、人工透析に至っては、時間的制約もあり、職業上の制限も加わります。適切な治療とコントロールは必須です。
今日のまとめ
- 末梢神経障害では、呼吸にリズムを崩す自律神経障害も起こります。その判断はCVRRの測定です。
- 動脈硬化を数値化することができる検査は、ABI/PVVそしてCAVI検査
- 動脈硬化を直接みることが出来る検査は、頸動脈超音波検査です
今週のテーマのblog
『身体がみえる臨床検査』
- §1 健診結果を読む① 身体の数値 2017.7.17
- §2 健診結果を読む② 血液検査 2017.7.19
- §3 健診結果を読む③ 尿検査 2017.7.21
- §4 健康診断結果を読む④ 生理検査とは 2017.7.24
- §5手術の前におこなう検査 2017.7.31
<関連blog>
- 身近な疾患 生活習慣病 §3 合併症がこわい糖尿病 2017.6.9
- 呼吸性変動 これを使わない手はないです!イライラ軽減法 2017.1.18
『健康を考える』
- §1 自分の健康を意識していますか 2017.5.29(東洋医学・ホメオスタシス)
- §2 よく聞くけど生活習慣病とは 2017.5.31
- §3 毎日、健康生活を過ごすためのポイント 2017.6.2
『身近な疾患 生活習慣病』
- §1 死因の第1位の「がん」を知る 2017.6.5
- §2 循環器疾患のリスクを知る 2017.6.7
- §3 合併症がこわい糖尿病 2017.6.9
『将来に影響する生活習慣』
- §1 メタボリックシンドローム 2017.6.12
- §2 コレステロールを知る 2107.6.14
- §3 肥満が招く肝臓病、脂肪肝 2107.6.16
『夏の健康生活』
- §1 身体に大切な水の代謝のおはなし 2017.6.19
- §2 夏の運動習慣のための豆知識、熱中症 2107.6.21
- §3 気をつけたい食中毒と食の安全 2017.6.23
『女性特有の疾患』
- §1 乳がんを知る ~超音波検査士の目線から~ 2017.7.10
- §2 女性だけの疾患 婦人科領域(子宮・卵巣) 2017.7.12
- §3 女性ホルモンと更年期障害 2017.7.14
<関連サイト>
- 間欠跛行 Wikipedia
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております。
今日も最後までありがとうございました。
☆個人セッション特別料金(簡易ストレスチェック付き)でご提案☆
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。当社オリジナルw-pメンタルチェック(簡易ストレスチェック)を組み合わせたパーソナルセッション。当社の簡易ストレスチェックは、仕事以外のストレス および パーソナル部分も加味した内容になっています。その場で診断からカウンセリングまで実施する内容です。健康相談や、成功する健康習慣ワークもいたします。お申込みこちらから ⇨ パーソナルセッション
Pure Medical attitude
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、8月28日(月)を予定しております。近日中にイベントUPいたします。






