JunchanのHealth attitude blogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 昨日11月14日は、世界糖尿病デーでした。その設定の由来は、インスリンを発見したカナダのバンティング博士の誕生日だとの理由だそうです。前回は、このインスリン投与が生涯必要となる「1型糖尿病」をまとめていきました。今日は、インスリンは私たちの「人間の身体」には無くてはならないものです。糖尿病デーでもある今週、ちょっと膵臓から出されるインスリンに意識を向けてみませんか?
1.大切なホルモン インスリン理解への3 Step
1-1 よく聞くけど、インスリンは何をしているの?
1-2 では、このインスリンが適切に作用しないと…?
1-3 血糖値とインスリンについてのおはなし
今日のプラスα
2.自己血糖測定 SMBG(Self Monitoring of Blood Glucose)
3. インスリン製剤を知る
生理検査アティテュード®からのメッセージ
・インスリン使用と身近な血糖測定
1.大切なホルモン インスリン理解への3 Step
インスリンは、膵臓のランゲルハンス島(膵島)のβ細胞から分泌されるホルモンですが、今日は少し詳しくまとめていきましょう。
1-1 よく聞くけど、インスリンは何をしているの?
インスリンは体内の血糖値を一定に保つ働きを行い、無くてはならないホルモンです。
❍インスリンの役割
インスリンはどのような役割をしているのでしょうか。
インスリンは、膵臓のランゲルハンス島、β細胞で作られるホルモンの一種で、人の身体の中で糖質の代謝に重要な役割を果たしています。ヒトインスリンは、21個のアミノ酸からなるポリペプチドホルモンです。前回の1型糖尿病でもお伝えしたように、このインスリンは人が生命維持をしていくうえで無くてはならないホルモンです。
●インスリンの細胞への作用機能
インスリン作用が、細胞内へのブドウ糖の取り込みの仕組みについては、解明されつつあるとされていますが、細胞膜表面に特異的な受容体が存在し、インスリンが結合することにより、その作用を発揮するものと考えられている。
各組織のインスリンレセプターに結合することで、ブドウ糖の細胞内への取り込み促進、アミノ酸の取り込み促進、タンパク質、RNA、DNAの合成促進、タンパク質分解抑制など多くの生理作用があり、これらの作用により、強い血糖抑制作用すると考えられています。
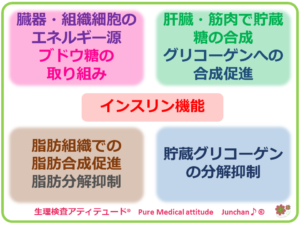
つまり、インスリンの機能は、血液中のブドウ糖のコントロールです。ブドウ糖は、人が活動するためのエネルギー源となります。エネルギーとなる飲食物が体内に取り込まれると、膵臓からインスリン分泌されます。食事から摂取されたブドウ糖は、インスリンの作用により、体内の組織において、糖質・脂肪・タンパク質・核酸の合成・貯蔵を促す作用を有します。全身の組織・臓器のエネルギー源となります。特にブドウ糖の筋肉内への取り込みを促進し、血糖を減少させるためにもインスリンが正常に機能することが必要です。そのためインスリンが不足すると血糖値が上昇し、糖尿病を発症します。
❍血糖コントロールは、インスリンだけではできない
●インスリンのエネルギー管理 ~血糖値の見張り番~
人は、ブドウ糖をエネルギー源とし生命維持をしています。ブドウ糖は非常に重要や役割を担っています。
血液中のブドウ糖が高濃度となると、体内のタンパク質と反応して糖化反応(糖とタンパク質や脂質が結合すること)を起こします。その結果、合併症の原因となる、生体に有害な作用(糖尿病性神経障害・糖尿病性網膜症・糖尿病性腎症の微小血管障害など)を引き起こすために適切な血糖濃度の維持が必須となり、インスリンが分泌されることにより、血液中のブドウ糖の値、「血糖値」を一定範囲に保つことが大切とされます。
●糖新生をもたらすインスリンの欠乏
インスリンが人の体内の組織や器官でのさまざまな代謝に直接的にも、間接的にも作用していることが知られています。他の多くのホルモンと関連しながら身体の代謝機能、とくに肝臓、筋肉、脂肪組織に対して重要な働きを行っています。酵素の誘導には数時間を要するとされますが、その他の作用に関しては、速やかに行われています。
インスリンが欠乏状態になると、多くの組織でブドウ糖の取り込みが低下します。そのため肝臓からブドウ糖の放出量が増加することとなり、高血糖状態、糖尿病を発症することになります。体内の細胞は、ブドウ糖が欠乏しているために、エネルギーが不足するために、その不足を補うためにタンパク質、脂肪からブドウ糖供給を依存することになります。筋肉、タンパク質の分解いわゆる、糖新生や脂肪の異化が促進される状態となり、脂質異常症をもたらすことになります。
<インスリン機能>
1-2 では、このインスリンが適切に作用しないと…?
インスリンが機能しなくなると、血糖値のコントロールができなくなります。
❍インスリンが十分に働かないという状態とは
糖尿病になると、インスリンが十分に機能しなくなり、組織の細胞内に血糖をうまく取り込めない状態となります。
●インスリン分泌不足 ⇨ インスリン欠乏・機能低下
膵臓の機能低下のために、十分にインスリンを作れないために、血液中の血糖が消費されないため、高血糖となってる状態です。
●インスリン抵抗性
インスリン量は十分に分泌されているにもかかわらず、効果が発揮できない状態のために、血糖値が上昇しています。運動不足、食べ過ぎが原因となり、肥満状態となるとインスリン抵抗性が上昇し、血糖値が上昇してしまいます。
糖尿病は、この2つのインスリン状態が関与し、血糖値が上昇しています
❍エネルギー管理、血糖コントロールとは
インスリンが適切に機能しなくなる状態、すなわちインスリン量が少ない、インスリンが減少することや分泌しても十分に機能できないというような状態に陥ると、血糖値をコントロールすることができなくなり、高血糖状態となります。つまり、糖尿病発症となります。
2型糖尿病は、代表的な生活習慣病の 1つともいわれ、インスリンの分泌量の低下や、インスリン感受性 の低下によって慢性の高血糖状態を引き起こす代謝性疾患だとされています。そして、自己抗体を作り出すことにより発症する、1型糖尿病は前回まとめたとおりです。
そして、高血糖ばかり意識しがちですが、その逆の低血糖にも注意が必要とされます。
❍血糖コントロール、高血糖と低血糖
この、高血糖と低血糖を再確認しておきましょう。高血糖は前回もまとめていますので、一部再掲とさせていただきますが、前回のブログでもご確認いただけたらと思います。
《高血糖とは》
血液中の血糖値が正常よりも高い状態をいいます。インスリンが機能しなくなることや、インスリン作用が不足することにより発症します。血糖値がおおよそ160~180mg/dl以上に上昇すると、身体は、恒常性(ホメオスタシス)を維持しようと働きます。そのため、体外へ排泄しようとするように機能しますので、腎臓の閾値となる180mg/dlを超えるような状態になると、尿中に糖が出始める、尿糖陽性になります。
●高血糖状態がもたらす危険な症状
さらに高血糖の状態が持続すると、激しい口渇、尿量増加、頻尿などの症状や、ブドウ糖をエネルギーとして使うことができなくなるために、脱力感、疲労感、体重減少、脱水、意識障害などの高血糖症状が見られるようになります。
この状態を放置すると、脂肪をエネルギーとして使う時に生み出されるケトン体が血液中に大量に増えてしまうため、ケトアシドーシスの状態となり昏睡状態に陥ることになり、生命に関わる非常に危険な状態となります。さらに高血糖による浸透圧バランスの不均衡により利尿作用が亢進します。その結果もたらされる脱水と電解質の喪失状態となり、生命の危険的な状態となります。
●血糖コントロールと高血糖
血糖コントロール中に起こす、高血糖は、過食、経口血糖降下薬また はインスリンが足りない、インスリン注射の中断や不適切な手技、感染症や 手術後、ストレスなどが原因となることが多いです。
投薬による副作用として高血糖を起こす場合もあるとのことです。高カロリー輸液、ステ ロイド薬、抗精神病薬などの薬剤です。
ステロイド薬の主成分には、糖質コルチコイドとされ、これはインスリン拮抗ホルモンでもあり、そのため肝臓でタンパク質から糖質への変換を促進、インスリン感受性を低下させてしまう機能があるために、高血糖の症状を引き起こすこともあるということを理解していて欲しいと思います。
※関連ブロク「1型糖尿病は2型とは違う」
<高血糖症状>
《低血糖とは》
低血糖とは、血液中のブドウ糖濃度、血糖値が低い状態です。血糖コントロール中に高い頻度でみられる緊急状態です。人の身体は、通常、血液中の血糖値が70mg/dl以下になると、血糖値をあげる方向に作用します。
さらに、血糖値が50mg/dl未満になると、人は、低血糖症状となる特有の症状を示し、脳の中枢神経は、糖質不足、エネルギー不足の状態に陥ります。人によっては、血糖値が70mg/dl以下とならなくても、血糖値が急激に低下することにより、低血糖症状が出現することもあります。逆に、血糖が70mg/dlより低くい状態でも、症状が出現しない場合もありますので注意が必要とされます。
《低血糖の診断》
- 低血糖症状の有無に関わらず、血糖値が70mg/dl以下
- 血糖値が70mg/dlより高くても、低血糖症状がある場合
糖尿病に用いられる薬剤の中には、低血糖を起こす可能性が高いものと、そうでないものがあります。糖尿病で投薬されている場合は、使用している薬剤が低血糖を起こす可能性が高いかどうか、確認しておくことがよいでしょう。
●低血糖症状とは?
低血糖では、血糖値に応じて、身体にさまざまな低血糖症状があらわれます。空腹を覚える、冷や汗がでる、震えがくる、違和感(動悸、不穏感など)、意識消失など
[低血糖の症状]
- 70mg/dl以下:「交感神経症状」 汗をかく、不安症状、頻脈、手足の震え、顔面蒼白
- 50mg/dl程度:「中枢神経症状」 頭痛、かすみ目、集中力低下、生あくび
- 50mg/dl以下:「重症低血糖」 異常行動、けいれん、昏睡(意識消失)
[無自覚性低血糖]
自覚症状が無いままに、血糖値を測ったら60mg/dl程度までに低下していることに気づきます。糖尿病の合併症とされる末梢神経障害が影響しているのでしょうか。さらに低血糖となり50mg/dl以下となり、突然重い中枢神経症状が出現することもあります。 ※関連ブロク 「病識高めて合併症も予防しよう」
<低血糖症状>
●低血糖が起きやすい状況、多剤を用いる血糖コントロールとは
通常、低血糖状態とは、血糖値が 60mg/dl未満であることが多いとされます。
低血糖は、薬の飲み間違い、インスリンの打ち間違い、不規則な食事、運動や入浴後などにみられることが多いとされています。血糖コントロールを行う上で複数の経口血糖降下剤とインスリンが併用されます。そのために、低血糖のリスクも上昇することもぜひ知っておいてください。
糖尿病治療薬以外にも、薬剤の副作用として低血糖を引き起こす可能性がある薬剤もあるとされます。薬剤の作用機序に、インスリン分泌の促進し、低血糖を引き起こすことが知られているものもあります。薬に関するわからないことは、処方を受けた際に 薬のプロ、薬剤師に確認することもお勧めです。
●低血糖のメカニズム
体内の血糖値が低下すると当然インスリンの分泌量は減少します。一方、血糖を上昇させるホルモンが分泌されて血糖が下がり過ぎないように調節されています。
しかし、糖質の補給が、食事など適切に摂取されない状況になると、休息に血糖値が低下することになり、低血糖を発症することになります。
症状として動悸、冷汗、手指の振戦などが挙げられ、さらに血糖値が低下すると、中枢神経症状として、頭痛、かすみ眼など現れます。さらに低血糖状態となると、意識消失、昏睡など重篤な状態に至ることもあり低血糖が危険であるということもしっかりと抑えておいて欲しいと思います。
●自己血糖測定を用いる必要性
インスリン療法の導入とともに、自己血糖測定を行うようにいわれます。自分で血糖値の現状を知ることは、血糖コントロールには効果的です。その効果は。「今日のプラスα」でまとめますので合わせたお読みいただけたらとお思います。
1-3 血糖値とインスリンについてのおはなし
インスリン機能の低下されている人にとっては、血糖値をうまくコントロールしていくことは、非常に重大なことです。
❍血糖値とインスリンとの良好な関係性
ブドウ糖は、人の身体にとって大切な栄養素です。血液中のこの変化の多いブドウ糖の量をうまくコントロールすることは、非常に難しい作業なのだということです。
食事をしたときはもちろんのこと、それ以外の時も常に、人が生命維持をしていく上で、一定量のブドウ糖が血液中に存在する必要性があります。寝ているときでさえ基礎代謝として機能しています。
食事をした時も、食事時間以外でも常に血液中には一定量のブドウ糖が存在し、血液により、全身の組織・臓器の細胞へエネルギー源として供給されています。血液中のブドウ糖の、補充と消費を繰り返して常に一定の幅の濃度を維持するという作業を行っているのです。摂取された食事の栄養素の一部は、糖質となって、腸から吸収、就寝時などの食事以外の時間帯には、主として肝臓で糖質は作られています。
●細胞への取り込みに必要なインスリン
血液中にあるブドウ糖を細胞内に取り込むために、インスリンが必要となり、このインスリンが、正しく機能されないと、細胞は、ブドウ糖を取り込むことが出来ません。インスリンは、細胞内にブドウ糖を取り込まれる時の鍵のような役割を持ちます。
これらの非常に微妙な血糖コントロールを膵臓からの分泌されるインスリンが中心となって行っています。インスリン療法や、経口血糖降下剤などで行うことがどれほど微妙なさじ加減で、大変な作業だということが理解できるでしょうか。人の身体はこの作業を難なくこなしているのです。この機能のすばらしさ、凄さを私は感じずにはいられません。
❍インスリン導入の時期
インスリンを分泌する機能は、膵臓の機能に関係しています。高血糖が続き、インスリンの働きが低下し始めた時期、早い時期にはじめることにより、膵臓の機能が回復しやすいされています。
●早期にインスリン導入が勧められる理由
通常、血糖値の上昇がみられると、食事療法、運動療法が指示されます。そして改善がみられないと、経口血糖降下剤が処方されるのではないでしょうか。この状態から改善が見られればよいのですが、血糖コントロール不良の状態が継続されてしまうことで、合併症のリスクが上がっていくことになります。
●働き続ける、過重労働の膵臓への休息
高血糖状態が持続すると、膵臓は、血中濃度を下げるように機能しますので、インスリンを出すために侍読的に働き続けることになります。いわば、膵臓の荷重労働となります。結果、疲れ果てた膵臓はインスリン分泌量が低下し、やがて機能できなくなる危険性もあるということです。血糖コントロールが破綻し、血管は傷つき、糖尿病合併症の発症リスクとなります。
この状態、リスクを軽減するためにも、を行う、インスリン療法(インスリン製剤の注射)で早めにインスリン製剤を投与することにより、ブドウ糖コントロールを助けること、膵臓から分泌される自分で作るインスリンの働き補う目的で行います。
●早めの休息=インスリン導入 が効果的
・十分に膵臓の機能が残っている状態で、より早い時期でのインスリン注射による投与は、膵臓の負担を軽減することができます。その結果、膵臓が正常に作用できる状態に戻る可能性もあるとされています。
・インスリン製剤は、個人のライフスタイルや状態に応じて、複数の製剤が用いられることが多いのですが、初期に開始することで、少量のインスリン量での対応ですむ場合もあり、注射回数の軽減になることになります。
インスリン製剤の投与は、「今日のプラスα」で製剤をまとめていますが、通常は、この製剤を個々のライフスタイルに合わせて、組み合わせることによって用いられます。
・地道に継続することで、良好な血糖コントロールが維持され、糖尿病合併症の予防や進行を送られれることに繋がります。血糖値やHbA1cの異常高値となる前、早期対応によりインスリン療法を中止することもあるとされます。
インスリンの対応が遅れた場合=高血糖の持続
糖尿病合併症『網膜症』『腎症』『神経障害』の進行
※関連ブロク「症状を自覚する前に知って欲しい合併症」
❍インスリン療法はちょっと…
インスリン療法は、インスリン注射によって行われます。
痛みはもちろんのこと、不安や大変ささまざまなリスクを伴います。先延ばしにしたい、目前の問題から眼をそらしたい、考えたくないことだと想像します。自分自身と向き合うことも大切です。不安などのストレスも悪影響へと加算されてしまいます。
今では、2型糖尿病に対するインスリン療法は、最終手段ではなく、最新の治療方法とされています。一定期間の運動療法、食事療法での効果が得られない場合は、合併症予防のためにも、インスリン療法も検討することをお勧めいたします。
2.自己血糖測定(SMBG:Self Monitoring of Blood Glucose)
血糖自己測定、SMBG(Self Monitoring of Blood Glucose:エスエムビージー)についてまとめておきましょう。
❍自己血糖測定とは?
血糖自己測定とは、その名前のごとく、自分自身で簡易血糖測定器を用いて、血糖値を測定することです。診療機関での血糖測定のみではなく、日常の生活の中での血糖値をみることができます。日常生活での血糖変化を見ることで、より良い血糖値コントロールへつなげることができます。低血糖への対応や、シックスデイの時への対応することが期待できます。
※関連ブロク「シックデイ」
❍血糖自己測定の方法
簡易血糖測定装置を用いますが、使用する機器の説明書に従います。おもな方法を下記にまとめます。
●血糖測定の方法
1.必要物品の準備
血糖測定器、センサー、穿刺具、穿刺針、消毒綿、血糖値記録ノート、針捨てボックス
2. 流水で手を洗う、よく乾かす
3. 針を穿刺具にセットする、測定器にセンサーをセット
4. 消毒綿で指先・手のひら(穿刺部位)を消毒、しっかり乾燥させる
5. 穿刺、出血させて、必要量の血液をセンサーで吸い取る
6.数秒で結果が表示、記録する。針は、必ず針捨てに廃棄、通常、薬局で回収しています。
※血液が付着しています。必ず医療機関や薬局へお持ちください。
❍血糖測定のタイミング
血糖値は当然食事の影響をもっとも大きく受けます。そのため通常は、血糖値の日内変動を把握するために、毎食前と毎食後、就寝前の7回測定を行うことが一般的です。これ以外にも、運動時などによっても変動します。血糖コントロールしてもらい担当医によく相談をすることが大切です。
食事の内容にもよっても血糖値は変動します。血糖測定を記録するときに、メモとして食事内容も記載しておくと、見直す時の参考になるのかも知れません。投薬、運動量や体調などの変化も合わせて記録すると効果的です。
《各測定時間での血糖値の指標》
- 早朝の空腹時 :インスリン基礎分泌の状態や就寝前のインスリン量の評価の指標となるために、
- 就寝前の測定 :夜間低血糖の指標とされます。
- その他体調管理:低血糖を疑う時、シックデイのとき
医師の指示どおりの測定のタイミングも必要ですが、自分自身のライフスタイルに合わせた血糖測定を行うようにすることが大切だとされます。医療者との信頼関係のもと、双方向での説明、理解、納得した状態で行うことがいちばん必要だと思います。
❍自己血糖測定の目的とメリット
自分で自分の血糖を測ること、知ることでいろいろなことが見えてきます。日常生活の中での運動量との関係性、身体感覚の把握など、血糖に及ぼす影響や身体症状などとの関係など、さまざまなことが、理解することができ、病識につながる、自己学習になります。そしてその経験が、治療にフィードバックされる情報になります。
適切な血糖コントロールの向上につながり、低血糖やケトアシドーシスなどの、急性合併症の回避、長期的にみたとき、網膜症や糖尿病性腎症、神経症状などの慢性合併症の発症予防など、さまざまな効果的なメリットが得られます。
血糖自己測定のメリットをまとめておきましょう
●血糖コントロールの厳格に維持するのためのサポートアイテム
- 日常生活と血糖値の相関関係が、リアルタイムでわかる
- 食事療法、運動療法、インスリン投与量の確認、見直しにより、きめの細かい適正なコントロールができる
- 良好な血糖コントロールへの意欲向上
- 日常生活の質が向上し、積極的に行動できる
●薬物療法による低血糖の確認・予知
- 低血糖への不安の解消、
- 無自覚低血糖対策
- 効果的な治療へ(自己注射療法:インスリン、インクレチン)
●シックデイ(Sick day:普段とちがう体調の悪い日)への対処材料
- 重症高血糖の回避、適宜のインスリン投与量変更が可能
- 通院回数や入院を減らすことができる
病識への理解力の向上
- 日常生活と血糖値の関係性の理解につながる
- 治療への意欲向上、関心や励みにつながる
- 急性、慢性の合併症の進展防止につげることができる
- 安全な妊娠・出産が計画的にできる
❍コンタクトレンズで血糖値が測定できる! 名古屋大学の研究
血糖値の測定を行うには、血液採取をしなければなりませんので当然痛みを伴うことになります。先日名古屋大学の研究で、採血する必要がない方法、「コンタクトレンズを装着するだけで血糖値を持続的にモニタリングすることができる」という画期的な研究発表がありました。
コンタクトレンズ装着することで、涙液で血糖値を測定するという方法だそうです。なんともステキな研究です。痛みがまったくないのです。実用化される日を心から願います。
3.インスリン製剤を知る
インスリン製剤にもさまざまな物があります。いづれも一般的な人のインスリンの分泌パターンに近づけるように作らています。
❍インスリン製剤のいろいろ
インスリンは、1921年に F.G.バンティングと C.H.ベストにより発見されました。34年に D.スコットが亜鉛添加によって容易に結晶化することを発見し、純度の高いインスリン製剤が広く供給されるようになったとのことです。このインスリン製剤は、糖尿病には無くてはならない製剤です。
糖尿病の治療に用いるインスリン製剤は、効果の持続時間の差異により、レギュラー(速効性)インスリン、レンテ(中間型)インスリン、ウルトラレンテ(持続性)インスリンなどに分けられ、現在、糖尿病に用いられる製剤は、
- 速効型:レギュラーインスリン
- 超速効型インスリン製剤
- 速効型インスリン製剤
- 中間型:レンテインスリン
- 中間型インスリン製剤
- 混合型インスリン製剤
- 持続型:ウルトラレンテインスリン
- 持効型溶解インスリン製剤
●超速効型インスリン製剤(速効型)
食事の直前にインスリン投与を行い、食後の血糖値の上昇を抑えて食後高血糖を改善します。健常者のインスリン分泌パターンに近づけることを目的として作られたインスリン製剤だとされています。
10~20分と早い時間でインスリンの効果が現れるタイプです。作用時間が3~5時間と短く、次の食前にはインスリン効果は消失しています。そして夜間の低血糖の発現リスクを減らすことができるとされます。食事の直前で投与できるために、食事時間が不規則になった場合などへの対応が可能となり、より一般の人のライフスタイルに合わせることができ、QOL:生活の質の向上が期待できます。
●速効型インスリン製剤(速効型)
食事の約30分前にインスリン投与を行います。30分~1時間で効果が現れ、食後の血糖値の上昇を抑制し、食後高血糖の改善が行われます。インスリンの作用持続時間は、5~8時間です。一般的な人の食後のインスリン追加分泌パターンに近づけることを目的につくられ、筋肉注射や静脈注射が唯一可能なインスリン製剤とされます。
●中間型インスリン製剤(中間型)
朝食前30分、朝食直前にインスリン投与を行います。一般的な生理的インスリン基礎分泌パターンに近づけるために用いられるインスリン製剤でとされます。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制します。インスリン作用持続時間は18~24時間で、インスリン投与後、効果が出現するまでの時間1~3時間だとされます。作用時間が短い場合は、1日の投与回数を調整して用いることができます。
●混合型インスリン製剤(中間型)
超速効型や速効型インスリンと、中間型インスリンを、いろいろな割合であらかじめ混合したインスリン製剤です。朝食の直前、朝食の直前と夕食の直前、朝食前、朝食前と夕食前30分以内にインスリン投与します。インスリンの基礎分泌、追加分泌を補うために作られた製剤です。インスリン効果の発現は、超速効型、速効型インスリン製剤と中間型インスリン製剤のそれぞれの作用時間となります。作用持続時間は、中間型インスリン製剤とほぼ同じだとされます。
●持効型溶解インスリン製剤(持続型)
個人のライフスタイルによって、朝食前、夕食前、就寝前など1日1~2回投与するインスリン製剤とされます。1~2時間でインスリン効果が出現、インスリン作用持続時間は、ほぼ1日にわたります。多くの場合、1日1回投与製剤が選択されています。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制して、1日中の血糖値を全体的に下げる働きがあります一般的な生理的インスリン基礎分泌パターンに近づけ、基礎分泌を補うことを目的につくられたインスリン製剤とされます。
❍インスリン療法の基本
2型糖尿病は、インスリン投与においても、基本は食事療法、運動療法が基本です。
インスリン製剤の適応は、絶対的適応と相対的適応の2種類に分けられます。
- 絶対的適応:基本的に必ず必要な場合
- 相対的適応:必須ではないが必要な場合
どのインスリン製剤を選択して、どのように投与するかは、個々のライフスタイルに合わせて選択されます。
生きていくこと、健康な心と身体で生命維持をしていくためには、
知ること、行動することは不可欠です。
Pure Medical attitude
生理検査アティテュード®からのメッセージ
私の身近なインスリン使用と血糖測定
2年前に91歳で他界した私の父は、糖尿病でした。60歳頃でしょうか、糖尿病の兆候があるといわれ経口血糖降下剤のみで10年以上、いやおそらく20年近くでしょうか、インスリンを勧められるも、頑なに拒否し続けて過ごしていました。
確か、80歳を超えた頃、血糖値が350mg/dlという数値で慌てた記憶があります。その後、インスリン導入と糖尿病教育入院をおこない、きちんと自己管理を行う日々です。
元来真面目で、几帳面は父は、高齢の割には、認知力もしっかりとしていて毎日血糖を測定し、インスリンの自己注射をしていました。好きなお酒もちゃんと毎日飲み(笑)、晩年は、日中母の介護まで行っていた父です。
❍インスリンの効果
インスリンへの身体の反応も、やはり高齢になると、やや鈍くなることもあるようです。血糖値のコントロールもけっこう難しかったようです。もう少し若い時に、インスリンを用いると良かったのかもと、今更ながら 思いますが、それは今思いからなのかも知れません。本人が納得しないとインスリンを使いということには抵抗があったのでしょう。
インスリンを初めてしまうと、思っている以上に、身体が楽になったのでしょう。自分の身体感覚と、血糖値の相関関係を学習していました。フラフラする感覚と、測定された低血糖を示す数字をみての学習です。血糖値が下がってきたと感じると、飴を持ち歩いてはなめていました。時には、アイスクリームなどや、果汁100%ジュースなども以外に好きなので楽しんでいたのかもしれません(笑)
❍正しい病識
インスリンが必要となる人たちが理解できる方法で、正しい知識を持つ人が、個々の現状の説明と、合う方法の説明を行うこと、そして、最善の選択ができる手段を届けることも、必要なのだと私は思います。
糖尿病は、思いの外、身近な疾患なのではないでしょうか。
今の私なら、父にもうすこしきちんと説明して納得してもらうことが出来たかもしれないなぁ、と思いますが過去は変えることはできません。80歳半ばで、脳梗塞を発症し、高次機能障害と言われ、自己血糖測定も自己注射も出来ない状態となった父です。想像するに、糖尿病合併症でしょう。
でも、脳梗塞を発症した父は、笑っていました。2ヶ月後には完全復活していました。素晴らしいメンタル力、回復力です。その後父は、母を看取ったほぼ1年半後に、亡くなりましたが、心の糸が切れたように91歳の誕生日を迎えたのち、入院、それまで自己血糖測定、インスリン自己注射を欠かすことはありませんでした。今、思うと、高齢になり病院を探すときに、糖尿病コントロールが必要となる医療施設は、ものすごく限られてきます。そのため、かなり窮屈な思いもありましたし、私個人的には、そのことに関して、この国の医療制度に対して、理不尽さも強く感じたこともあります。
インスリン無いと困ります、そういう人たちが思っている以上に少なくないのが現状なのではないでしょうか。インスリンが、人の身体にどのような機能を持ち、どのような役割を果たしているのかということを知って欲しいと願います。
Pure Medical attitudeのパーソナルセッションでは。。。
糖尿病やさまざまな健康状態を含めて、検査データを見ながらメンタルサポートをいたします。インスリンに対する不安はもちろんのこと、運動療法や、食事療法なども合わせてカウンセリングをいたします。
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- インスリンは、血糖コントロールには不可欠なホルモン
- 高血糖も低血糖もどちらも重篤な症状をもたらす危険がある
- 早めのインスリン療法が効果的
《臨床心理を学んだ・臨床検査技師が行う実践セミナーワークショップ》
毎日に活かせる健康知識&オリジナルワークのご案内
自分自身で毎日の心のバランスと
ボデイスキャンニングとコンデショニング
実践済みのオリジナルワークの公開です!
Pure Medical attitudeのオリジナルメニュー
生理検査アティテュード®
◯HEALTH TALKING ワンコイン500円で参加出来る
『気軽に健康トーク』の場がスタートいたしました!
〔大崎開催〕 次回開催12月予定
〔海老名開催〕11月21日(水)
〔横浜開催〕 次回開催12月予定

HEALTH TALKING in Pure Medical attitude
次回は、当社Office での開催は、12月 です!
※ブログや、セミナーに関する、ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております!
パーソナルセッション『心と身体のケア カウンセリング』
3,000円 OFF!
いつもブログをお読み戴いていますみなさまに特別料金でお受け戴けます。
お申込み時にお知らせください。
本日の情報関連・引用サイト
- 「インスリン」コトバンク
- 「自己血糖測定」国立国際医療センター 糖尿病情報センター
- 「インスリン分泌が枯渇した1型糖尿病」国立国際医療センター 糖尿病情報センター
- 「1型糖尿病」「糖尿病性ケトアシドーシス」Wikipedia
- 「糖尿病の診断基準」一般社団法人 日本糖病学会
<Pure Medical attitude のblog>
関連ブログ
- 身近な疾患 生活習慣病 §3 合併症がこわい糖尿病 2017.6.9
- 守る力と治す力 自然治癒力 §5 自然治癒力UPで健康力 2017.11.10
- 糖尿病を知る §1 知って欲しい糖尿病の基礎 2018.2.19
- 糖尿病を知る §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- 糖尿病を知る §3 病識高めて合併症も予防しよう 2018.2.23
- 糖尿病と足の関係性 §1 糖尿病性神経障害とは? 2018.6.11
- 糖尿病と足の関係性 §2 糖尿病神経障害と足切断 2018.6.13
- 糖尿病と足の関係性 §3 足を切断から守るためのフットケア 2018.6.15
最近のブログ
身体のバリア・皮膚 2018.10.29~11.8
- §1 皮膚の機能と体性感覚 2018.10.29
- §2 皮膚感覚を知る 2018.11.1
- §3 皮膚によくあるトラブル 2018.11.5
- §4 皮膚のトラブル悪性腫瘍 2018.11.8
- 今 話題の健康情報、感染急増中「風疹」を知ろう 2018.10.22
- 口腔ケアの大切さ、老化は口からやってくる?! 2018.10.25
のどに気をつけたい季節 2018.10.8~2018.10.18
- §1 のどを意識してみると… 2018.10.8
- §2 口腔・咽頭の疾患 2018.10.11
- §3 喉頭の炎症性疾患と喉の腫瘍性疾患 2018.10.15
- §4 摂食嚥下と味覚に関与、舌を知る 2018.10.18
眼の健康を考える 2018.9.24~2018.10.4
- §1 視覚をになう、眼の構造と視力低下 2018.9.24
- §2 眼のトラブルその1 視力 2018.9.26
- §3 眼のトラブルその2「エイジング」 2018.10.1
- §4 眼のトラブルその3「炎症性疾患」 2018.10.4
鼻の健康を考える 2018.9.17~2018.0.21
- §1 鼻の構造と嗅覚の不思議を知る 2018.9.17
- §2「嗅覚障害」意識したことありますか? 2018.9.19
- §3 記憶とつながる香りのある生活 2018.9.21
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 基礎エキスパート取得
THINK YOUR LIFE -ミドルエイジとともに-side by side-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆アンコモンセラピー読書会☆
セカンドバージョンスタート致しました!
ヒプノセラピーにご興味ある方、ご参加お待ちしております!
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。
8月に、5年3ヶ月かけて、1冊の本、名書 ミルトン・エリクソンの「アンコモンセラピー」を完読いたし、「アンコモンセラピー読書会Part2」が、10月よりスタート致しました!
催眠療法の大家「ミルトン・エリクソンの戦略的手法」を紹介されているこの本の読書会、次回は、11月19日(月)となります。心理療法にご興味ある方ぜひご参加お待ちしております。HPから or Facebookイベント