JunchanのHealth attitude blogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今日のhealth attitude blogは、「聞こえ」をまとめていきます。聞こえに関しては、耳の機能として昨年の9月に簡単にまとめています。3月3日は、日本耳鼻咽喉科学会の提案により制定された耳の日だったとのことです。「耳の日」は、難聴と言語障害をもつ人たちの悩みを解決しようという目的、社会福祉への願いから始められたとのことです。検査技師として聴力検査を担当するなかで、多くの難聴の方、突発性難聴の方の検査もやらせて戴く機会がありました。3月3日は、電話の発明者であり、ろう教育者であったグラハム・ベルの誕生日でもあるとのことです。
1. コミュニケーションに欠かせない「聞こえ」を失うと
1-1 聞こえにくい状態「難聴」聞こえないと人はどうなるか?
1-2 「難聴」の分類とは
1-3 聞こえなくなる原因とは?
今日のプラスα
2.高齢者の難聴の特徴
3.聞こえのレベルを知るためには「聴力検査」
生理検査アティテュード®からのメッセージ
・聞こえにくいことによる臨床検査への影響
1. コミュニケーションに欠かせない「聞こえ」を失うと
難聴とは…
聴力機能が低下し、聞こえにくい状態
大切な五感の機能の1つを失う
聞こえなくなるということは、人が持つ認知機能「五感」の1つの機能を失うということになります。
1-1 聞こえにくい状態「難聴」聞こえないと人はどうなるか?
○聴覚機能を失うとことへの認識
人は、生まれたとき、親や周囲から「耳」でことばを聞き取り、脳で認知し、記憶し、さまざまな学習をすることで、言葉を話すことが出来るようになります。大人になっても同じです。言葉は、脳への情報として認識し、過去の経験とやり取りをすることで、考え、新たな知識や情報として常に刺激を受け、蓄積され蓄えられていきます。
聴覚を失うということは、脳への情報量が減るということ、「使われない脳細胞」が増えるということにもなります。使われなくなった機能は低下します。
○難聴が社会生活にもたらす影響とは
「聞く」ということ、聴覚は、会話、コミュニケーションの基本です。聴覚から、さまざまな情報を得ていること、そしてその情報量は、日常生活には、欠かすことが出来ないコミュニケーションツールです。聴力が低下することで、周囲の人との会話をすることで聞き取りづらく、大切なことを聞き逃すことや、意思の疎通でうまくいかないために、自分の印象が悪くなることや、存在を無視されることにも繋がりかねません。
そして、コミュニケーションだけではなく、難聴になると、社会生活にもさまざまな影響があらわれることがあります。必要な音が聞こえないために、社会生活にもいろいろな場面で問題となることが少なくありません。道路を歩いていて、危険を知らせる声掛けや、クラクションなどの音源がわからないなど、直接的に危険な状態となることにもなりかねません。
●人との会話で「ことば」を失うことによる弊害
他の人との会話において、聴覚機能の低下は、聞き間違える頻度が増える、何度も聞き返すことが増えることや、曖昧な返事をして、さまざまな問題を招くことも少なくありません。聴力が衰えると、次第に会話も困難になっていきます。聞き間違える頻度が増えることや、何度も聞き返すことが増え、相手の嫌な表情をするようになり、次第によく聞き取れないままに、適当に曖昧な反応することや、適当に答えてしまうという状況、多くの場合、ミスコミュニケーションが増えいくのではないでしょうか。
このような状況は、周囲の人への悪印象となり、「あの人とは会話が出来ない」というような不信感を与えることにつながります。
○認知機能を失う弊害
人は聞こえ難くなることで、自信を無くす、さまざまな物事に対して消極的になってしまうという傾向があります。よく聞こえる人は、たかが聞こえと思うのかもしれませんが、聴覚機能の低下は、様々な影響を及ぼします。わけのわからないことばとして聞こえてしまいます。曖昧な情報が常に脳に届けられる苦痛を想像してみてください。聞こえにくくなっている家族、身近な人がいる方は、そんな状況をちょっとでもイメージして戴き、理解を深めて戴けたらと思います。
●自分だけでは無い影響
えっ?! 今、何て言ったの?
このような会話が成立しない、毎回、何度も同じことを聞き返される…
この状態が日常的になると、話しかけたくなるのはあたりまえかもしれません。会話が成立しない状態、ウンザリすることもあるのではないでしょうか。
聴覚の低下は、聞こえない人だけの問題ではありません。いっしょに生活する人がいる場合、周囲への影響も無視することができません。言いたいことがうまく伝わらない、曖昧な返事や、いい加減な受け答えばかりを返されるとどのような気持ちになるでしょうか。
声をかけても、聞こえなければ当然、返事をしてくれない、無視されているとも受け取られることもあります。一生懸命話しをしても、理解してもらえないという感情を周囲へ与えてしまうことにもなります。
仕事の指示内容がうまく伝わらなくて、大きなトラブルに発展することもあるかもしれません。
聞こえない状態
社会からの孤立化を必然的に作り出す
●難聴が及ぼす影響
- 会話の聞き取り力低下
- 家族や友人とのコミュニケーションの低下、関係性低下
- 聞き取りにくいことによるコミュニケーション力、周囲との関係性低下
- 周囲からの認識、関心の低下、閉じこもりにつながる
- 社会からの孤立
- 注意力の低下、危険を察知する能力が低下する
- 脳への刺激減少により記憶力の低下
- 興味関心・探究心の低下
- 仕事力の低下、自信がなくなる
- 精神的な不安定感
- うつ状態、認知症発症のリスクの上昇
●会話の仕方
会話をするときは、相手の顔を見て、眼を見て、ゆっくり、はっきりと、低いトーンで、わかりやすい母音を含む単語を用いて静かな場所で会話をするように心がけるだけでも、理解力がことなります。
さらに、突然話の内容を変えることも混乱させてしまうことになりますので、注意が必要です。

<聴覚障害・難聴の影響>
○早め対策のお勧め
毎日をイキイキと暮らすためにも、早めに対策を行いうことが必要です。高齢化が進む今、さまざまな認知症予防が方法がいわれていますが、この難聴の問題は意外に認知されてません。難聴になると上記に示したような周囲から拒絶されたような感覚にも陥り、人に会うこと、外出を控えることようになり。家に閉じこもりになることが増えます。運動機能が衰え、認知症リスクが高まります。
聞こえないということへの対応をまとめると…
◯使わない機能は低下する
使わない機能は、目に見えて衰えていきます。人との会話の減少は、音を聞かなくなることにより、さらに、音を認識する機能が低下してしまうことになります。高齢者の閉じこもりによる、他者とのコミュニケーションの低下は、ますます聴力の低下につながることになります。
○難聴を放置すると
日常生活の会話の中で、よく聞き取れない会話に不自由さを感じることや、不安に感じてもそのまま放置してしまうことでさまざまな影響が生じることもあります。難聴を放置するし、聞こえにくい状態は、コミュニケーション力を欠くことになり、孤立感につながります。聞こえないことがストレスになりうつ病や認知機能低下にもつながります。
●難聴を加速させるリスク
難聴を加速させる要因として、騒音暴露や、動脈硬化、喫煙、糖尿病なども聴力低下のリスクにつながるといわれています。このような生活習慣や環境要因が、高齢者の聴力障害の個人差を生じる要因とされています。
○聴覚細胞の活性化
自分の好きな曲を意識的に聴くことで、それだけでも音を認識する神経細胞も活性化されます。五感を活性化さることで認知症予防にもつながります。
1-2 「難聴」の分類とは
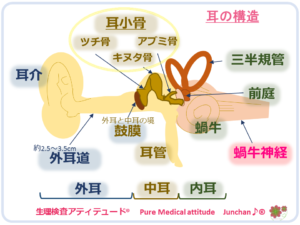
難聴には、その障害部位で分類することができます。過去のブログの「耳の構造」を再掲します。
○耳の構造
耳は、外耳・中耳・内耳に分けられます。そして、外耳・中耳を「伝音器」、内耳「感音器」とに分けられます。
- 伝音器
- 外耳:耳介、外耳道(耳の入口~鼓膜まで)※鼓膜は、外耳と中耳の中間に位置します
- 中耳:鼓膜、耳小骨(ツチ骨・キヌタ骨・アブミ骨)
- 感音器
- 内耳:蝸牛、前庭、三半規管
<耳の構造>
◯難聴の種類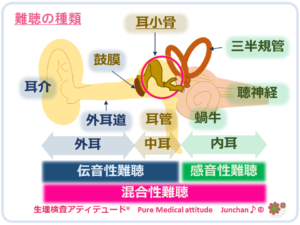
- 伝音性難聴:伝音器 外耳、中耳に何らかの原因による難聴
- 感音性難聴:感音器 内耳、聴神経に原因がある難聴
- 混合性難聴:伝音器・感音器の両方の機能障害、高音と低音ともに聞こえ難くなる
《伝音性難聴》機能的な障害
外耳・中耳・蝸牛窓・前庭窓のいずれか、もしくはそのすべてが傷害され、音の伝えが変化する障害
- 外耳道炎、急性中耳炎などでみられる一時的な症状である場合が多い。薬物投与などで改善する
- 滲出性中耳炎、鼓膜穿孔(慢性中耳炎)や耳硬化症などの場合は手術で改善する
- 治療困難な場合、補聴器の使用で問題なく聞こえることも多く対応可能
《感音性難聴》器質性の病変による障害
内耳または、内耳から聴覚中枢に至る部分の器質性疾患による障害
- 内耳、蝸牛神経、脳の障害によって発症
- 急激に発症する突発性難聴、慢性的に生じる騒音性難聴・加齢性難聴、先天性難聴など
- 補聴器を使用することが必要となる
急に「聞こえない!」今すぐ、耳鼻科受診を!!
●突発性難聴への対応
突発性難聴とされる、急性難聴の場合は、早期の薬物治療などで改善することもあります。聴神経は時間が少しでも早く!といわれる神経です。そのまま一生聴力を失うことにつながります。わずかでも早い対応が、聴覚神経を救えるかもしれません。
●騒音性難聴は予防が重要
騒音性難聴の場合は、持続的に大きな音を聞き続けることで、聴覚細胞がダメージを受け、死滅することで起こるとされます。耳を大切にすることが予防に繋がります。
●加齢性難聴は治療が困難とされますが…
加齢性難聴は現在は治療は困難だとされています。補聴器で聞こえを補うことで、認知症予防、生活の質を改善させることができます。また、重度難聴の方には人工内耳手術を行うことで聞こえが戻る可能性があります。
◯難聴レベル
難聴の基準は、デシベルで表されます。デシベルとは、この音圧の単位、音の強さを示したものです。以前のブログで説明しています。 ※関連ブログ「耳に伝わる音の特性」
過去のブログの再掲です。日本聴覚医学会難聴対策委員会がUPしているものを下記に示します。
○難聴(聴覚障害)の程度分類
正常な聴こえ
- 20 dB くらいのささやき声、小さな音も聞こえる
軽度難聴: mild hearing loss (impairment)
- 平均聴力レベルで25 dB 以上~40 dB 未満
- 小さな声や騒音下での会話の聞き間違い、聞き取り困難を自覚する
- 会議などでの聞き取り改善目的では、補聴器の適応も検討
中等度難聴:moderate hearing loss (impairment)
- 平均聴力レベル 40 dB 以上~70 dB 未満
- 普通の大きさの声での会話の聞き間違い、聞き取り困難を自覚
- 補聴器の良い適応
高度難聴:severe hearing loss (impairment)
- 平均聴力レベル 70 dB 以上~90 dB 未満
- 非常に大きい声か補聴器を用いないと会話が聞こえない
- 聞こえても聞き取りには限界がある
重度難聴: profound hearing loss (impairment)
- 平均聴力レベル 90 dB 以上
- 補聴器でも、聞き取れないことが多い
- 人工内耳の装用が考慮されるレベル
<難聴(聴覚障害)の程度分類>
1-3 聞こえなくなる原因とは?
難聴の原因は、疾患や遺伝、さらには原因不明の場合もあり、意外に多くの方が難聴に悩まされているとされています。
○よくある難聴の原因
一般的な難聴の原因としてあげられるものとしては、耳あかの蓄積によって生じることです。その他、騒音など常に大きな音を聞き続ける状態、そして加齢です。小児や若い人では、耳の感染症も難聴の原因となります。
●ヘッドホンの音漏れ
電車の中で、隣の人のヘッドホンの音漏れにイラッとすることありませんか。かなりの音量で常時聞き続けることで、聴覚神経には、かなりのダメージがあります。若年層の難聴の原因として増加しています。
●職場環境による原因
建設現場などでの働く人が問題となるのは、常に騒音の中での仕事となることです。長年の建設現場や騒音の中のなる工場勤務の場合、常に大きな音に耳はさらされている状態となり、聴力への負担が懸念されます。
○伝音性難聴の原因
伝音難聴は、外耳道、鼓膜、もしくは中耳で生じた何らかの障害により、内耳の感覚器に音伝えられなくなっていることが考えられます。多くの場合の原因として、大きな耳垢栓塞(耳あか)で塞がれている状態、もしくは、鼓膜や中耳骨などの不具合などが多いとされています。その多くに聴力の回復が期待できます。
ただし、先天性疾患の場合、小耳症や無耳症などの外耳道の欠損や、耳小骨の癒着などの場合は、手術が必要となることがあるとされます。
○感音性難聴の原因
内耳から聴神経にかけての神経性の難聴となります。内耳での音処理、電気信号を脳へ伝える神経が上手く機能していないために音の様相がはっきりしないという状態です。「聞こえない」と「聞き取れない」の2つの問題に分けられます。
「聞こえない」という状態は、音は内耳に届いているが、音を神経インパルスに変換できない「内耳性難聴」という問題です。内耳性難聴は回復することがあるとされます。
「聞き取れない」という状態は、脳に伝達されないという「後迷路性難聴」になります。この場合は、回復することがほとんどないとされ、場合により脳腫瘍が原因だということもあり、内耳性難聴と後迷路性難聴との区別は重要だとされています。
●突発性難聴
よく聞かる突発性難聴は、感音性難聴に分類されますが、はっきりとした、原因はまだわからないとされるものが多いようです。ストレス性の血行障害や、ウイルス感染などが疑われているといわれています。
ただ、聞こえないと思ったら前項で示したように、早急(48時間以内に治療開始)に適切な処置をすることで治る見込みが高いといわれています。放置することで聴力は完全に失われてしまいます。
○混合性難聴
混合性難聴は、伝音難聴と感音難聴の両方を含むものとなります。頭部外傷、慢性感染症、多くのまれな遺伝性疾患が原因となって起こることがあるようです。
※関連ブログ「健診結果を読む① 身体の数値」
◯その他の難聴
●中枢性難聴:脳幹神経伝導路の障害による脳幹性難聴と皮質性難聴
- 聴皮質の障害:聴覚失認、語聾(ごろう)、感覚性失音楽
●内耳性難聴:障害の部位が蝸牛に限局している場合の感音性難聴
●機能性難聴:器質的障害が無いにも関わらず、難聴となる場合
- 心因性難聴:ヒステリー性難聴など、原因とされる精神的ストレスがあきらかな場合
- 意図的に難聴を装っていると考えられる場合の詐聴(さちょう)
この診断には、被検者の意識や心理に左右されることのない、他覚的聴力検査として、聴性脳幹反応検査(ABR:Auditory brainstem response)が用いられます。
2.高齢者の難聴の特徴
人は50歳代くらいから聴力が低下し始めると言われています。最近「テレビの音が大きい」と言われたことありませんか?
高齢化社会といわれる時代、高齢者の聞こえの特徴は大きく4つあると言われています。
○高い音から聞こえなくなる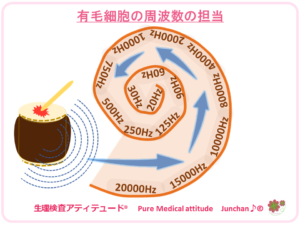
高齢になると高い周波数、高音からが聞えなくなってきます。例えば、体温計の電子音などが聞えにくくなってきます。全体にくぐもったような、はっきりしない感じの聞こえとなります。
この理由は、過去のブログでもご紹介した、蝸牛の中の有毛細胞の周波数担当です。外側にある有毛細胞は、高周波となり、奥に行くに従い低周波となります。外側から徐々にダメージを受けることになるために、高音から聞こえにくくなるという理由です。
○リクルートメント現象
小さい音は聞こえにくく、大きい音はうるさく感じるという現象が生じます。TVドラマなどで、人のセリフが聞こえないのでボリュームを上る、しかし、物が壊れるシーンなどで大きな音でビックリするという状態です。
おじいちゃん耳が遠いいからと思い、耳元で大声で呼びかけたら、「そんな大声で言わなくも聞こえる!」と怒られたという経験があるのではないでしょうか。
高齢者にとって、音量として、小さい音は聞こえ難い、しかし、大きい音は必要以上に、うるさい音として感じられてしまうのです。
○音質の低下「ぼやけた音」「割れたような音」「歪んだ音」
周波数分解能が低下するために、音の微妙な周波数の違いが認識しにくくなります。そのため、語音としての違いが聞き分けられなくなります。
この聞き分け力の低下は、有毛細胞全体が、薄く、まばらになることが原因だとされています。加齢による変化で生じるために、高齢者誰にでも起きる症状だとされています。有毛細胞は、20歳をピークに徐々に少しずつ抜けていくといわれています。数十年単位の変化のために、日常生活の中では、悪くなっている、聴力が落ちているという自覚されることがほとんどないと言われています。
○早口で話されると、聞き取れない、理解できない
有毛細胞の減少は、内耳から脳に伝えられる音情報の減少をもたらします。情報が不足して脳に届きますので、その結果、当然理解できない情報となってしまいます。耳に入ってきた言葉の情報が少ないために、補おうための時間が必要となり、内容を認識し、理解するためにも時間がかかるようになるのは当然だと言えます。
この原因の多くが、内耳機能の低下によるものとされ、周囲の話の速さについていけない、疎外感となって感じることが多くなります。
高齢者の難聴の特徴
実際に高齢者に聞き取りにくい音は、パ行、タ行、カ行、そしてサ行と言われています。声を「周波数」分類したときに、「しゅ」「ひ」「さ」「し」などの語音は、高周波数となり、言葉として高齢者が区別しにくい音となり、聞き取りづらい語音となります。
「しゅ」「つ」「て」「す」「か」「ひ」「さ」「し」などは、聞こえていない音とされるために、この語音が含まれない言葉に言い換える配慮も会話するときには必要になります。
3.聞こえのレベルを知るためには「聴力検査」
聞こえに検査には、オージオメータ(audiometer)を用いて聴力検査を行います。
◯気導と骨導
「騒音の中でも通話が可能な電話」があることをご存知の方も多いのではないでしょうか。
●人の音を聞く力、気導聴力と骨導聴力
人の聴力機能には、気導と骨導の2種類があります。
気導聴力:鼓膜を振動させて聞く
音が外耳と中耳を通して内耳へ伝えられることにより聞こえます。耳介で集められた音は、外耳孔(耳の穴)から外耳道を経て、その奥にある鼓膜に達します。鼓膜の振動を耳小骨に振動が伝わり、増幅された振動が、内耳の液を振動させることで聞こえます。人は、ほとんどこの気導聴力で音を認識しています。
骨導聴力:頭蓋骨の振動で聞く
音が頭蓋骨と軟部組織の機械振動を通して内耳へ伝えられ聞こえます。それ以外に、耳を塞いだ状態でも音が聞こえることがあります。60デシベル以上の大きな音の場合、気導と同時に骨導の聴力も加わっているとされます。骨導聴力は、頭蓋骨が感じる振動が直接内耳に伝わることで聞こる聴力となります。頭をコンコン叩くことや、歯をカチカチ鳴らすと意外に大きな音として聞こえるのではないでしょうか。
※関連ブログ「音を認知する「聞こえる」ということ」
○健診で行われる聴力検査
健康診断でも聴力検査は、ふるいわけ検査として行われます。簡易的な方法で、気導聴力として、1000Hz、4000Hzの音を、30dBが基準として用いられます。ヘッドホンをつけてオージオメーターから出されるピーピーピーという音を聞きます。低音と高音が聞こえるかどうかを調べます。
- 低音 1000Hz:通常の会話音
- 高音 4000Hz:電子音に代表されるような高い音
オージオメーターから発せられる低音(1000Hz)と高音(4000Hz)を5dbずつあげて検査をします。それをレシーバーで片耳ごとに、左右の耳で聞き取って聴力を測定します。健診で行われるのは、この2種類の音の気導聴力のみです。いずれも30dB以下であれば異常なしです。
○聴力検査
音が聞こえるしくみは、音が外耳から中耳を伝わり、内耳の蝸牛にある感覚細胞が刺激され、聴神経を介して脳へと伝えられます。しかし、この過程に何らかの障害があると、聞こえが悪くなります。難聴があるかどうかのふるいわけ検査となります。
●聴力検査でわかることは「難聴」のみ
聴力検査の結果から判定できる病気は「難聴」のみです。その結果から考えられる原因を探っていくことになります。
○聴力検査は防音室で行われます
正確な聞こえの検査・聴力検査は、外の騒音から遮断された状態を確保できる、防音室の中で、視覚情報を除外できる薄暗い状態で検査を行います。30ホン以下の騒音レベルとされる防音室です。健康診断で異常を指摘された場合は、耳鼻科受診をしてこの純音聴力検査を受けてください。気導検査と骨導検査をおこない聴覚障害の有無を調べます。
聴力には個人差があり、高齢者は高音を聞き取りにくくなります。平均聴力は-10~+20dbとされていますが、一般的に1000Hzで30db、4000Hzで40dbの音が聞こえていれば正常とされます。
○ことばの聞き取り検査「語音聴力検査」
ヘッドホンを装着し、聞こえて来る音「あ」「か」「さ」など1語ずつの音を聞き分けます。通常は、紙に記録する方法で行われますが、私が所属していた病院では、ことばで発音して戴いていました。この検査で、日常会話の中で聞き取りにくいことばが分かりますので、補聴器を作るときの参考になります。
●補聴器は、正しく調整しないと聞こえない ~専門外来への勧め~
補聴器は、何でもよい、どれでも、誰にでも合うというわけにはいきません。聞こえ方、聞き取りにくい状態は個人j個人ですべて異なります。補聴器は、お一人ずつ個々に聞こえ方が異なりますので、きちんと補聴器外来を専門に行なっている病院で医師の診断、検査を受けてから作ることが大切です。
生理検査アティテュード®からのメッセージ
聞こえにくいことによる臨床検査への影響
どうして理解されないの?
病院で行われる生理検査を受けられる方の高齢者の割合も確実に増加しています。80歳代はあたりまえの時代となり、聞き取り困難な方への検査も日常的に増えているのが現状です。
○生理検査での高齢者への伝え方
生理検査を行うためには、検者と被検者との「良好なコミュニケーション」が基本となります。そのためには、言葉は欠かせません。被検者の高齢化とともに、聞き取りやすい声の音量、速さ、声のトーン、滑舌などにも配慮が必要となります。
ゆっくりと、高音となる子音が多い単語から、母音を多く含まれる「単語」に言い換えて伝える配慮も必要だということです。
生理検査で必要な「身長」「体重」を聞くことにも苦慮することがあります。「しんちょう、何センチですか?」このことばが聞き取れないのです。身振りをつけて「せのたかさをおしえてください」と言ったほうが理解してもらえます。良い検査を行うためにも工夫をすることが、臨床検査技師にも必要となります。
●事前に準備しておく配慮
筆談で検査を行うこともよくありました。検査を行うために必ず必要となる数値がありますが、身長・体重などは、「身長・体重を教えてください」ということや、「息を吸って・吐いて」などと書いたボードなどを準備しておくことも良いかもしれません。
○イメージによる違い
生活習慣、環境などの違いから、人は同じ「単語:Word」からイメージされるものが異なるということもよくあります。同じ意味の内容を伝える時も、表現方法によって相手に伝わるときと、そうでないときがあります。その理由は、頭の中でイメージされるフィルターが異なるためです。そんなことからもコミュニケーションのズレとして、何度説明しても理解してくれない!そんな経験もあるのではないでしょうか。
「時計」と言われたら、どんな「時計」をイメージしますか?
腕時計の人も、自分の時計や、欲しい時計、掛け時計、置き時計、デジタル時計、アナログ時計、時計台、からくり時計などなどさまざまあります。個人の趣味や、その時の状況などさまざまな理由からイメージされるものが異なるのではないでしょうか。同音異義語などで、相手とイメージされるものが異なるということで、経験されることがあるのではないでしょうか。
○認知症とされる方とのコミュニケーション
そして最近話題「認知症」への理解を求めることがよく伝えられるようになりましたが、
『ユマニチュード』をご存知ですか?
先月、地元の講演会で「ユマニチュード」の国内第一人者とされる、本田 美和子先生のお話を聞く機会を得ました。
ユマニチュードとは、認知症の方に対するケアの技術として紹介されています。言葉、身振り、目線などを用いた包括的なコミュニケーションスキルとされています。認知症と診断された方への言葉掛けのスキルです。眼を見て、ゆっくりと身振りをつけて、わかりやすくつたえることで、理解が得られるというスキルです。認知症という状態から必要なコミュニケーション方法です。
○相手に合わせたコミュニケーション方法
認知機能の低下により、脳に入ってくる情報量は、かなり低下している状態となっていることを理解することからです。わからない状態で人はどのような反応をするのか?ということを考えれば「ユマニチュード」は、実にすんなりと納得できる方法です。認知機能の低下により、視野や聴力に入ってくる情報量が非常に低下しています。耳元で話しても怖いことをされるという恐怖心しか生じません。
しっかりと相手の視野範囲で、眼を見て、あなたのことを大切に思っているという気持ちとともに、ゆっくりと理解しやすいことばで、語りかけることが大切だと説明を受けました。
身近に認知機能が低下してきている、認知症の方がいらっしゃる場合は、ぜひこの方法でコミュニケーションを行ってみてください。笑顔が戻って来るのではないでしょうか。
来週3月11日の週は、「health attitude blog」をお休みいたします。次回は、3月18日を予定しております。今後ともどうぞよろしくお願いいたします。
Pure Medical attitude
生理検査アティテュード®
Junko katayoshi
今日のまとめ
- 難聴・聞こえないということは、認知機能を失うことになります。
- 難聴になるとコミュニケーション力が著しく低下し、社会生活に困難を生じる
- 高齢者特有の聞こえ方を知ることも必要、補聴器を調節することで、機能回復も期待できる
Pure Medical attitudeワーク
3月のやってみるメンタルワーク「自分の中のバイヤス知る」
人は、無意識のうちに、
自分を守るために錯覚をしている
「自己開示」ワークもパーソナルセッションで
パーソナルセッション『心と身体のケアリング』
受けてみませんか?
トラウマに気づくこと
それは、年齢退行療法や前世療法でも現れることがあります。
ヒプノセラピーで自己開示をすることで、
自分の中になる凝り固まった価値観に気づくこともあります。
トラウマになっていることに向き合うことの大切さ
そのことを実体験として知っているからこそ前に進んで欲しい
 Pure Medical attitudeのカウンセリングともコーチングとも受け取れる、自分の可能性を引き出す個人セッションです。
Pure Medical attitudeのカウンセリングともコーチングとも受け取れる、自分の可能性を引き出す個人セッションです。
じっくり、しっかりと寄り添いながら、新しい自分発見のケアリングとカウンセリングそして、「自分基準」を明確にしていくサポートをさせて戴きます。
年間サポートもぜひ、ご相談ください。
今回のブログに関するご感想をぜひお寄せください。
基本セッション時間通常90分を120分といたします。
※ブログや、セミナーに関する、ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひ、お寄せください!楽しみにしております!
今日の情報引用・関連サイト
Pure Medical attitude 過去のブログ
関連ブログ
- 耳の役割と健康を考える §1 耳に伝わる音の特性 2018.9.10
- 耳の健康を考える §2 音を認知する「聞こえる」ということ 2018.9.12
- 耳の健康を考える §3 耳・聞こえのトラブル 2018.9.14
- 身体がみえる臨床検査 §1 健診結果を読む① 身体の数値 2017.7.17
最近のブログ
- 今、麻疹・はしかの感染報告が増加中です 2019.2.25
- 「緑内障」に注意!40歳になったら目の健康 2019.2.28
- 予防接種の必要性、ワクチンへの理解 2019.3.4
「心に潜むブラックな感情」2019.2.18
- §1 人の感情形成の再確認 2019.2.21
- §2 誰もが持つ 心の闇との対話 2018.2.18
「自己開示の効果」 2019.2.11~2.17
- §1 ストレスを抱え込む弊害 2019.2.11
- §2 心の窓を明けるとき 2019.2.17
- 風邪を知り予防しよう ~この時期の感染症~ 2019.2.7
「転ばぬ先の杖を作る」 2019.1.21~1.24
- §1 §1 転倒が高齢者にもたらすリスク 2019.1.21
- §2 健康寿命の延伸への転倒予防とは 2019.1.24
「記憶と目標」 2019.1.14~1.17
- §1 目標達成のための記憶の理解 2019.1.14
- §2 目標達成へつながる記憶の使い方 2019.1.17
- 臨床検査・臨床検査技師を知っていますか? 2019.1.10
- 2019年 スタート致しました! 2019.1.1
- クリスマスに自分に贈る自由な時間 2018.12.25
- 感謝を込めて「平成最後の年末」のごあいさつ 2018.12.31
その症状 何を疑う? 2018.12.03~12.20
- §1「高血糖症状」糖尿病の症状とは? 2018.12.3
- §2 突然の嘔吐「ウイルス性胃腸炎」 2018.12.5
- §3 今年のインフルエンザ流行は? 2018.12.10
- §4「肺炎球菌感染症」肺炎の症状 2018.12.13
- §5 トイレに困る?!「頻尿」 2018.12.17
- §6 便が出なくて…慢性便秘症 2018.12.20
まだ増加しています「風疹」とは?
- 今 話題の健康情報、感染急増中「風疹」を知ろう 2018.10.22
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 基礎エキスパート取得
今日も最後までありがとうございました。
☆アンコモンセラピー「ワンコイン¥500」読書会☆
セカンドバージョンも快調なスタートです!
ヒプノセラピーにご興味ある方、ご参加お待ちしております!
毎月、大崎ゲートシティ スターバックスコーヒーで開催!
米国の精神科医ミルトン・エリクソン博士は、発達障害だった?!
催眠療法の大家とされる、精神科医エリクソン博士は、変わった子どもと言われ、さまざまな感覚障害を持ち、読字障害、失読症ともいわれ、さらに色盲に音痴だとされています。そのエリクソン博士「ミルトン・エリクソンの戦略的手法」を紹介されているこの本の読書会です。心理療法にご興味ある方、ぜひ、ご参加お待ちしております。