JunchanのHealth attitude blogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今日のテーマは「排便」のトラブル、便秘にフォーカスしていきたいと思います。前回に続き、体外に排泄される、役割を終えた化学物質たちです。必要な栄養素などを消化吸収されたあとの物たちや、体内に取り込まれても必要とされない物が身体の外に送り出される尿と便です。私自身は、便秘で苦しむという事は今までにあまり経験は無いのですが、辛い症状を抱えていらっしゃる方も多いのではないでしょうか。そんな便秘を理解して新しい年を迎えませんか?
1.慢性便秘症の症状を理解するための3つのポイント
はじめに便秘とは…
1-1 慢性便秘症の症状、便意のメカニズム
1-2 どうしてスッキリ出ないの?慢性便秘症の原因
1-3 慢性便秘症への対応とは?
今日のプラスα
2.症状に気をつけたい器質性便秘が原因となる急性便秘とは?
3.便秘も関係する?! 虫垂炎に間違われる大腸憩室炎
生理検査アティテュード®からのメッセージ
・2018年の振り返りで、スッキリと迎える2019年へ
1.慢性症状を理解するための3つのポイント
はじめに便秘とは...
《慢性便秘症の定義》
『本来体外に排出すべき便を十分量かつ快適に出し切れない状態』
「慢性便秘症診療ガイドライン2017」より
1-1 慢性便秘症の症状、便意のメカニズム
慢性便秘症とは、便秘の症状に対して検査や治療対象となる状態です。その症状もいくつかあげられます。
❍慢性便秘症の症状とは
便秘とは、排便しにくい状態、排便回数の減少、便が硬い、もしくは、排便後の直腸に便が残っていいる感覚、残便感です。
便秘が慢性的になると、おもに排便困難だという症状を訴えることが多いといわれています。
慢性便秘症の人の中には、排便回数の低下に苦痛を感じない方も多くみられ、排便が困難な状態と排便時のいきみ、残便感、頻回便(便が出ず何回もトイレに行くこと)、肛門の閉塞感や違和感などの訴えがあります。このほかに腹痛、腹部膨満感、食欲不振などさまざまな症状がみられることもあります。
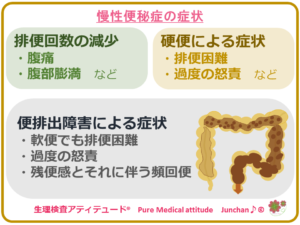
●慢性便秘症の症状
- 排便回数減少による症状:腹痛、腹部膨満など
- 硬便による症状 :排便困難、過度の怒責など
- 便排出障害による症状 :軟便でも排便困難、過度の怒責、残便感とそれに伴う頻回便など
※怒責とは、排便時に下腹部に力むこと
●便秘の概要
慢性便秘症は、50歳以下では女性に多くみられますが、高齢者では男女ともに増加がみられます。特に、70歳以降の高齢者では、特に男性の比率が増加し性差がなくなる傾向にあるとされています。
急性便秘は、突然発症し、はっきりと症状が出現することに対し、慢性便秘は、徐々に始まり数ヶ月から数年間持続することがあるとされます。
●毎日、排便することが必要なのか?
毎日排便しなければならないと思う方もいるのでしょうか。毎朝、規則正しく便を排泄できることは確かに理想でしょう。しかし、1日1~3回の排便から週に2~3回の排便までは正常とされます。
毎日排便があることが正常というわけではなく、通常の自分の排便パターンに大きな変化がない限り排便回数が少なくても問題とはされません。
<便秘の症状>
❍便意のメカニズム ~便が作られる機序と便秘が起きるメカニズム~
便が作られる機序そして、便秘がどのようなメカニズムで発生するのかを確認しましょう。
●食物摂取から、便が作られ排泄されるまで
それでは食物を摂ってから排泄されるまでの腸の動きをまとめていきましょう
- 食物を摂取する
- 食物が胃入り拡張することで胃大腸反射がおこります。食後に便意を感じ、トイレ行きたくなることがあるかと思います。
- 胃から小腸、大腸を通過して、食物が便になる
- 便が直腸に送られ、直腸が拡張し、便意が生じます
- 便を排出するために、腹圧をかけ、いきみます
- 肛門括約筋を緩め、便を排泄する
- 肛門挙筋を引き上げ、排便が促されます
この一連の動作により正常な排便機能が維持されます。
❍便秘は、便意を我慢することにより起こる?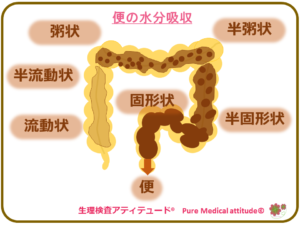
便意は、便が直腸にまで送られた来たことのサインです。直腸に達した便が直腸を刺激している便意を我慢し続けることで刺激に対して慣れが生じ、便意が消失してしまうことがあります。便意が消失すると、当然排便することが出来なくなります。
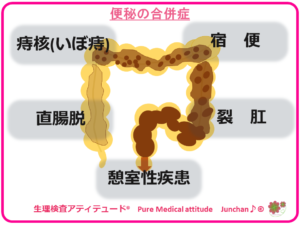
●便秘の合併症
便秘になることにより、合併症を招くこともあります。
- 痔核(いぼ痔):過度にいきむことにより、血行障害などを起こし、肛門部が腫れる状態
- 直腸脱 :いきみによる、肛門周囲の静脈にかかる圧力上昇した結果、直腸の肛門外への脱出
- 裂肛 :硬い便の排泄による肛門の皮膚が破れる状態
- 憩室性疾患 :憩室とは、大腸の壁が突出した状態をいいます。
- 宿便 :下記で説明いたします。ご参照ください
痔核や直腸脱、裂肛などが生じると、排便に対する不快な感情を持ちます。この不快感は、何となくというような感覚で、排便することへの抵抗感になっていることも少なくありません。この状態が持続されることにより、便秘を更に悪化させ、合併症への悪循環へとつながることになる可能性も秘めています。
大腸憩室は、大腸内部を硬い便が移動する際に、大腸の壁に圧力がかかり、壁が損傷し、袋状に突出してしまう状態です。憩室に堆積物が生じ、内部で炎症を起こすことにより憩室炎を発症することがあります。
<便秘の合併症>
●宿便形成とは
直腸に便があるにもかかわらず、排泄させないために、水分がドンドン吸収されることになり、便が硬くなってしまう状態です。便の排泄を妨げる原因となります。この宿便になってしまうとさらに排泄が困難となり、便秘への悪循環となります。
宿便が形成されてしまうと、痙攣が生じることや、直腸に痛みを生じることもあり、いきんでも便が出なくなり、排便困難となってしまうことがあります。この宿便は、寝たきりの高齢者や、身体活動が低下しているときにおきやすく、妊娠中でも起きることがあります。
便秘は、このように排便回数の減少も便秘を助長することになります。
※関連ブログ「 大腸の機能障害IBSとは?」「食物から栄養素取り込む消化と吸収」
❍たかが便秘?! でも注意したい便秘の症状
便秘の症状の中でも、注意することが大切な重篤な疾患の場合があります。
《注意して欲しい便秘の症状》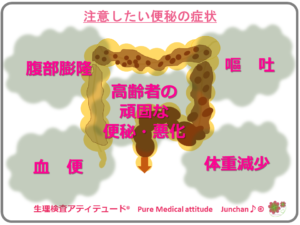
- 腹部膨隆
- 嘔吐
- 血便
- 体重減少
- 高齢者で頑固な便秘を発症、もしくは悪化
このような場合は、たかが便秘と考えないで、重篤な原因疾患がある場合も考えられますので、診療機関を受診することをお勧めいたします。特に、腹部膨満や、嘔吐などの症状の場合は、できる限り早期に受診することが必要な疾患のこともあります。
体重減少や、血便などの症状も速やかに受診されることが望まれる状態とされます。
1-2 慢性便秘症の原因
排便の合併症のところ、便意を我慢することも便秘の悪樹冠として原因となりますがもう少し詳しくまとめていきましょう。
❍便排泄障害による分類
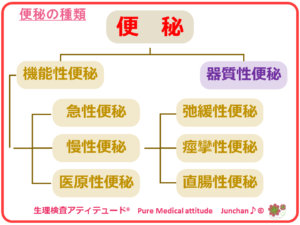
便秘の分類には、さまざまな分類方法があるようですが、意に反して、スムーズに便が排泄出来ないことが、便秘という定義に基づき、排泄障害での分類が推奨され、器質性便秘と機能性便秘に分類されています。
●器質性便秘
便は、大腸の中を移動しながら水分が吸収され形成されます。器質性便秘とは、この大腸が何らかの原因により狭小化することや、異常に拡張してしまうなどの形状の器質性異常により生じる便秘です。
《狭窄性》:大腸の狭窄による通過障害によって生じる便秘
- 大腸癌、クローン病、虚血性大腸炎など
《非狭窄性》大腸の狭窄は無いが、形状異常が原因の便秘
- 排便回数減少型:巨大結腸など
大腸の慢性的に異常に拡張することにより、便移動が困難となり、排便回数や排便量の減少が起きる - 排便困難型(器質性便排出障害):直腸瘤、直腸重積、巨大直腸症、小腸瘤、S状結腸瘤など
直腸の形状異常、直腸の便うまく排泄できない状態、便排出障害です。排便困難や残便感を伴う
●機能性便秘
大腸機能の異常、蠕動運動の異常が原因となる便秘
-
排便回数減少型:排便回数や排便量が減少
大腸に便が過剰に溜まる状態、腹部膨満感や腹痛などの症状、便が硬化し、排便困難や残便感を伴うことが多い
a)大腸通過遅延型:排便回数や排便量の減少
大腸に過剰に便の堆積、腹部膨満感や腹痛を生じる
特発性、症候性(代謝・内分泌疾患、神経・筋疾患、膠原病)、便秘型過敏性腸症候群など、薬剤性(向精神薬、抗コリン薬、オピオイド系薬など)
b)大腸通過正常型
大腸機能は正常、排便回数や排便量の減少。食事の影響が大きく、便が硬く排便困難や残便感を生じる
経口摂取不足(食物繊維摂取不足を含む)
-
排便困難型
排便時の排便困難や残便感
a)硬便による排便困難
直腸、肛門機能、感覚の異常が無く、排便回数は正常にもかかわらず、硬便のために排便困難や過度の怒責を生じている状態
硬便による排便困難・残便感(便秘型過敏性腸症候群など)
b)機能性便排出障害
直腸や肛門機能、感覚の異常、軟便でも十分量かつ快適に排出できない便排出障害、排便困難や残便感を生じている状態
骨盤底筋協調運動障害、腹圧(怒責力)低下、直腸感覚低下、直腸収縮力低下など
❍便秘にもさまざまな原因がある
便秘に関する情報を検索しながら、最新のもの(2017年に出された慢性便秘症ガイドライン)を読みながらまとめています。便秘に至る原因を考えるとき、ここにあげた分類がやはりわかりやすいかと私は感じます。分類よりもその原因を知って欲しいという理由です。
※この便秘の分類は、健栄製薬株式会社pdf「監修:自治医科大学附属病院 消化器外科 味村 俊樹教授」
❍機能性便秘
機能性便秘のうち、慢性便秘をさらに3つに分類しているものもあります。
●弛緩性便秘
弛緩性便秘は、大腸の蠕動運動の低下、筋力の低下などにより、排便する機能低下による便秘です。高齢者や出産回数の多い女性によくみられます。
●痙攣性便秘
痙攣性便秘は、自律神経バランスの低下によるストレス性の便秘です。腸の運動がうまくこのなわれなくなることによる排便障害です。排便出来ないことへのストレスから、下剤の乱用などが原因となり、腸が過剰に蠕動運動をするでも起こります。下痢と便秘を交互に繰り返してしまうこともあるようです。すことがあります。
●直腸性便秘
直腸性便秘は、直腸まで便が移動してきているにもかかわらず、便意の刺激がうまく伝えられていないことにより排便障害が起こっている状態です。最初の宿便のところでもお伝えした、便意を我慢し過ぎることなどが原因となります。浣腸の乱用なども原因となります。
<便秘の種類>
❍慢性便秘症の一般的な原因
しかしながら、一般的に便秘の最も多い原因は、下記によりものかと思います。
- 食事の影響:水分摂取量の減少、低食物繊維食、便秘引き起こしやすい食物摂取など
- 薬剤の影響
- 排便困難
- 下剤の乱用
●食事の影響
一般的な便秘の原因として最も多いのが、食事によるものです。
さらに体内の水分量が減少した状態、つまり脱水状態になると、血液中に水分を蓄えようとしますので、便からより多くの水分を吸収するようになります。その結果便が硬くなり、便秘を生じることになります。便に含まれる水分量が減少すると、当然排泄困難になります。ここで必要となるのが、食物繊維です。果物、野菜、シリアルなど食物繊維を多く含む食品が必要となります。食物繊維を多く摂取することで、便の水分量も増え、便の量も増加するために排便が容易になります。食事での食物繊維の摂取が不足すると、便秘を起こしやすくなります。
●薬剤の影響
排便を遅らせる薬剤の影響による便秘もあります。一般的な薬剤として、麻薬性鎮痛薬のオピオイド、抗うつ薬となる抗コリン作用のある薬など、その他、水酸化アルミニウム、次サリチル酸ビスマス、一部の降圧剤、多くの鎮静薬などがあるようです。
●排便困難
排便困難とは、直腸に便があるにもかかわらず、便を押し出す力が無い状態、もしくは、排便中に直腸周辺の筋繊維と外肛門括約筋を弛緩させることが出来ない状態により、うまく排便できない状態です。便意を感じているのにうまく出せない状態となり、便が硬くないにもかかわらず、排泄できないという症状でもあります。
過敏性腸症候群(IBS)の人は、この排便困難がみられることがあります。
頻回の下剤や浣腸の使用が原因のこともあり、これらを使わないと排便できなくなっていることもよくあるようです。便秘の症状で、下剤の使用が増え続けることにより、習慣化してしまい、悪循環となっていることも多くみられます。
❍慢性便秘を招く原因となる疾患
便秘は、腸閉塞などの特定疾患によっても発症します。特定の代謝性疾患と神経疾患があります。
腸閉塞による、大腸の閉塞は、時に大きな大腸がんによって起こる場合や、過去の手術後に生じる腸管の癒着が原因となり腸閉塞を引き起こす場合などがあげられます。
大きな病気で長期の臥床を必要とする場合(身体活動が腸の排便機能を助けるため)、食べる量が少ない場合、便秘を引き起こす薬を使用している場合、頭部損傷や脊髄損傷の後にも便秘になることがあります。しかし、原因が不明なことも少なくありません。
その他、便秘を起こすことがある疾患には、、甲状腺機能低下症、高カルシウム血症、パーキンソン病、糖尿病の合併症として神経障害などがあげられています。また神経損傷による、排便障害もあります。疾患による原因での分類が下記に示します。
●結腸腫瘍
- S状結腸腫瘍性疾患
●代謝性疾患
- 糖尿病
- 甲状腺機能低下症
- 低カルシウム血症または高カルシウム血症
- 妊娠
- 尿毒症
- ポルフィリン症
●中枢神経系疾患
- パーキンソン病
- 多発性硬化症
- 脳卒中
- 脊髄病変
●末梢神経系疾患
- ヒルシュスプルング病
- 神経線維腫症
- 自律神経性ニューロパチー
●全身性疾患
- 全身性強皮症
- アミロイドーシス
- 皮膚筋炎
- 筋強直性ジストロフィー
●機能性疾患
- 通過遅延型便秘
- 過敏性腸症候群
- 骨盤底機能不全(機能性排便困難)
1-3 便秘への対応
便秘の原因が明確な場合は、症状への対応のみで検査なども行わないこともあります。
❍便秘への対応方法
急性便秘で、腸閉塞などが疑われるような場合は、腹部レントゲン検査やCTが行われます。その他、大腸内視鏡検査、血液検査などが行われます。
❍便秘に関する質問事項
診察時の問診が重要になってきます。下記の項目に対して、答えられるようにしておくことも必要です。診察時間を考えるならば、メモをしておくこともスムーズな診察にはすごくお勧めです。
排便回数、便の硬さ、排便中いきみ、会陰部を押すなどの刺激動作の必要性の有無などに加え、
- 残便感
- 排便後の満足感(下剤や浣腸の使用頻度と使用期間を含む)
- 食事内容や身体活動量の程度と、変化など
- 処方薬や市販薬の使用の有無
- 全身疾患の有無:体重減少、発熱、筋肉や脂肪組織の重度の萎縮など
- 腹部膨満、腫瘤の有無
- 直腸の亀裂、痔核、出血、または腫瘤(宿便を含む)の有無、また肛門の筋緊張と感覚
●腹部レントゲン検査
腹部レントゲン検査により、大腸の拡張の有無、慢性便秘症の分類判定のために、バリウム粒の検査薬を内服し、数日後に腹部レントゲン検査を行うことがあります。
●基礎疾患の検査
大腸がんの有無の判定に、下部消化管内視鏡検査(大腸カメラ)、腹部CT検査や、可能性のある基礎疾患の確認として、血液検査やMRI検査などの画像検査も行われることもあります。
●便秘への治療
便秘の原因となる基礎疾患がある場合は、その疾患へ対応となります。
●便秘への予防法
便秘に対する最大の予防方法は、生活習慣の改善です。運動と十分な野菜や果物などの食物繊維と水分摂取です。
●排便の姿勢
排便姿勢も大切です。やや前傾姿勢で排便することで、排便がスムーズに行われることもあります。
●適度な運動
腸管の蠕動運動を促進するために、適度な運動が効果的です。20~30分くらいの軽いウオーキングや軽いストレッチでも排便のためには、有用とされます。
●下剤の使用
下剤の種類によって、さまざまな効き方がありますので、医師の指示で適切に使用することがたいせつです。
- 膨張性下剤 :ふすまやオオバコなど食物繊維から摂取可能なもの
- 便軟化剤 :ゆっくり作用して便を軟らかくし、排便を容易にする
- 浸透圧性下剤:ゆっくりと穏やかに作用
- 腸刺激剤 :センナやカスカラなどの刺激性物質を含む
下剤、坐薬、浣腸は、下痢、脱水、腹部けいれんを起こし、下剤に依存する原因になるため、医師はこれらを慎重に使用します。原因不明の突然の腹痛、炎症性腸疾患、腸閉塞、消化管出血、宿便が認められる場合は、下剤や浣腸を使用してはなりません。
❍高齢者の便秘への対応
加齢とともに男性の慢性便秘も増加していきます。そして、腸管にも加齢による変化があります。
●加齢による直腸の変化
直腸は、加齢とともに太くなっていき、直腸に蓄えられる量が増加します。言い換えると、便意を感じるためには、十分に直腸に便がたまらなければなりません。若い頃よりも多くの便が必要となるということになります。この直腸容積の増大は、宿便になりやすくなります。
●高齢者の便秘の原因
その他、高齢者で便秘となる一般的な要因には、便秘を起こしやすい薬剤の増加や、食物繊維摂取の減少、糖尿病などの基礎疾患、身体活動の低下などがあげられます。
《食事・水分の摂取量の減少》
直腸の拡張に加え、高齢なるほど、食事量が減少し、水分量も摂取量が低下します。そのため、便が硬くなり、排便回数も減少してしまいます。
《筋力の低下》
便意を感じると、肛門周囲の筋肉が緩み、排便が促されます。直腸周囲の筋力の低下によりうまく排泄できなくなります。
●高齢者の便秘予防
- 生活習慣の改善が必要です。規則的な排便習慣を身につけるために、便意が無くてもトイレに行く、ウォシュレットなどで肛門を刺激することも有用とされます。
- 適度の運動を習慣化し継続する。運動することにより、腸の活動が活発になる。
- 1日3食、規則的に食べる、特に朝食は腸を刺激し、排便を促します。
- 起床時の飲水、水分を十分量摂取
- 食物繊維をしっかりと摂取する
- 食事の量を意識し、便の量を確保する
- 潤滑油としての排便を促すために、適度な油脂の摂取
- 適度の酸味や香辛料で腸を刺激する。
2.症状に注意、器質性便秘が原因となる急性便秘とは?
先に説明した、注意したい便秘の症状が、急性便秘の症状です。
❍一般的な、急性便秘の原因 ~機能性便秘~
急性便秘を起こす機能性便秘は、大腸の蠕動運動の低下により一時的に起こる便秘です。以下のような場合に起こることが多いとされます。
- 食物繊維の少ない偏った食事、肉ばかりの食事
- 水分摂取量の減少、夏場の暑い発汗時期などの水分摂取量の不足による、便が水分不足になった状態
- 一時的な生活環境の変化に伴うストレスなど
- 寝たきりの状態による、腸の機能の低下
- ダイエットによる、食事量の減少
❍注意したい、急性便秘の原因 ~器質性便秘~
急性便秘は、器質的原因により発症し、早めの対応が必要となります。
●急性便秘は、器質性便秘です
器質性便秘で、急性便秘となる場合は、何らかな疾患が便秘の原因となっていることが疑われます。下記のような激しい腹痛や嘔吐などの症状が見られる場合は、速やかに受診することをお勧めいたします。
- 激しい腹痛、嘔吐など痛みや違和感がある
- 前項に上げたような機能性便秘の原因となるような生活習慣などの変化が無いのに突然便秘を発症
- 便の形状の変化、極端に細長いもの、厚みのない平らな便が出るようになった
- 便ともに、血液や粘液が排泄される
このような症状がある場合は下記のような疾患による便秘が疑われます。
❍急性便秘を引き起こす器質性便秘
●腸閉塞
- 腸捻転
- ヘルニア
- 術後の腸管癒着
- 宿便
●麻痺性イレウス
- 腹膜炎
- 敗血症など重篤な急性疾患
- 頭部または脊髄外傷
- 寝たきり状態
●薬物
- 抗コリン薬:抗ヒスタミン薬、抗精神病薬、抗パーキンソン病薬、鎮痙薬
- 陽イオン :鉄、アルミニウム、カルシウム、バリウム、ビスマス)
- オピオイド
- カルシウム拮抗薬
- 全身麻酔薬
- 薬剤治療を開始後の便秘
3.便秘も関係する?! 虫垂炎に間違われる大腸憩室炎
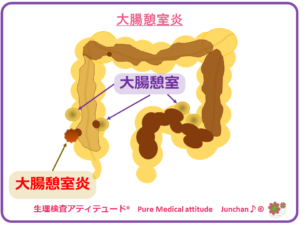
憩室炎は、憩室内に便が貯留することで引き起こされる疾患です。急性腹症の腹部超音波検査依頼でよくある疾患の一つに、この憩室炎があります。
❍症状が無くても憩室があることもある
大腸の憩室は、腸管の内壁の一部が、内圧の上昇などの何らかの要因により袋状に外側に突出した状態です。この突出した部分を「憩室」といいます。上記でお伝えしたように、便秘も憩室を形成するリスクとなるとされます。
❍憩室炎の症状
憩室炎を発症すると、強い腹痛、発熱、場合により下血などの症状が出現します。そのまま放置し、炎症進行すると、腸管穿孔、腸閉塞、周囲臓器との瘻孔形成などを招くこともあり、早めに適切な対応をすることをお勧めいたします。
憩室炎の好発部位は、上行結腸とS状結腸です。そのため症状としては、右下腹部痛や左下腹部の症状として見られます。憩室炎とともに、憩室内部で出血を起こすと憩室出血の症状として、便からの出血、下血が見られることがあります。出血を伴う場合も早めに医療機関への受診が必要です。
●食生活の変化による、好発部位の変化
米国での多くが、S状結腸での発症とされ左側の腹痛症状です。国内、私が経験した、大腸憩室炎の多くが、上行結腸です。しかし、近年食生活の欧米化に伴い、S状結腸での発症も増加傾向とのことです。実際に左下腹部痛の、S状結腸での症例も経験しています。
憩室があっても、炎症をおこさない人も多くいます。大腸憩室症は、大腸内検査を行うと少なくない頻度で見つかる一般的な疾患です。大腸憩室があるだけでは、治療の対象にはなりません。
❍虫垂炎との鑑別が必要となる憩室炎
よくあるのが、右下腹部痛の症状で、虫垂炎との鑑別依頼を受ける疾患です。大腸の中でも国内では、右下腹部となる上行結腸に多く見られる傾向があるようです。そのため、虫垂炎との鑑別が必要になります。
●腹部エコーで診断できます
よく、超音波初心者が苦手とするのが、消化管のエコーです。それは、ガスが多く描出しにくいからでしょう。でも、炎症がある腸管は必ず見えてきます。見えて来る以前に、初心者は「見えない」というマスキングを脳にしてしまっているから余計に見えないのです。見えるという前提で検査を行わなければ、見えるものも見えなくなってしまいます。炎症のない、正常な虫垂も描出できます。そのテクニックも今度ゆっくりと記述してきましょう。
CTを用いる場合もあるかも知れませんが、私は、超音波検査士なので、腹部エコーをお勧めしたいと願っています。痛みを訴える部分を優しく、丁寧にスキャンニングしていくことで、憩室炎は超音波診断可能です。そして、周囲への炎症波及も確認できます。CTでもわからないこともあり、超音波診断を重視して戴ける先生も多くいらっしゃいます。超音波検査は、レントゲン被爆が無い、非侵襲性検査とされています。私は、超音波が大好きなので、超音波検査をお勧めしてしまいます(笑)その他、炎症反応、血液検査、レントゲン撮影などで診断されます。
❍憩室炎への対応
憩室があるだけでは、痛みも何の症状もない状態では、治療の対象にはなりません。
●憩室炎を発症した時の対応
憩室炎は、憩室炎周囲炎などを発症し、重症化すると腹膜炎を引き起こすこともある疾患です。そのため適切な対応が必要とされます。腸を休ませなければならないために、入院加療が必要となることがあります。絶食し、補液や抗生剤などの投与が行われます。
<大腸憩室炎>
生理検査アティテュード®からのメッセージ
・2018年の振り返りで、スッキリと迎える2019年へ
今年のhealth Blogは、今日でお休みに入ります。
もう1週間とも思ったのですが、自分自身のリセットのために少し長めの年末年始とし、充電したいとお思います。
❍立ち止まること、そして…振り返りも大切です
そう私は考えます。若い時とは違うということも意識の中に強くあり、睡眠の大切さも身をもって実感しています。できる限り、規則正しいライフサイクルを意識することで、自分自身の創造のクリエイティブも向上するということを感じています。
来年はいのしし年ですが、突き進んでばかりでは周囲が見えなくなります。立ち止まり俯瞰することの大切さを先日の「心理学実習」で実体験しました(笑)そこに、臨床検査の真髄も見えたように私は感じたのです。
右脳と左脳で、俯瞰して観察すること、そして感じること
自分自身の「在り方=Attitude」がどこにあるのか?ということを再認識できたように感じています。そのためにも立ち止まり、今年中に片付けておきたいこと、家の掃除も含めて(笑)いらないものを片付け、新たなステップのための計画を立てることが、飛躍するための基礎になると私は思っています。
❍人は感情の生き物
感情が人を行動へと推し進めます。何となく気が進まないことに対して、無理やりやる気を出そうと試みてもどこかに歪みが生じます。
例えば、いやいや運動をしても、長続きしないのは、その先のイメージに対する感情が伴っていないからです。前回の尿漏れ防止の「骨盤底筋トレーニング」も、地味な筋トレです。しっかりと自分の膀胱など骨盤内の臓器を支えてくれている筋肉に感謝しながら、頑張って~と思いながら動かすこと脳も味方してくれます。感情を伴わない行動は、ほころびます。そして、周囲のそのマイナス感情が伝わっていると私は思っています。「こいつやる気ないなぁ…」そんな風にです。つい最近もそんな体験をしています(苦笑)
目標を設定してうまくいかないのと同じです。
❍2019年のデザイナーは自分自身
未来を創造するのは自分です。課題はそのイメージの中でどのような自分を描くのかです。
今年のPure Medical attitudeの1月は、まだ学びの真っ最中です。旧暦の新年境に2019年のビジョンをスタートさせます。
新たなHPとして2年経過し、心と身体、健康に関するコンテンツへの効果がやっと感じられるようになってきました。昨年新たなタイムラインをスタートした当社は、2019年に磨きをかけていきます。その移行期として、「health attitude Blog」は、新年10日を予定しています。
途中で、気になる話題の投稿、コラムのようなイメージで年末年始ネタを書くことがあるかも知れません。
では、今年も1年感謝を込めて、ありがとうございました♡
みなさまの、心と身体、笑顔のご健康を心から祈念致します。
PS)今年中にもう1回咲いてくれそうなハイビスカスをイメージして♡
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 便秘とは、本来体外に排出すべき便を十分量かつ快適に出し切れない状態
- 器質性便秘と機能性便秘に分類される
- 慢性便秘は高齢者に多く見られるが、いちばんの対策は生活習慣の改善
《臨床心理を学んだ・臨床検査技師が行う実践セミナーワーク》
2018年最終のワークのご案内
1年の終わりだからこそ意味がある
心と身体のバランスを整える…
そして新たな1年に向けて
『年末・年始に活かせる知識&オリジナルワーク』
自分自身で毎日の心のバランスと
ボデイスキャンニングとコンデショニング
独自のNLPカウンセリングの上に盛り込まれた、
コーチングのスキルを活かした形になるワークセッションです。
実践済みのオリジナルワークの公開です!
Pure Medical attitudeのオリジナル
生理検査アティテュード®
2019年スタートワークセミナーのご案内
新しい1年のスタートは、
明確な目標・目的を持ってスタートしたいものです
ノウ・ハウで目標実現するワークセミナー2019
目標達成し、目的を手に入れるためには、
明確なプロセスが大切です。
そして、イメージを創り上げる力も大切です。
NLPコーチングプロセスを実践してきた、
NLPトレーナーならでは視点に基づき組み立てることが必須です。
独自のNLPコーチングプログラミングの上に盛り込まれた、
実践済みのオリジナルワークセミナーの公開です!
お年玉付きでのご案内
Pure Medical attitudeのオリジナル
生理検査アティテュード®
※ブログや、セミナーに関する、ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております!
じっくり、しっかりと寄り添いながら、新しい自分発見のケアリングとカウンセリングそして、「自分基準」を見出し、コアな部分からの可能性を拡げていきます。
自分の持つ「貴石となる個性」に気づいて欲しい
本日の情報関連サイト・引用サイト
- 「便秘」公益財団法人長寿科学振興財団
- 健栄製薬株式会社pdf「監修:自治医科大学附属病院 消化器外科 味村 俊樹教授」
<Pure Medical attitude のblog>
関連ブログ
- 大腸の悩ましい疾患を知る §2 ストレスが原因?炎症性腸疾患 20184..4
- 大腸の悩ましい疾患を知る §1 大腸の機能障害IBSとは? 2018.4.2
- エネルギーと代謝 §3 食物から栄養素取り込む消化と吸収 2017.9.1
最近のブログ
その症状 何を疑う? 2018.12.03~
- §1「高血糖症状」糖尿病の症状とは? 2018.12.3
- §2 突然の嘔吐「ウイルス性胃腸炎」 2018.12.5
- §3 今年のインフルエンザ流行は? 2018.12.10
- §4「肺炎球菌感染症」肺炎の症状 2018.12.13
- §5 トイレに困る?!「頻尿」 2018.12.17
レジリエンスを育む心の在り方 2018.11.26~11.29
- §1 さまざまな依存する心 2018.11.26
- §2 レジリエンスとは? 2018.11.29
個性を生きる心の在り方 2018.11.19~11.22
- §1 誰が決めたの?その「常識」 2018.11.19
- §2 弱者・少数派が生きやすい社会 2018.11.22
身体のバリア・皮膚 2018.10.29~11.8
- §1 皮膚の機能と体性感覚 2018.10.29
- §2 皮膚感覚を知る 2018.11.1
- §3 皮膚によくあるトラブル 2018.11.5
- §4 皮膚のトラブル悪性腫瘍 2018.11.8
- 今 話題の健康情報、感染急増中「風疹」を知ろう 2018.10.22
- 口腔ケアの大切さ、老化は口からやってくる?! 2018.10.25
のどに気をつけたい季節 2018.10.8~2018.10.18
- §1 のどを意識してみると… 2018.10.8
- §2 口腔・咽頭の疾患 2018.10.11
- §3 喉頭の炎症性疾患と喉の腫瘍性疾患 2018.10.15
- §4 摂食嚥下と味覚に関与、舌を知る 2018.10.18
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 基礎エキスパート取得
今日も最後までありがとうございました。
☆アンコモンセラピー「ワンコイン」読書会☆
セカンドバージョンスタート致しました!
ヒプノセラピーにご興味ある方、ご参加お待ちしております!
毎月、大崎ゲートシティ スターバックスコーヒーで開催
米国の精神科医ミルトン・エリクソン博士は、発達障害だった?!
催眠療法の大家とされる、精神科医エリクソン博士は、変わった子どもと言われ、さまざまな感覚障害を持ち、読字障害、失読症ともいわれ、さらに色盲に音痴だとされています。そのエリクソン博士「ミルトン・エリクソンの戦略的手法」を紹介されているこの本の読書会、次回は、来年2019年1月21日(月)となります。
イベントサイトの準備が整いましたら、こちらでもUPいたします。
心理療法にご興味ある方、ぜひ、ご参加お待ちしております。



 パーソナルセッション
パーソナルセッション




