今日も、Health attitude blogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です最近よく聞く「観測史上初めて」といわれるような異常気象が起こりますが、今年も梅雨入りし、湿度が気になる季節です。「運動と外的要因」としてこの季節特有の暑熱環境を中心に、運動する上で、熱中症発症予防のための注意をまとめたいとおきたいと思います。毎年今頃に熱中症をまとめています。以前投稿したものを中心に、簡潔にまとめて「暑熱環境」という状況を理解して戴けたらと思います。ご自身やご家族など身近な人の「熱中症」サインをキャッチして、初期段階で早めの暑熱順化を行えるようになって戴けたらと思います。
1.暑熱環境への理解、熱中症の3段階と初期症状再確認
1-1 暑熱環境で運動するときの身体の状態、リスクとは?
1-2 熱中症の段階Ⅰ度~Ⅲ度まで、症状と対応への理解を深めよう
1-3 暑熱順化と水分補給
今日のプラスα
2.日常から出来る熱中症予防の再確認
3.熱中症を発症するのは、高齢者が約半数
生理検査アティテュード®からのメッセージ
・私は熱中症になったことが無い?
1.暑熱環境への理解、熱中症の3段階と初期症状再確認
暑熱環境
夏場など炎天下における熱さ
1-1 暑熱環境で運動するときの身体の状態、リスクとは?
暑熱環境で人の身体はどのように対応しているのでしょうか。
❍運動に伴う体温上昇への対応
運動中は当然ながら体温は上昇します。そして特に、暑熱環境での運動においては、体温上昇が起こりやすく、過度の体温上昇を予防することは必要となります。
人の体内では活動筋で産生される熱と皮膚血管の拡張や発汗による放熱とで体温調節を行っています。そして発汗による消失した水分の適切な補給も必須となりこれらも影響し、体温調節を行っています。
暑熱環境での運動のリスクマネジメントを理解して熱中症もみていきたいと思います。
❍暑熱環境で運動すると
運動すると当然身体の体温は上昇します。そして体温は環境温度にも作用されます。
●高温環境と低温環境での運動時の体温上昇変化の比較
特に、高温環境(30℃)と低温環境(15℃)での運動時の体温変化を比較した結果を見た時、高温環境での体温変化は、低温環境での運動時よりも高い推移を示すという結果が得られています。
このときの体温は、直腸温、皮膚温、組織温それぞれに対して、安静時のときからの体温変化を見た結果です。
この理由は、高温環境で運動した場合、末梢血管の拡張により血圧が低下すること、さらに代謝が促進されるために体温も上昇、心拍出量を確保することが求められますので、心拍数は上昇します。
●暑熱環境での運動時の体温上昇予防には
夏場の暑い季節での運動を行うときには、体温の上昇に注意が必要となります。
体温上昇を予防するには、伝導(対流)と蒸散により体外に熱を放出する必要があります。
伝導では、運動により体温が上昇、皮膚血管が拡張して皮膚血流が増加します。そのため身体の深部から体表面への熱移動が活発となりますので、皮膚温が上昇し外気温との皮膚温の温度差が生じるために熱を放散しています。外気温の温度が小さい場合には、発汗による汗の気化熱を利用して蒸散させ、熱放散を行っています。
※関連ブログ「熱中症対策のための体温調節機能の理解」
1-2 熱中症の段階Ⅰ度~Ⅲ度まで、症状と対応への理解を深めよう
熱中症とは
暑熱環境下での身体の適応障害
体温調節異常により引き起こされる状態の総称
❍熱中症に関係する温熱条件
熱中症は、温熱条件「温度」・「湿度」・「気流」・「輻射熱」の4つが関係しています。熱中症の初期段階からしっかりと理解しましょう。
※輻射熱とは、温度が高い物、地面や建物・体から出る熱
この4つの条件が悪化して、身体の体温調節機能が温熱条件に対応しきれなくなり発症するのが熱中症です。
同じ気温、湿度でも風の有無で体感温度が変わる ※風速1m、で1℃下がります。そのため、無風状態は危険なサインということになります。
同じ気温でも、湿度が高い日や、無風状態では非常に危険な状態だということになります。
●輻射熱にも注意が必要
4つの温熱条件の中で体温を一定保っている温度と湿度には、注意しても意外に、気流=風や、輻射熱にまで意識が向かないこともあります。室外機の側や、締め切った車内などに乗車するときにも注意が必要です。
暑い日に気分がすぐれないと感じた時には、すぐに日陰に入り、水分補給、仰ぐなどの対応で熱中症への発症予防に注意しましょう。
❍Ⅰ度 熱中症の初期段階「熱けいれん」のサインを知る
高温多湿の環境では、運動や作業による体温上昇にともない、体温を下げるため多量の発汗作用が起こります。汗には水分と塩分も含まれます。失われた水分と塩分をバランスよく補わないことにより生じる症状です。水分のみが補わると筋肉が興奮し、手足に筋肉の痛みを伴うけいれんが引き起こされます。熱けいれん、熱疲労の場合は、体温を下げるために血管が拡張するために血圧が下がり脳貧血状態となります。頭は、低くして、足を高くして脳に血液が回るようにします。
●熱けいれんの症状 軽度の熱中症 水分・塩分の不足が原因
- 発汗、吐き気、めまい、口渇、腹痛を起こす
- 体温は平常、または軽度上昇する
- 皮膚、表情は青白く、ベトベトしている
- 頻脈、血圧低下
- 筋肉が興奮し、痛みを伴う手足・筋肉のけいれん、こむらがえり
●熱けいれんへの対応
- 風通しの良い、涼しい場所に移動、うちわなどで風を送る
- 足を高くし、横向きに寝かせる(吐いたものの誤嚥を予防)
- 塩分を含む飲みものを飲ませる ※ 食塩水、スポーツドリンクなど
- 水分のみが補われると熱けいれんを起こす、そのため塩分バランス、ミネラルも必須
❍Ⅱ度「熱疲労」そのサインと対応
熱疲労は、Ⅰ度よりも重い中等度の熱中症状態です。多量の発汗により体内から水分と塩分が大量に失われ、熱けいれんの状態で、ともに補われなかった結果、水分、血液量が減少し、疲労感、吐き気、めまいなどの症状が起こります。
●熱疲労の症状 中等度の熱中症 補われなかった水分・塩分
- 疲労感、脱力感、頭痛、めまい、吐き気、頻脈、失神
- 意識低下し、もうろうとした状態、呼びかけに対して僅かな反応のみ
- 皮膚、表情は青白く、やや冷感
- 体温は、平温または若干の上昇のみ
- 意識がしっかりある場合は水分補給、意識がないときはすぐに救急搬送する
●熱疲労への対応
- 熱けいれんの時と同様、風通しのよい、涼しい場所に移動させる
- 下半身を高くし、安静に寝かせる。顔は横向き
- 衣類を緩める、塩類を含む、スポーツドリンクなどの水分補給をする
○Ⅲ度「熱射病」命が危険な状態そのサインと対応
熱射病は、いちばん重篤な状態です。熱けいれんや熱疲労の状態が放置されることにより、さらに重篤な状態へと移行します。長時間高熱にさらされることで、体温調節が異常となり、発汗が停止、体温が下がらなくなってしまう状態が熱射病です。
脳中枢機能にダメージを受け、運動障害、意識障害、体温調節が機能しなくなります。体温が上昇した状態が持続するために脳だけではなく、多臓器障害を併発し生命の危機的状況となります。早急の対応が必要となります。体温を下げ意識を回復させることが予後を左右します。
●熱射病の症状 重症の熱中症
- 意識低下、昏睡、痙攣、意識消失、体温調節機能の不全
- 発症初期は、著しい発汗、極度の脱水により乾燥状態、発汗停止、しだいに口渇
- 頭痛、嘔吐、全身倦怠、
- 皮膚、顔面は赤みをおび、熱っぽい状態
- 体温40℃を超える、場合により、42~43℃にまで達する
●熱射病の対応
- 風通しよく、涼しい場所に移動し、安静を保てる場所に移動させ、救急車を待つ
- 体位は、水平、頭を高く(血圧の上昇を抑制)、顔は横向き ※吐瀉物の誤飲を防ぐ
- 衣類を緩める、身体は冷却する。できれば氷で冷やす。
- 効果的な部位:腋窩(わきの下)、頸動脈(首)、鼠径部(足のつけね)など
- 意識がしっかりしている場合は、水分補給を行う
- 意識消失時、吐き気などを伴う場合は、すぐに救急搬送を要請
- 問いかけに反応しない場合、水分が摂れない場合は、非常に危険な状態
<熱中症の重症度分類>
Ⅰ-3 暑さに慣れた状態、暑熱順化を理解しよう
暑熱馴化
徐々に身体を暑さに慣れること、順応させること
❍熱中症を発症しやすい状況とは
熱中症はどのような日に発症しやすいかをみていきましょう。
熱中症は梅雨の晴れ間など、突然快晴に恵まれ、気温が急激に上昇した日や、梅雨明け後の蒸し暑い日などが発症しやすい状況となります。身体がまだ夏の厚さに慣れていないような状況に発症しやすいという傾向があります。
❍暑熱順化により暑さにも強くなる
梅雨明け後、暑い日が続くことにより、身体も暑さに慣れて、強くなってきます。この状況を暑熱順化といい、暑さに強くなります。
●暑熱順化すると
- 発汗量の増加
- 皮膚血流量の増加
- 汗に含まれる塩分濃度の低下
- 血液量の増加
- 心拍数の減少 など
気候の変化より遅れて、このような身体の変化が起こり、暑さに対する適応力が上昇します。
❍暑熱順化の方法とは
暑熱順化は、やや暑い環境で、ややきついと感じる運動強度、毎日30分程度のウォーキングなどを持続的におこなうことで得られるとされています。この暑熱順化は、運動開始後、数日から2週間程度で起こります。
ウォーキング以外に、ジョギング、自転車などの運動などで発汗を促すことも効果が期待できます。
ウォーキングなどの運動習慣を日常的に持つことで、効果的に暑熱順化をするようにしていきたいものです。自然に夏の暑さに対して抵抗力を持つことができ、熱中症予防にもつながります。激しい発汗を引き起こすような夏前の季節から、なるべく早めの速度でウォーキングする習慣をもつことにより、夏の厳しい暑さにも対応出来るようになります。さらに生活習慣病の予防効果にもつながります。
❍暑熱順化で得られる効果とは
暑熱馴化は、新陳代謝を向上させ発汗機能を向上させることに対して効果的です。
●汗腺機能の活発化による汗の質の変化
汗腺の機能が活発化されるため発汗量が増加します。汗腺導管部で再吸収されるため、塩分の喪失を制限されます。そのため、汗に含まれる塩分が減少しサラサラの汗になります。この暑熱順化は、体幹よりも、手や足などの末梢に発汗反応の効果は現れやすいとされます。
水分を補給することで、体液バランスを整えることが容易になるために、熱中症予防となります。暑熱馴化は、おおよそ1週間~10日で獲得できるとされていますが、運動強度を上げることで早めに効果をえることが出来ます。
❍夏場の運動を安全に行うための、暑熱順化への理解
暑熱環境下での運動や身体活動を安全に行うために暑熱順化への理解を高めましょう。
暑熱環境下に運動を行った場合、徐々に身体は適応していき、運動時間が延長していきます。深部体温が約40℃の達した地点で疲労困憊に至るとされ、暑熱環境下での運動する上では、体温上昇を防ぐことが最も重要だということが分かっています。
●体温上昇予防のための水分補給
水分補給などを適切に行うことにより、運動機能の維持、さらにリスクマネジメントを行うことはとても大切です。
暑熱環境に対する身体の慣れとされる暑熱馴化は、7~14日でおおよそ、心拍数の減少、血漿量の増加、主観的疲労度の減少、および発汗率の増大などの生理学的な適応がおこるとされ、体温調節機能が改善されるようになります。
暑熱環境下での発汗で失われた水分の補充は、腎蔵の腎尿細管で行われている水分再吸収や、水分補給によっておこなわれています。そのため、水分補給は発汗により失われた量に対して適切に行うことが重要となります。
一般的には、運動前に500ml、運動中は、10~15分間隔で1回に100~200ml 摂取することが良いとされています。
2.日常から出来る熱中症予防の再確認
熱中症のときの冷却部位を下記で確認しましょう!
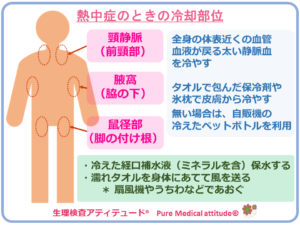
熱中症による体温上昇を抑制のために冷却する部位には、体表に近い太い静脈が走行する場所を冷やすのが最も効果的です。太い静脈には、体幹に戻っていく大量の血液が流れているからです。
「前頸部の両側」「腋窩」「鼠径部」
*上記のイラストをご参照ください
保冷剤、氷枕 自販機で購入した冷えたペットボトルをタオルで包んで皮膚から静脈血を冷やします。冷えた経口補水液(ミネラルを含んだもの)を保水する。また、濡れタオルを身体にあて、風を送る(扇風機やうちわなど)ということも、水の蒸散を利用することでより身体を冷やす効果が期待できます。
ここで注意して戴きたいのは、ジェルタイプの熱さまシートを用いることは熱中症には効果がありません。
❍日常で出来る脱水予防の方法
-
生活環境に温度計・湿度計を置き、測定する
体温調節機能が低下するため、暑さを自覚しにくくなっています。温湿度計や熱中症計などを利用して、実際の生活環境の危険度を視覚的に知るようにする
-
室内を調整する
日差しが無い室内でも、高温多湿で無風状態の場合、熱中症の危険が高まります。冷房や除湿機、扇風機など上手く利用して気温、湿度を調節して、風通しが良く、涼しい環境で生活するようにする
-
水分を計画的に摂取する
特に、高齢者の場合は上記に示したように、水分量が減少して脱水を起こしやすい状態となっていることが多く、さらに気づくにくいという状況が重なります。喉の乾きを覚える前に定期的に飲水することを習慣化することが求められます。水分の多い食品を摂ることも有効です。
-
入浴前後、就寝時の水分補給
入浴や就寝中にも身体の水分は失われます。気がつかないうちに熱中症にかかることもあるとされます。入浴前後の水分補給、寝るときにも気をつける必要があります。
-
外出時の体調管理にも注意が必要
暑い時期の外出は、身体への負担が多く、発汗や日差しなどの影響を多く受けます。体温調節への服装や水分補給、休憩をとるように配慮することが大切です。
-
周囲の人の注意も必要
3.熱中症を発症するのは、高齢者が約半数
❍熱中症と水分量との関係性
熱中症のブログで「熱中症のメカニズム」をお伝えしていますが、体内にこもった熱の放出には当然水分が関係しています。熱を下げるために、皮下の毛細血管から放出していますが、発汗により水分量も減少します。
●高齢者、ハイリスク者への対応
高齢者、低栄養や下痢、感染症などにより、もともと体内の水分量が減少している人の場合、温熱条件に対応しきれなくなるハイリスクの状態となります。環境温度が高い状態、湿度が高い、強い日差しの中、無風状態などの環境下では、うまく身体の熱が放散されずに適切な体温調節が行えなくなってしまうために、健康な人よりも注意することが大切です。
体内の水分量が減少することで、筋肉や脳、肝臓、腎臓などへの血液供給量が減少します。そのために、筋肉の収縮(こむら返り)や、意識が朦朧とし意識消失、肝臓や腎臓の機能に障害を引き起こすこともあります。さらに注意が必要な疾患としてあげられるのは、心臓疾患、糖尿病、精神神経疾患などです。日常生活での環境リスクなどを排除し、熱中症を起こさないことが必須となります。
●水分減少に対して、適切な水分補給は必須
汗の蒸発時に、身体から熱をさげてくれますが、発汗とともに、水分や塩分も体外へ放出されます。そのため、体内の水分・塩分が不足することになり、血流が滞ることも起こります。そのため、水分とともに、塩分の補給も重要なこととなります。
❍年齢による水分量の違い
・身体の中での水分量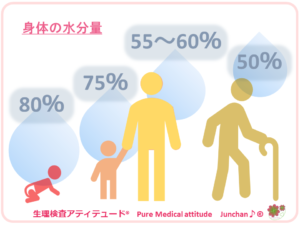
人の身体は、「水」で出来ていると言ってもよいほど水分は大切な要素です。成人は、体重の約55~60%を占めています。
乳児で80%、幼児で70%、年齢とともに体内の水分も減少し、高齢者の水分量は約50%となります。
人は、体内の水分、体重の
- 2% 失うと、強い喉の渇きを感じます
- 8% 失うと、めまい、呼吸数が増加します
- 20% 失うと、生命を維持できません
筋肉量によっても水分量は異なります。筋肉には多くの水分が蓄えられています。筋肉をしっかりと鍛えることも脱水予防になります。
❍個人差がある温度の感じ方
暑さ、寒さのなど温度の感じ方は、体格や体調なども影響し、感じには個人差があります。体調管理も需要なポイントとなります。寝不足の状態で熱暑の環境下は体調を崩し、熱中症を引き起こす要因となります。体調の変化には十分に気をつけることが大切です。高齢者や子ども、障害者や障害児は、特に注意が必要とされるハイリスクの人たちとなります。
❍高齢者の熱中症が増加
人の生活環境は、私が子どもの頃と比較してもかなりの快適空間となっています。熱中症の増加は、人の体温調節機能が低下していることも一因と考えます。さらに地球温暖化やヒートアイランド現象による最高気温の変化も影響も否定できません。都会に緑が減少したことも原因の一つのように思いますが、子どもの頃の暑さと、現在の暑さとは、質が異なるように私には感じられます。
❍高齢者が起こしやすい脱水症の原因
〔高齢者の熱中症リスク〕
- 身体感覚の低下、暑さ、喉の渇きを感じにくくなる :水分補給が少なくなる
- 行動性体温調節への行動性が鈍くなる
- 発汗量への影響:皮膚血流量の増加に遅れ、皮膚血流量の減少
- 食欲低下、嚥下機能の低下により水分摂取不足:食品からの水分量の減少
- 身体が不自由となりトイレ回数を気にして飲水を控える:水分摂取量の不足
- 薬剤の影響、利尿作用のある薬剤 :尿量が増え、水分喪失増加
- 筋肉の減少による水分量の減少 :水分喪失量の増加
高齢者は、体内の水分量が減少しやすくなる条件が整っています。脱水症に気がつかずに、生活環境が加わると、たちまち熱中症を発症することになります。気温が上昇しやすい暑い日に、締め切った部屋にいるたちまち熱中症を引き起こします。日常からの注意が必要とされます。
下記に詳細をまとめておきましょう。
●発症の約半数が高齢者
熱中症を起こした人の約半数が65歳以上の高齢者とされています。高齢者は暑さや水分不足に対する身体感覚が低下しているために暑さを感じにくくなっている場合があります。
さらに身体の温度調節機能が低下しているために感覚機能が低下、暑さに対する身体の調整機能も低下しているために、対応が遅れがちになります。喉が乾く前に飲水、定期的な飲水習慣を持つことが予防のためには必須だと考えます。
温湿度計が、安価で手軽に買える時代です。毎日の生活環境のチェック、視覚的に室温や湿度を確認することも良い方法です。温度・湿度に基づき、エアコンや扇風機など上手く利用して室内環境を整えましょう。
●体温調節の鈍化
人の温熱中枢は、脳の視床下部にあります。「暑い」という情報が、皮膚の血管拡張を促し汗腺からの発汗量を増やし体温の上昇を防いでいます。暑いという情報が、衣服の調節や冷房を入れるなどの自らの行動を促しています。
高齢者の特徴としては、皮膚の温度センサー感度の鈍化があげられます。加齢により暑さを感知しにくくなると言われています。さらに自律神経への体温調節の司令も若い頃よりも遅延します。この身体感覚の鈍化が体内に熱を貯め込む原因となり、熱中症の発生への連鎖となります。
また、高齢者の居室は、通常よりも2℃くらい高く、高温多湿の中で生活している人が多いという傾向があるといわれています。部屋に温湿度計を置くことで、高齢者自身で部屋の暑さを認識できるようにすることも必要です。生活環境を適切に整えるよう、空調管理をすることが熱中症予防につながります。
●熱放散能力の低下
健常者の場合、自律神経による体温調節中枢が暑いと認識されると、皮膚血流量や発汗量を増加して熱放散が促進されます。しかし、加齢による変化は、この皮膚血流量と発汗量の増加が促される反応も遅れが生じ、さらに体温の上昇にともなう反応の程度も減少します。そのため、高齢者は、若年者よりも熱放散能力が低いとされます。体内に熱をためやすく、深部体温がより上昇しやすくなるとされます。
気温の上昇で暑くなると、皮膚への血流量は増加し、心臓に戻る血液量は減少します。その状況を補うために心拍数が増加し、循環器系への負担が増大します。循環器疾患があることや、心機能が低下している場合にこのような状況になると熱中症へのリスクはさらに増強することになります。
●体液量の低下
高齢者の体液量の減少が、熱放散反応の低下につながります。そのため、脱水を起こさない注意が必要です。
●体温調節能力の改善効果
暑熱順化で、上記で説明したように、日常的に運動し、体力を向上させ若年者に劣らない発汗能力を持つことができます。運動習慣を持つことで、高齢になっても体温調節能力の老化を予防するということになります。1日1回汗をかく程度の運動を行うこと、体力作りすることが勧めらます。
生理検査アティテュード®からのメッセージ
私は熱中症になったことが無い?
そうよく言っていますが、実際のところ本当にそうだろうか?そんなことを考え振り返ってみる。これまでの仕事は、病院勤務のため、真夏の炎天下、外を出歩くことはほとんど無いという生活でした。
しかし、そのような日常の中でも、
強い日差しの中を半日くらい出歩くと
時々頭が痛くなることがあった
❍今さらながら再認識
もともと、私は頭痛とはあまり縁のない性分で、多忙な時期に緊張性頭痛を起こす程度です。
この症状、軽度の熱中症と考えたほうが良さそうです。日傘は邪魔になるのでもち歩かなくなり、帽子を被るということもしなかった。さすがに、日陰を選んで歩くということはしていましたが、炎天下をそのまま素の状態でよく歩いていました。
その頭痛は、帰宅後、家で休むと何事もなかったかのように回復していましたので、気にもとめなかったと記憶しています。でも何回かそのようなことを経験しています。
でも、今考えると熱中症が疑わしいと思い起こしています。喉が乾いたと感じないとあまり水分を摂ることをしない、さらに強い陽射しをそのまま受けていたという状況での頭痛です。
❍知ることから意識して欲しい
最近は、紫外線予防のサングラス、日焼け止めに、帽子か日傘を使用します。ペットボトルも持ち歩き、意識的に保水を欠かさないようにしています。熱中症に注意喚起を促しながら、自分が搬送されてはNG、笑えない笑い話になってしまいます(笑)
最近の高温となる気象状況は異常とも感じられるように思います。熱中症は思いの外、身近な問題となっていると感じます。自分は体力には自信があるし、関係ないから大丈夫、ということにはならない問題だと思います。
予防を心がけ、この梅雨の時期から暑熱順化を利用して、真夏の暑さへの予防対策を行うことをお勧めいたします。
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のプラスα
- 暑熱環境での運動は、体温上昇が起こりやすく、過切に体温上昇を予防することが必須
- 熱中症とは、暑熱環境下での身体の適応障害、体温調節異常により引き起こされる状態の総称
- 徐々に身体を暑さに慣れさせ、順応させることを暑熱順化という
『Pure Medical attitudeからのお知らせ』
パーソナルセッションで
『心と身体のケアリング』受けてみませんか?
新たな時代の始まりとともに、
自己の行動を俯瞰すること。
自分を客観視することにより
日常では気づかないような
さまざまなことが見えてくることがあります
自分の中になる凝り固まった価値観に気づくこともあります。
気づかないうちに思い込んでいることが
行動へのブレーキになっていること、
そのことにも気づいていないこともあります。
実体験として私自身がそのことを知っているから
だからこそ前に進んで欲しい
 Pure Medical attitudeのカウンセリングともコーチングとも受け取れる、自分の可能性を引き出す個人セッションです。
Pure Medical attitudeのカウンセリングともコーチングとも受け取れる、自分の可能性を引き出す個人セッションです。
じっくり、しっかりと寄り添いながら、新しい自分発見のケアとカウンセリングそして、「自分基準」を明確にしていくサポートをさせて戴きます。
「健診結果」の評価・対策もいたします。年間サポートもぜひ、ご相談ください。
※ブログや、セミナーに関する、ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひ、お寄せください!楽しみにしております!
情報引用・その他関連サイト
- 熱中症環境保健マニュアル 2018 環境省熱中症予防情報サイト
- 熱中症を防ぐためには PDF 環境省熱中症予防情報サイト
Pure Medical attitude 過去のブログ
関連ブログ
- 夏の健康生活 §2 夏の運動習慣のための豆知識、熱中症 2017.6.21
- 夏本番前に熱中症を知る §1 熱中症への理解 2018.5.28
- 熱中症を知る §2 熱中症の対応と対策 日常に潜む危険性 2018.5.30
- 熱中症を知る §3 熱中症対策のための体温調節機能の理解 2018.6.1
- 今週は、気になる過去の振り返り その2「熱中症から守る」 2018.6.27
今週のテーマブログ
「運動を考える」
- §1 運動に必要な栄養素を考える 2019.6.10
- §2 運動とエネルギーとの関係性 2019.6.13
「眠れていますか? 」
- §1生まれながら身体がもつ生体リズム 2019.5.13
- §2 睡眠の役割とは、脳を育むこと守ること 2019.5.16
- §3 睡眠周期と睡眠段階 2019.5.20
- §4 睡眠の発達と年齢による変化 2019.5.23
- §5 眠れない障害「睡眠障害」 2019.5.27
- §6 睡眠時に呼吸がとまる睡眠呼吸障害 2019.5/30
- §7 良質な睡眠を確保しませんか 2019.6.3
《最近のブログ》
「血管の危機「動脈硬化」」
- §1 動脈硬化を正しく理解 2019.5.6
- §2 動脈硬化のリスク予防 2019.5.9
- 生命活動の源「Heartの危機」虚血性心疾患 2019.4.25
- 臨床検査技師が伝える特定健診の読み方・その1 2019.4.15
- 臨床検査技師が伝える特定健診の読み方・その2 2019.4.18
- 臨床検査技師が伝える検査への解釈 2019.4.22
○熱中症に注意が必要な季節です
- 「熱中症から守る」 2018.6.27
○季節外れの感染症の報告『麻疹』が目立ちます「関連ブログ」
- インフルエンザ「その症状 何を疑うの?§3 今年のインフルエンザ流行は?」
- 麻疹 「今、麻疹・はしかの感染報告が増加中です」
- ノロウィルス 「その症状 何を疑うの?§2 突然の嘔吐「ウイルス性胃腸炎」」
- 風疹 「今 話題の健康情報、感染急増中「風疹」を知ろう」
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 基礎エキスパート取得
今日も最後までありがとうございました。
☆アンコモンセラピー「ワンコイン¥500」読書会☆
セカンドバージョンも快調なスタートです!
ヒプノセラピーにご興味ある方、ご参加お待ちしております!
毎月、大崎ゲートシティ スターバックスコーヒーで開催!
米国の精神科医ミルトン・エリクソン博士は、発達障害だった?!
催眠療法の大家とされる、精神科医エリクソン博士は、変わった子どもと言われ、さまざまな感覚障害を持ち、読字障害、失読症ともいわれ、さらに色盲に音痴だとされています。そのエリクソン博士「ミルトン・エリクソンの戦略的手法」を紹介されているこの本の読書会です。心理療法にご興味ある方、ぜひ、ご参加お待ちしております。
6月は、27日(木)PM 19時~となります。イベントサイト、メッセージにてご連絡ください。
アンコモン読書会のイベントサイト
- Pure Medical attitude HP
- Facebook イベント








