Health attitude blogに今日もご訪問ありがとうございます。先々週から連想ゲームのようにテーマを展開していますが、今日も前回からの流れで脂質異常症により動脈硬化となる、動脈硬化は血圧に影響を及ぼします。そして、高血圧になるとさまざまな悪影響を身体にもたらすこともあります。
血圧を改善させるための方法は
血圧は高くても低くてもよろしくない。高血圧は放置せず早めに対応するすることとされ、2018年に「高値血圧」が加えられています。その意味を中心に自分の血圧を再確認してみませんか。
1.血圧異常になるとどうなるか?「高値血圧」の意味
1-1 血圧への再理解
1-2 血圧の分類に新規の設定「高値血圧」*高血圧の診断基準
1-3 血圧が高いと言われたら…どうする?高血圧のリスク
今日のプラスα
2.高血圧の原因となる環境要因
3.血圧と塩分の関係性
生理検査アティテュード®からのメッセージ
・薄味になれると…
1.血圧異常になるとどうなるか?「高値血圧」の意味
血圧は高すぎても、低すぎても身体を正常な状態に維持することが出来ません。2018年に設定されている「高値血圧」の解釈を加味して今回はまとめていきます。
1-1 血圧への再理解、新規に設定されている「高値血圧」
血圧とは血管の圧と書かれるように、血管にかかる圧です。
❍血圧は血管の状態がわかりる⁉
心臓の拍動、すなわち「収縮と拡張」により大動脈に送り出される時に、血管壁にかかる圧力が「血圧」です。
《収縮期血圧 最高血圧》
心臓の収縮期の圧力、心臓が収縮して血液を全身に押し出す際にいちばん高い圧力を必要としますが、その時の最高の圧力となります。血圧は血管の弾性力・しなやかさに左右されます。
《拡張期血圧 最低血圧》
全身から心臓に血液が戻ったときの圧、大動脈は収縮している状態で、心臓が拡張している状態が拡張期となります。心臓には送り出すための酸素を含んだ血液貯められて、送り出されるのを待っている状態です。
❍血圧を左右する「心拍出量」と「血管抵抗」
血圧が高くなる要因として、心拍出量と末梢血管抵抗があります。
『血圧=心拍出量×血管抵抗』
心拍出量:心臓から送り出される(拍出)血液量
血管抵抗:血液が流れる時に血管壁が血液を押す力
*血管内径・血管壁の弾力性などに影響される
●心拍出量 :心臓が1分間に送り出す血液量
心拍出量は自律神経で支配されています。交感神経優位な時は、全身の組織で多くの血液を必要とするため、心拍出量は増加します。
逆に休息状態のときは心拍出量は低下し、血圧も下がります。また血液中の塩分濃度にも影響します。血中のNa量が増えると水分を多く必要とし、血中の循環血漿量が増加し、血圧が上昇しやすくなります。
●末梢血管抵抗:血管の内腔や弾性力に大きく影響する
一般的に動脈硬化が起こっている血管は、血管抵抗が上昇します。動脈硬化は全身の動脈や毛細血管でも起こりえます。
このことからも、ひとことで血圧といっても、さまざま要因で変化することが理解できるのではないでしょうか。
このように血圧はさまざま要因で変化しています。血圧が心臓と動脈に直接影響を受けていることがわかると思います。
※関連ブログ「動脈硬化を促進する5つの危険因子 §1 高血圧」
1-2 血圧の分類に新規の設定「高値血圧」*高血圧の診断基準
高血圧の指標とされる、日本高血圧学会のガイドラインが5年ぶりの改訂として「高血圧治療ガイドライン2019」の中で、正常高値血圧から「高値血圧」と変更されています。
❍基準値はそのまま、あえて変更した「高値血圧」の意味
ガイドラインの中では「高値血圧の高リスク者は薬物療法も含めた降圧治療を行う」とされているとのことです。血圧コントロールに関して早期からの生活習慣の改善が重視され、米国や欧州の新ガイドラインと整合性が取れた方針として、130/80 mmHg未満へ下げるという積極的な降圧を目標とすることのことです。
合併症のない 75歳未満の成人の降圧目標は 130/80 mmHg未満へと強化したとされ、140/90mmHg以上の高血圧の分類(I~III度)はそのままとされ、新たに「130~139/80~89mmHg を「高値血圧」とされています。
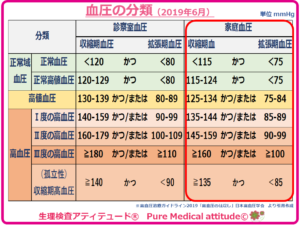
<血圧の分類 2018年(高値血圧)>
❍血圧の分類『高値血圧』*高血圧の診断基準
2018年の6月に血圧の分類が更新されています。以前のものに「高値血圧」という区分が加えられています。
このなかで「高値血圧」は放置してはいけない病態とされています。
正常と高血圧の中間値「正常高値血圧」
⇩
『高値血圧』
⇩
血管の危険サイン
血管に危機が迫っていると解釈する必要があります。
❍血圧変動に与える因子
血圧はさまざまな環境の変化、心因的な条件でもすぐに変化します。全力疾走でも心拍が上昇し、びっくりしたときに、驚いてドキドキしてしまうような状態でも心拍が上がるため、当然血圧も上昇することがあります。激しい怒りや、羞恥心、興奮状態のときでも同様に身体はストレスを感じ、戦闘態勢となれば当然交感神経優位、自律神経も血圧に関与しています。過剰なストレス状態持続すると、高血圧も上昇するということも理解できるのではないでしょうか。
このように血圧はさまざまな生理的な要因で変動しています。健康診断で血圧を測定して高値で測定されると「深呼吸してみてください」とか、言われたことありませんか?緊張状態にあるだけで血圧が上昇することもあるからです。血圧は心因的な条件でもすぐに数値に現れます。
白衣高血圧や仮面高血圧ということばで表わされますが、病院で測定すると、緊張などにより家庭で測るよりも高い数値を示すことがあり、これを白衣高血圧といいます。逆に病院にいる安心感から血圧が下がることを仮面高血圧といいます。そのため、血圧分類では上記の表にもあるように、家庭血圧と診察室血圧とに分けて示されています。
高血圧の指標は、
〔家庭血圧と診察室血圧〕
家庭血圧 135/85 mmHg 以上
診察室血圧 140/90 mmHg 以上
※関連ブログ「循環器疾患のリスクを知る」 「健診結果を読む① 身体の数値」「臨床検査技師が伝える特定健診の読み方・その1」「自律神経と疲労との関係性」
❍高血圧の診断は、家庭血圧が優先される
健診で血圧測定を行い、高く測定された場合は時間をあけて再測定されるのではないでしょうか。1度の測定でそのまま「高血圧」とは判断することはありません。
高血圧の診断には「家庭血圧」の値が優先して用いられるとのことです。
<血圧の分類・家庭血圧>
上記に示した「診察室血圧」の測定は1日だけでなく別の日にも測定し、数回の結果で判断されます。その結果、収縮期血圧(上の血圧)/拡張期血圧(下の血圧)のどちらか一方でも「140/90 mmHg 以上で高血圧と診断されます。家庭血圧は、5~7日の平均で評価されます。どちらか一方でも 135/85 mmHg 以上でも高血圧と診断されます。
❍では『高値血圧』をどう評価するか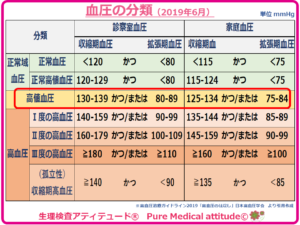
高血圧の範囲に入らなくても、診察室血圧で130/80 mm Hg以上、家庭血圧で125/75 mmHg 以上の場合は、高値血圧と診断されます。
その理由は高値血圧の場合、正常血圧の場合と比較し、脳心血管の発症のリスクが高いことがわかってきたとのことです。さらに、糖尿病や慢性腎臓病などの合併症がある場合、喫煙などが加味されるとさらに危険性が上昇するとのことです。
●高血圧の診断後も家庭血圧を重視して評価
高血圧の診断の際も、またその治療中においても、家庭での血圧測定は必須で、5~7日間あるいはそれ以上測定した数値のその平均値で判断されるとのことです。
高血圧と診断され薬物療法開始後、高値血圧に達した場合は、ハイリスク者以外の場合では、生活習慣の改善強化として、非薬物療法によって、130/80 mmHg未満へ下げることを目指すとあります。
※情報引用サイト「高血圧の話」高血圧治療ガイドライン2019 日本高血圧学会
1-3 血圧が高いと言われたら…どうする?高血圧のリスク
高血圧をそのまま放置すると、心臓や血管に大きな負担を強いることになることが分かっています。
❍生活習慣病の原因となる高血圧
さまざまな生活習慣病の原因になります。そして、常時ストレス状態となるような生活習慣を持続することが、高血圧の原因にもなります。自分自身の生活習慣を見直すためにも受診が勧められます。
❍高い血圧は、動脈への負荷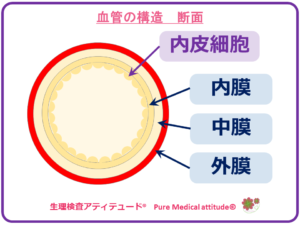
血圧が上昇すると、高い圧力とその圧力による内皮細胞(血管のいちばん内側の細胞)への負荷が、血管壁を刺激し、厚く、硬く変化してしまい血管機能が低下し、さらに悪化し、動脈硬化を進行させるリスクとなります。
動脈は本来、軟らかく、しなやかな状態でその機能を保っています。血圧が上昇することによって、血管に内側からの高い圧力が持続的に与えられると、血管はその高い圧力に耐えきれず、血管壁が伸びることによって生じる動脈瘤の形成や、その動脈瘤が破れてしまうこともあります。
あたかも膨らまし過ぎた風船がパンッ!と割れるように…
動脈瘤の破裂は生命の命の危機
という状況になることも少なくない
❍高血圧のリスクとは?
高血圧を放置すると、心臓や血管に大きな負担を強いることになります。上記に示したように、血管内膜に障害を与え、さまざまな生活習慣病の原因になります。そして、常時ストレス状態となるような生活でいることは、高血圧の原因にもつながります。自分自身の生活習慣を見直すことも適正血圧のためには必要となります。
以前のブログ「循環器疾患のリスクを知る」で血圧・血圧疾患をまとめています。そちらも合わせてお読み戴けたらと思います。
❍動脈の防御反応が動脈硬化を促進させる
血管はさまざまなリスク・変化に血管の機能を保持するために、その圧力に対して血管壁を厚く硬く変化させることで抵抗しています。その結果、動脈を硬く強くするように変化していきます。その結果、しなやかさ、柔軟性を失ってしまうことになります。
❍高血圧と言われたら…
健診などで高血圧を指摘された場合は、家庭でも定期的に測定し記録することをお勧めします。そして受診に医師に示し、アドバイを受けることも改善につながります。冒頭でまとめているように、診察室血圧と家庭血圧とでは差がある時があり、それぞれ診断基準が決められています。そして、高血圧の診断には家庭血圧が重視されます。健診で指摘された場合は、医療機関に受診し、医師から適切な指示をうけましょう。
24時間血圧を測定する検査も行なわれています。
※関連ブログ「動脈硬化を促進する5つの危険因子 §1 高血圧」
※情報サイト 高血圧治療ガイドライン2019「高血圧のはなし」 日本高血圧学会
❍生活習慣の修正が求められる項目
- 塩分制限 :6g/日 未満
- 肥満予防・改善:BMI 25未満
- 食事改善
- 食物繊維(野菜・果物)の積極的摂取
- 多価不飽和脂肪酸、低脂肪乳製品の積極的摂取
- コレステロール・飽和脂肪酸を避ける
- 運動:軽強度の有酸素運動 毎日30分、または180分/週以上
- 節酒:エタノール量で M:20~30 mL/日以下、女性1 0~20mL/日 以下
- 禁煙:受動喫煙にも注意
備考
- BMI :「体重(kg)÷[身長(m)]2
- エタノール量 男性の概算で
- 日本酒 :1合
- ビール中瓶:1本
- 焼酎 :半合
- ウィスキー:ダブルで1杯
- ブランデー:ダブルで1杯
- ワイン :2杯
- 肥満の場合、糖尿病疾患がある場合では、果物の過剰摂取に注意が必要です。野菜や果物の摂取については腎障害のある患者では医師に相談が必要
- 多価不飽和脂肪酸は魚などに多く含まれる油脂
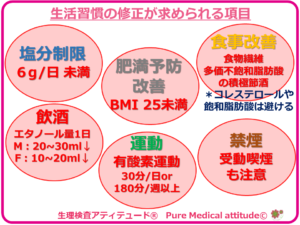
<生活習慣の修正が求められる項目>
2.高血圧の原因となる環境要因
国内では肥満を伴うことのない高血圧が全体の半数、そして、後の半数は若年~中年の肥満・内蔵肥満を伴う高血圧の割合が増加しているとされています。
❍高血圧となるおもな原因
高血圧はさまざまな要因が関係し、あきらかな原因を特定することは困難だと言われています。その多くが食生活に起因する塩分摂取、さらに肥満などの生活習慣に関係した環境因子や、遺伝子が関係しているとされる高血圧です。生活習慣に起因するメタボリックシンドロームが背景にあることが多く、脂質異常症、糖尿病、高尿酸、肝機能障害などの合併が多いようです。
その他に運動不足、睡眠不足、過重労働、過剰飲酒、寒冷、ストレスなども関係しています。
❍自覚なく上昇している血圧
高血圧となっても自覚される症状はほとんどのないのが現状です。健診などで指摘されるなどをきっかけに自分の血圧の状態を知るということも少なくありません。
今回のガイドラインの改定は予備軍への注意喚起を促す意味もあるようです。高めと言われることがあれば、家庭での血圧測定が勧められます。比較的安価で、さまざまなタイプのものが売られています。高血圧に気づく、意識することから生活改善してみてはいかがでしょうか。
●血圧上昇の要因 *2020.1.9の再掲
- 過剰な食塩
- 加齢
- ストレス、ストレスを抱え込みやすい性格
- 寒さ・温度
- 激しい運動
- 日常の運動不足
- 気温の急変:入浴時、冬期の室温の変化
- 睡眠不足
- 動脈硬化などの病気
- 過度のアルコール摂取
- 便通時などの力み
- 肥満・過体重
- 遺伝による体質
<血圧上昇の要因>
3.血圧と塩分の関係性
人は「適切な塩分」を摂らないと生きていられない
でも高血圧の予防に、減塩を行うことは切り離せません。「適切な…」この部分に意味があります。
※関連ブログ「良い塩梅「塩」はどうして必要?
❍高血圧の予防と減塩
熱中症対策にはミネラル・塩分も必須とされていますが、摂りすぎても身体には逆効果です。
高血圧の予防に塩分摂取量を考えなければなりません。上記で示したように高血圧を指摘された場合、通常でも「6g未満」とされています。減らしてもそれなりに塩分は、加工食品や外食をするとかなりの量、摂取されています。国内で「健康日本21(第二次)」の目標値で推奨されている塩分量は、8g未満とされ、「日本人の食事摂取基準(2020年版)」の目標量においては、成人男性 7.5g 未満、成人女性 6.5g未満となっています。日本は海外に比較すると多い目の設定のようです。
日本人の食生活は塩分過多の傾向にあると言われています。高血圧と診断されている場合、日本高血圧学会で推奨されている目標基準値は、1日に6g未満とすることが推奨されています。
❍減塩の勧め
よく言われるのは「かける」ことから「つける」ことへ変える。スプレー式のしょう油差しを利用するなどです。塩分の多い、塩やしょう油から、香辛料をうまく使う、酢やハーブをうまく使うことも推奨されています。
❍薄味に味覚・脳を慣らす
塩分を控えていくと、脳はその味・濃度に慣れていきます。味覚が戻り、食材そのものの味がわかるようになっていきます。味の濃いもの、塩辛いものが食べにくくなります。
漬物を食べなくなり、味噌汁も薄味に、料理の味付け全体が薄味になり、まれに外食をすると濃い味付けのものがきっと美味しく感じることがなくなります。
❍塩分を少しずつ、確実に減らしていく
1回の塩分量を少しずつ減らすことが大切だと考えます。麺類のスープ・汁を残すことは未だによく言われることです。完全に塩味を断つのではなく、
ラーメンなど麺類の汁を全部飲んでしまうと、それだけで6g近い食塩をとってしまいます。そのほか、表2のような「減塩のコツ」が推奨されています。少しずつ減らしていくことがストレス無く減らすコツです。
●食塩の排泄をうながす食材を利用
野菜や果物、大豆製品には多くのカリウム(K)が含まれることから、腎臓から食塩を排泄しやすくする機能があり、また、カルシウムには血圧を安定させる働きがあります。牛乳などの乳製品の摂取は吸収率が高いといわれています。このような食材に含まれる成分をうまく利用して減塩を心がけて、高血圧予防を実践していきましょう。
※腎疾患がある場合、カリウム摂取には注意が促されている場合があるため、その際は主治医にご相談ください。
❍減塩に有効とされる「減塩のためのコツ」
- 漬け物は控える:自家製浅漬けにして、少量に
- 麺類の汁は残す:全部残すことで2~3 gの減塩
- 新鮮な食材を使う:食材そのものの味を楽しめる薄味の調理
- 調味料の使用量を考える
- 味を確認してから調味料を使う
- 味噌汁は具だくさんとすることで、同じ味付けで減塩可能
- 低ナトリウムの調味料を用いる
- 酢、ケチャップ、マヨネーズ、ドレッシング
- コショウ、七味、生姜、柑橘類など香辛料や香味野菜、果物の酸味を使う
- 外食や加工食品、塩干物を控える
- 気が付かないうちに過剰な塩分を摂取につながる

生理検査アティテュード®からのメッセージ
・薄味になれると…
日常的に、レタスなどの葉物野菜、キュウリ、パプリカ、トマトなどの野菜サラダをよく食べます。これに、カニカマなど、場合によって時々チーズをセレクトします。
❍ドレッシングをやめてみた
成分表示を確認して塩分濃度の低いドレッシンを購入していたのですが、1年くらい前からドレッシンを買わなくなりました。野菜サラダには、カニカマやチーズの塩分、粒コショウと亜麻仁油を少量かけて戴きます。野菜の味をしっかりと感じながら食べることができます。
この塩分になれると、加工食品の塩分濃度、塩辛さにびっくりします。表示をみるとそれなりの量が入っています。気が付かないうちにかなりの「塩」を摂取していることが実に多いのです。
塩味で味を誤魔化している
そんな意味もあるのかも知れません。濃い味を美味しい、薄味だと美味しくない、と思う人が多いのかも知れません。
❍脳は刺激に慣れていく
コロナで外食が減りましたが、売られているお惣菜も濃い味のものが多く買わなくなりました。食材から自分で調理するようになりました。
大きな刺激、閾値を超えるような刺激を神経に与え続けることで脳は麻痺していきます。塩味も同様です。味つけを濃くしていくと、その味に慣らされて、薄味だと刺激が少なく「おいしくない」「まずい」と感じるためにどんどん濃い味付けになっていきます。
❍味細胞も歳をとる
過去のブログで味覚・味細胞もまとめていますが、その中で子どもの方が大人よりも味覚が敏感だとまとめています。人の味覚はおおよそ3歳までに決まり、その後、8 歳頃までに確定され次第に退化していく。30~40歳代頃には、1/3まで減少してしまいます。
※関連ブログ「摂食嚥下と味覚に関与、舌を知る」
いかがでしょうか?減塩で、素材の味を楽しむ生活をしてみませんか?
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 正常と高血圧の中間値「正常高値血圧」から「高値血圧」に要注意範囲として変更されている
- 高血圧の診断は、家庭血圧が優先される、家庭血圧の測定が推奨される
- 高血圧の改善・予防には減塩は必須
『Pure Medical attitudeからのお知らせ』
『 オンライン』で パーソナルセッション
気になる…だけど…
話してみたい…けれどもすごく高いハードルがある
申し込めない…そんな時が私にもあった
コロナ下でのオンラインをやっと決断した。
きちんとクライアントの心と向き合いたいそう思う気持ちが、オンラインへの抵抗感が根強く、なかなか決断できませんでした。試行錯誤しながらも自分のことを振り返り、オンラインでやることを決断いたしました。
オンラインでの会話の経験を重ねたのち…
初めの一歩がものすごく分厚く、高い壁に阻まれて…
断崖絶壁の上に立たされている…そんな気分…
でも、今更ですが、思い出したのです自分自身もそうだった…
顔出ししなくてOKです。話せることだけでOKです。話すだけでどれだけ、どれほど心が救われるか…そのことを過去の自分が思い出させてくれたのです。声だけでもいいです。聴かせてくださいませんか?話したいその気持ちを
Pure Medical attitude
かたよし 純子
情報引用サイト
『Pure Medical attitude』過去のブログ
●今日のテーマの関連ブログ
- 動脈硬化を促進する5つの危険因子 §1 高血圧 2019.8.22
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 臨床検査技師が伝える特定健診の読み方・その1 2019.4.15
- 冬に気をつけたい、血圧が高いと言われたら… 2020.1.9
- 動脈硬化を促進する5つの危険因子 §1 高血圧 2019.8.22
- 身体の5%ミネラルの話 §1 良い塩梅「塩」はどうして必要? 2018.7.23
- のどに気をつけたい季節 §4 摂食嚥下と味覚に関与、舌を知る 2018.10.18
●最近のブログ
- 今更ですが…脂質異常症が気になる?non-HDL-C とは? 2020.9.17
- 今更ですが…慢性便秘症をスッキリさせたいと思うなら 2020.9.14
- 今更ですが…食物繊維を取り入れよう 2020.9.10
- 今更ですが…糖尿病の再まとめ 2020.9.7
- 残暑厳しい今だから『眠り』を考えませんか 2020.8.31
- 気づいていますか?リミティング・ビリーフを知る 2020.8.27
- 自分の制限ビリーフ、意識したことありますか? 2020.8.24
- 価値観はどうやって形成されているのか? 2020.8.20
- 今さらながら、自分の価値とは?価値観とは何? 2020.8.17
- 人が創る心の錯覚、自分のためのポジティブ・イリュージョン 2020.8.13
- 人はさまざまな錯覚を作る!知覚で起きている錯覚 2020.8.10
- 2020も暑い夏がやってくる、細菌性食中毒への対応 2020.6.11
- 2020も暑い夏がやってくる、コロナ回避?熱中症回避? 2020.6.8
Pure Medical attitude 生理検査アティテュード®
かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 および 基礎エキスパート取得
今日も最後までありがとうございました。