Health attitude blogに今日もご訪問ありがとうございます。先週から「身体の加齢」の中で「眼」の変化を中心にまとめています。今日は眼の加齢によって低下する機能に焦点を合わせて進めていってみたいと思います。眼の構造のすごさを通して、見えることがあたりまえに感じていませんか…そんな
「見る」機能をもつ「眼」はすごい
「見える」ということをもっと感じて欲しい、そこから自分の視覚機能としての「眼」を意識し、ケアにつなげていくこと、見えなくなることがどれほど生活の質にも関わっているのかということにつなげて戴ければと思います。そして「健康な老化」をともに目標としたいものです。
1.加齢に伴う「眼」のさまざまな変化
1-1 加齢に伴う、見た目の構造「眼の変化」
1-2 加齢に伴う、自覚できる「見え方の変化」
1-3 加齢に伴う、視神経の変化
今日のプラスα
2.「正常な老化・健康な老化」ヘルシーエイジングを目標に!
3.検査技師の視点での観かた、検査結果の読み方
生理検査アティテュード®からのメッセージ
・事実は変えられない…けれども、解釈は変えられる
1.加齢に伴う「眼」のさまざまな変化
加齢に伴い、私たちの細胞は衰えていき、すべての臓器で変化していきます。その進行を努力によって緩やかにすることは可能であっても残念ながら、止めることは出来ません。
「老化」は抗えない事実として誰にでもある
1-1 加齢に伴う、見た目の「眼の変化」構造変化
眼は人の認知機能の中の「視覚機能」の感覚受容器です。
❍認知機能としての「眼の役割」
認知心理学を学んだ時に「眼の構造」から導入したことを思い出しています。
眼の構造は複雑であり、その機能はさらに複雑だと認識させられます。眼は、光を取り入れるときには「光量」を調節し、見るもの・視覚対象物を詳細に見たいときには焦点を合わせるということを一瞬で行っています。そして、得た「情報」を瞬時に脳へと伝え、イメージとして認識するという働きを絶え間なく行っていることによって認知機能のとしての役割を担っています。
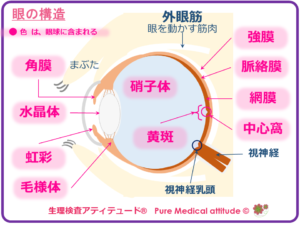
❍眼の構造
「眼」は、眼球とその眼球付属物で構成されています。
<眼の構造>
おなじみのイラストですが、眼球はさまざまな付属器官によって構成され、頭蓋骨がくぼんだ部分となる骨・眼窩に囲まれた空間に収められています。この眼窩には、筋肉、神経、血管さらに眼を保護している涙液・涙を分泌する器官(涙腺)もあります。
眼窩(がんか)
頭蓋骨の前面にある眼球が収まっているくぼみで、底面以外は、骨壁で囲まれています。
骨壁は7つの骨(前頭骨、頬骨、篩骨、蝶形骨、涙骨、上顎骨、口蓋骨)で構成され、眼球および付属器神経、血管、外輪筋、涙腺、脂肪などを保護しています。
※情報引用サイト「眼窩」Wikipedia
❍眼の外観の加齢性変化
組織細胞の老化によって、見た目・眼の外観も変化します。
●白眼・強膜の色味の変化
強膜といわれる白眼の部分が長年にわたり紫外線を浴びてきたこと、風やホコリなどにさらされたことによって、黄色みを帯びてくる、茶褐色をおびた色調に変色してくることがあります。さらに、不規則なシミがあらわれるなどの変化が生じます。また、白眼をおおう結膜が薄くなるため、透明性が高まり青味がかることもあります。
●角膜環・老人環の出現:黒目の辺縁が白っぽくなる
角膜は透明で白い膜におおわれています。角膜・黒目の辺縁が白っぽく濁りなってくるという変化が生じます。80歳以上のほとんど人にみられ、この白い濁りはカルシウムやコレステロールなどの沈着だとされますが、視力への影響はありません。
●眼の周りの筋肉の低下
眼の周囲には筋肉があり、眼球を支えていますが周囲の筋力の低下によって腱が伸びてきます。まぶたを閉じる筋力も低下し、重力も関係して加齢とともにたるんできたまぶたが眼瞼外反や眼瞼内反などとなることもあります。まぶたの変化は、外見の印象に大きく影響します。
そして外見のみならず、視野狭窄などの原因となり、頭痛や肩こりなどの症状の原因となっていることも少なく有りません。
- 眼瞼外反:下まぶたが垂れ下がってくる、下側に引かれることや、外側にめくれてしまう状態
- 眼瞼内反:まぶた全体、まつげも内側(眼球の方)を向いてしまう状態
- 眼瞼下垂:上まぶたを支えるの機能低下によって上まぶたが下垂する
●眼の周囲の脂肪量の減少
眼の周囲の脂肪が減少することで、眼の周囲に張りが無くなり、頭部に陥入したように、腫れぼったく見えることがあります。この状態を眼球陥入といいますが、周辺視野の妨げになることもあります。
❍鏡で顔・表情チェック、そして「瞳」のチェック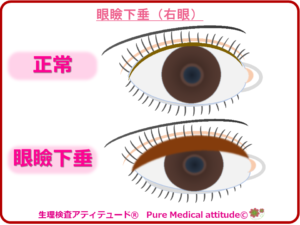
鏡を見て、顔のシワを気にしてみてください。筋力が低下すると顔のシワも気になります。
さらに、骨加齢とされる骨量や骨密度の低下も顔の張りに影響しますので、シワも増えます。筋肉の低下は、顔の筋肉を鍛えることで表情豊かになり、眼機能にも効果的です。そして、鏡で瞳もチェックしてみてください。顔を見ても、意外に「眼」までみることは少ないのではないでしょうか。
もしも、鏡に映る自分の顔が「眠たそうに」見えたら眼瞼下垂を気にしてみてください。
✿ちなみに…ちょっとおまけのお話✿
パーソナルカラー・似合う色を診断するときに、瞳の辺縁の色味、滲み方などもチェックさせて戴いています。人の瞳のカラーも実にその方の個性を表すようにさまざまな表情を魅せてくれるものです。指紋とおなじように、個人認証できるのですからあたりまえなことなのですけれども、ここだけのお話ですが、眼圧測定の検査のときの、私の楽しみでも有ったのです(^笑^)
※情報引用サイト「眼への加齢の影響」MSDマニュアル
※関連ブログ「視覚をになう、眼の構造と視力低下」
1-2 加齢に伴う、自覚できる「見え方の変化」
私自身はあまり感じたことが無いのですが、多くの人が「近くのものが見にくいなぁ…」そんな「見え方」を自分の歳・老化ということを感じる時だといわれています。
❍眼の加齢性変化によって生じること
過去のブログの再編集です
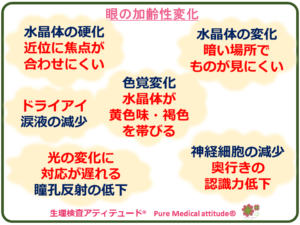
- 近くの焦点が合わない :水晶体の弾性力低下より、近くの物への焦点が合わせ難くなる
- 薄暗い場所での視力の低下:水晶体の密度が高くなる
- 色の感じ方の変化 :水晶体の黄変
- 眩しさを感じやすくなる :瞳孔反応の低下
- 奥行きの認識力低下 :神経細胞の減少
- 眼の乾き :涙液の減少
上記のような変化が生じ「見る」という機能にさまざまな影響を及ぼすことになります。
<眼の加齢性変化>
❍水晶体(lens)の変化
水晶体はカメラのレンズと同様の機能を担います。水晶体の厚みを変化させることにより、遠近の焦点を調節しています。毛様体筋と呼ばれる小さな筋肉の働きにより、水晶体は近くの物を見るときは厚くなり、遠くの物を見るときは薄くなります。
●近見視力(近くを見る視力)の喪失
水晶体の柔軟性が低下し、硬化することによって起こる症状です。水晶体の眼の焦点を合わせる機能の低下による変化で、近くのものに焦点を合わせることが困難になります。近見視力の低下、すなわち老視・老眼となります。老視は、老眼鏡や二焦点レンズの眼鏡で矯正できます。
❍薄暗い場所/明るい場所での水晶体機能の低下、瞳孔反射の低下
薄暗い場所で見にくい、光がまぶしいなど水晶体機能の低下による症状です。
水晶体の密度が高くなることによって、水晶体の透明性が低下していきます。そのため、網膜に結像させるために必要な光が減少してしまい、薄暗いところで物を見ることが困難になってきます。さらに、光を感じる網膜にある視細胞、錐体の感受性も低下するために読書などでは、より明るい光が必要になってきます。20歳代と60歳代とでは、3倍の明るさが必要だと言われています。
❍瞳孔反射の低下
瞳孔を調節する筋力の低下も生じます。そのため瞳孔反射が緩慢となり、光に対する瞳孔の拡大・縮小が遅くなります。そのため、急激な明暗の変化には注意が必要です。暗い部屋に入ることや、照明の明るすぎる部屋に入ると一時的に眩しくて見えなくなります。眩しさに対する反応は、水晶体の機能低下による白内障などのこともあります。
✿瞳孔反射とは✿
瞳孔が光などの刺激の強さによって、瞳孔を縮小/拡大する反射のことをいいます。明るい場所や、近くのものを見る時には縮小し、暗い場所や近くのものを見るときには縮小します。その逆に暗い場所や遠方を見るとき、また驚いたときには散大します。対光反射の1つです。
❍色覚(色の感じ方)の変化
加齢によって水晶体が黄色みを帯びてくるために、色の見え方・感じ方が異なってきます。色が暗く感じられる、そのため色のコントラストを見分けにくくなります。青色は、灰色っぽく見える、青色の色調の印刷や背景などが色褪せしたように見えます。多くの場合は、さほどの変化ではありませんが、高齢者が見た場合、青色の背景での黒い文字や青い文字が判読しにくくなる場合があり、高齢者向けの掲示物などの色使いにもちょっとした配慮をすることをお勧めいたします。
❍網膜の変化による黒い点の視野出現
前回のブログでも取り上げた飛蚊症の症状として、視野の中で動く小さな黒い点が増加するということがあります。この症状は高齢者によくある症状で、硝子体・網膜の加齢性変化の場合が多いとされています。網膜剥離の場合もあるため、眼科医による診察をお勧めいたします。硝子体が眼球の中で固まったものとされ、網膜上に影として出現する症状です。
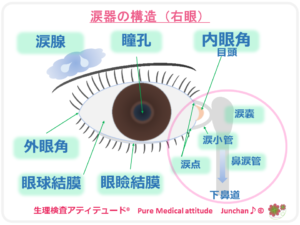
❍涙液・涙の減少による眼の乾燥
加齢とともに結膜内の粘液細胞の数も、涙液産生細胞が減少することが原因とされます。涙の分泌量は、年齢を重ねるとともに減少し、眼の表面を潤している涙の量が不足しがちになります。高齢者がドライアイになりやすいのは、このような加齢性の変化が原因となっています。
<涙器の構造>
※関連ブログ「 眼のトラブルその1 」 2018.9
1-3 加齢に伴う、視細胞の変化
視細胞にも加齢による影響があります。光を感じることができる視細胞によって、得られた情報を視神経から脳に送っています。
❍網膜の加齢性萎縮による視細胞への影響
網膜上には多くの視細胞があることをこれまでのブログでもまとめていますが、とくに網膜後部の黄斑部に密集しています。黄斑は網膜の中でもっとも光への感度がよく、視細胞のうち、光を感じる錐体細胞が蜜に並んでいる部分です。より詳細のものを見ることができる部分で、網膜の萎縮がこの部位で生じると「視野」に大きく影響します。
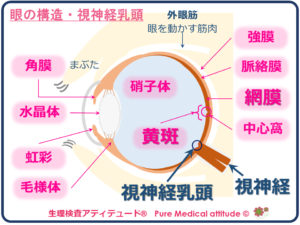
網膜上で結像された情報は、視細胞で電気信号に変換され、視神経を介して脳へと情報伝達されます。この視神経は視神経乳頭から神経線維の束となって脳へと情報を送り出しています。
網膜は非常に血管が豊富で視細胞へ栄養を与えています。この網膜の萎縮は当然、視細胞にも影響を与えることになります。
<視神経乳頭>
❍黄斑に密集する錐体細胞
網膜の中で黄斑が光に対する感度が最も高い部分となりますが、黄斑でもっとも緻密な像が作られます。黄斑には視細胞でも錐体細胞が多い部位で、鮮明な中心視野を得ること、色を感じる機能を持ち視力の中心となる機能を持つのが黄斑です。
この黄斑の加齢性変化によって生じる症状が、前回まとめた、加齢黄斑変性の症状です。
※関連ブログ「身体の加齢、視力に影響する黄斑機能の低下」
❍桿体細胞の機能とは?
もう一つの視細胞とされる桿体細胞は、おもに網膜の周辺に分布しています。検索をかけると、錐体細胞ばかりがいろいろな機能のことが書かれていますが、桿体細胞にもまだ知られていない役割があると考えます。人の身体の機能にとって、必要でないものは無いと思うのです。
●桿体細胞は光を制御するプロ
桿体細胞は、周辺視野と夜間の視力を担っているとされ、色覚の対する機能はありませんが、錐体細胞よりも光に対する感度がはるかに高い細胞です。桿体細胞は網膜の周辺部に集まっています。明暗のみの反応ですが、光に対して強い反応を示すため、暗所では光受容感度を上昇させ、わずかな光に対しても応答できる機能を持ちます。その逆に、明るい場所では、光受容感度を減弱させて、さらに細胞へのダメージを抑制しているとありました。
桿体細胞は周辺の光強度に応じて、網膜への光の受容感度を調節して適切な視覚を得るために機能しているということです。いわば網膜上の光のプロとして、そのメカニズムは不明な部分が多いものの、光制御の中核を担っているようです。
桿体細胞の変性は、二次的に錐体細胞の変性を引き起こしているということも分かってきています。桿体細胞の存在は、視覚機能を守るために重要な役割を果たしているとのことです。
❍神経細胞の減少による距離感・細部の認識力
眼から脳への視覚情報を伝える神経細胞の減少することで、ものの陰影や色調などの微細な変化、詳細な細部の見分けが困難になってくることもあります。
3Dでの認識、奥行のなどの空間認識力、陰影や距離感の判断に影響するために、日常生活での歩行時など縁石の段差が分かりにくい、暗い物陰のような場所での転倒原因になることもあります。高齢者の転倒は、寝たきりになるリスクにもつながるために、生活空間にも日常的に注意が必要となります。
※関連ブログ「健康寿命の延伸への転倒予防とは」
2.「正常な老化・健康な老化」ヘルシーエイジングを目標に!
加齢性の変化「老化」をテーマに掲げると…
心が低空飛行してしまう
そんなこともよくあります。何気に心に秋風が吹きはじめ、人生の終わりを意識せざるを得ない…書いている私がそうです…(笑)
❍正常な老化・健康に歳を重ねていくこと
「老化」を検索していく中で「正常な老化」と言葉が心にフィットしました。
❍「正常な老化」ということ、正常という意味とは
老化は加齢とともに個人差があり、変化の感じ方もそれぞれです。変化のほとんどが基準内のもので、加齢による機能低下から生じているものです。
基準値から突然検査結果が外れてしまうこと…
えっ!病気?
何の異常も感じられないのに…そんな経験ありませんか?
慌てて、ネット検索…やばい情報を見つけては、ズルズルと暗闇の中に引きずり込まれていく…ということも。
加齢によって、さまざまな基準も変化していきます。最近では、肌年齢や身長・体重・体脂肪などの体組成から身体年齢など、得られる数値はさまざまあります。肌年齢○○歳、身体年齢△△歳など、実年齢よりも若く出ると思わずニッコリとするのではないでしょうか。
それらは一般的な指標として算出されたもので、ひとつの目安でしかありえません。
得られた数値をどう解釈するのか?ということを考えてみてください。もし、実年齢よりも老けているのなら、その時点から、日常生活を見直す努力が必要です。しかし、逆に若ければ放置して良いということにはならないのです。現時点では、望ましい状態であるのみと捉えて、基準とされている「数値」などが、この先の自分が進んでいく未来だということを認知することも大切であり、避けられない事実だと言うことです。
出来ることは、その時期を遅らせることであり、す。だからこそ出来る努力は、今から、実行に移すことが大切なのです。
❍物忘れもひとつの老化現象
物忘れと認知症は定義が異なります。物忘れは置いた場所をついうっかり忘れてしまうことや、細かいことを失念してしまう、物覚えが悪くなるなどですが、認知症は何年、何月、何日などや、出来事そのものを忘れてしまう、そのものすべてが抜け落ちてしまう状態となります。
物忘れは「加齢による老化」ですが、認知症は「疾患」ということです。
※関連ブログ 「高齢期物忘れ 認知症」
老化と判断するか、異常と判断するのかが大切となりますが、加齢とともに身体の機能が低下しているということは事実です。どのような状況が加齢性変化として起こるのか?ということをまず知って欲しいと考えます。
❍健康的老化:ヘルシーエイジングを目標にしよう!
今回は眼の加齢性変化に注目し、まとめてきました。老化は避けることは出来ませんが、遅らせること、症状につながるリスクを削減するために出来ることはいろいろあります。
健康的老化(Healthy aging:ヘルシーエイジング)目指すためには、身体的健康と精神的健康を維持すること、疾患につながらないように、日常から意識した行動を心がけることが大切です。自分の日常行動を見直すことからだと考えます。生活習慣を見直し、改善するところを見出し、出来ることから実行に移すことです。一度に行おうとするとムリなことも多々あるのではないでしょうか。心が疲弊してしまった状態では改善とは言えないと考えます。
食事・運動・社会的活動
この3つの行動を見直し、自らの自主性を持って、より良い方向へとシフトチェンジしていきましょう。
3.検査技師の視点での観かた、検査結果を観る眼
年に1回、もしくは慢性疾患などで経過観察をしている中で、自分の検査結果をどのように解釈していますか?
❍臨床検査の正常値
臨床検査で結果を判断・評価する上では、正常値として年齢によって数値や基準が異なるために「基準値」とされている項目もあります。ちなみに私は、基準値ということばを用いています。
生理機能検査の中でもよく例に上げるのは「肺機能検査」です。身体の大きさが異なれば、当然臓器の大きさも異なりますので、肺の大きさも異なり、肺活量などが異なることは当然です。男女差でも異なりますし、年齢でもことなります。子どもと成人も身体の大きさが異なりますし、身長体重から体表面積を求めて、基準値が決められています。
そんなことを考えると、血液検査などの数値も正常値と書かれていますが、目安という意味で「基準値」と言う言い方をしています。
❍個々にある「自分の正常値」~検査技師の視点から~
自分の中での「正常の数値」というものがあると考えます。一般的に健診などの検査結果とともに、正常値/基準値が表記されていますが、あくまでも目安だと思っています。
検査技師としての私個人の考えは、基準値と比較して多少のズレならば、再度、日を改めて検査を行います。その結果が前回と同様である場合などや、毎年行っている健診結果が、毎回基準値よりやや外れている状態で変動が無い、他の検査結果にも異常が無い、そして何の身体的異常もな無く、健康で日常を過ごしているということが前提としてある状態で、それがその人の正常値と考えます。
基準値から途方もなく離れていれば、その時の身体の状態に何らかの変化を生じる理由があると考え、
「いつもとは異なる状態である」
という意味であること、身体からの何らかのサインが生じている状態なのだと私は考えます。しかし、検査結果の解釈・診断は臨床症状と合わせての医師の判断となります。
検査技師は、医師の指示があって初めて検査が行えます。
上記の個人的な解釈に付け加えるならば、検査結果は、経年変化を読み解き、結果を判断することも必要だということです。そのため、健診は前回値がある同じ施設での健診をお勧め致します。
勤務先の変更などで受診場所が変わったときは、他施設でも数値を比較することが大切ですが、検査施設が異なると測定方法で多少の正常値が異なっていることがあります。その際は、「L:低値」「H:高値」などの記載があるかと思いますのでご参考にしてください。
❍超音波検査(エコー)の所見の解釈の基準
私見をお伝えすると、超音波検査の所見~診断の解釈も経過を加味して書きます。
以下は、技師さん向けに書きますが、そうでない方も知っていて欲しいことです。
一例でいうと、
胆嚢ポリープの経過観察、肝臓や腎臓、膵臓などの腫瘍の経過観察などなど、さまざまなサイズ計測を行っています。腎臓機能とともに大きさを計測することもよくあります。
ときどき、こんなことを聞くことがあります。
「去年は、胆嚢ポリープが小さくなったんです」
と、お気持ちよくわかります。できれば無くなって欲しいと思うことでしょう。今年は何mmなのか…ですよね。
胆嚢ポリープに関しては、10mmというサイズが1つの手術適応判断の基準なのですが、数mmのものに対して、エコーは得意とすることです。モニター画面上で計測しますので、誤差が生じるのは当然です。画像の描出の仕方、初心者と熟練者でもかなりの差を生じることもよくあることです。
これも私見ですが、いちばん大きいと思う画像を描出し、ズームをかけて、拡大画像で計測誤差をなるべく最小となる状態で計測しています。
初めて間もない技師さんがやりがちなことは
「あっ!ポリープ!見つけた!」
画面静止…そのまま何となく計測…
というパターンです。それでもまぁいいのですが、やって欲しいことは、前回値、前々回値…さらに初回からなど、過去のデータと比較して評価、それを報告レポートとして記載してほしいのです。
計測誤差があるのはあたりまえですが、
得た結果の誤差は削除すべし!
ということです。極端に前回値と異なる計測結果の場合は、描出し直すこと、その数値に責任を負うこと、臨床医に対して、その理由を添えることは必須です。
プローベを持った者しか報告書は書けない
よく言うことですが、それだけの責任をもって行うということです。当たりまえのことですが、動画ならばまだしも、静止画像では判断できません。
20年以上超音波検査を行ってきた超音波検査士として、若い技師さんたちに伝えたいことは、正しい視点で結果を観て欲しい、そして、被検者から与えられた身体からのメッセージの事実を解釈し、心の眼を持って超音波レポートを書いて欲しいと思っています。
生理検査アティテュード®からのメッセージ
・事実は変えられない…けれども、解釈は変えられる
身体機能は衰えることは致し方ない。けれども、結晶性知能はより進化している。
❍メタ知識で「見る」ということ
このことは、「身体の加齢」を書きはじめた初回の冒頭の場で書いています。視覚機能として見るということの「老化」は避けることができない事実ですが、心で見るということの機能は、メタ知識で見ることができますので、これまでの長年の人生の中での見てきたものの数だけ進化させることができているのです。
これが、上記でまとめた「正常の老化」とともに、「正常な進化」といえるのだと私は考えます。
※関連ブログ「説明力を得るために」
❍正しい情報を見極める「知識の眼」
毎日トップニュースとして報道されている感染者数とその死亡者数に麻痺していく心がある。そんなことを私でも思います。
数字を聞いて「すごいなぁ…」「嫌だなぁ…」そんなことを思うけれども、自分の周囲は何も変わらない…違う世界のこと?リアルに感じられないと、嫌な情報に対して、
心はいつしか守りに入る…
「心が情報を風化させている」
あたかも、他国の情報のように、そうしないと不安の波に飲み込まれる、押しつぶされていく…そんな闇に心が引きずり込まれないようにするという1種の防御本能が働くことがある。
だから暗いニュースを聞いても、自分とは無関係の場所で起こっているから、自分の身には起こらないという錯覚で心を守っていることもある。そんなことを考えます。
❍正常な恐れ方
必要以上に不安を持つ必要はないと私は考える。それでも、今までと同じような行動は慎むべきだと考えるし、ウイルスは人がいなければ生きられない。そして、
人が動かなければウイルスも動かない
これが紛いもない事実です。細菌は自分で増殖出来ますが、ウイルスは人に寄生して生き延びている、そして、人がウイルスを運んでいるのです。
ウイルスを体内に侵入させなければ、ウイルスが増殖することはない。増殖とともにウイルスも進化しているということも事実であり、これらが大原則です。
ウイルスのこともこれまで何度も書いています。インフルエンザやコロナウイルスに対して、アルコールは有効ですが、ノロウイルスに対しては無効です。これも事実のため、カキの食中毒にはご注意ください。
事実を正しく理解して、自分の健康は自分で維持したいものです。
これは、よく言われる「正しく恐れる」ということ、「正常な恐れ方」ではないでしょうか。
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 老化は誰にでも起こる、止めることは出来ないが、遅らせることはできる
- 正しい加齢性変化への理解を深めることが疾患の予防につながる
- 健康な心で、食生活の改善と運動習慣で老化を遅らせることはできる
『Pure Medical attitudeからのお知らせ』
『 オンライン』で パーソナルセッション
気になる…だけど…
話してみたい…けれどもすごく高いハードルがある
申し込めない…そんなことが私にもあった
コロナですべてのイベントを閉じた状態での葛藤が続く…しかしながらオンラインをやっと決断した。
オンラインでもつながることが出来る?
オンラインでの会話の経験を重ねたのち…
初めの一歩がものすごく分厚い、高い壁に背後を阻まれて…
断崖絶壁の上に立たされている…そんな気分…
でも、今更ですが、思い出したのです自分自身もそうだった…
顔出ししなくてOKです。話せることだけでOKです。話すだけでどれだけ、どれほど心が救われるか…
電話の先の声が言ってくれた…「おかあさん 大変でしたね…」
涙が止まらなかった…そして、心が少し軽くなった、
そのことを過去の自分が思い出させてくれたのです。声だけでもいいです。聴かせてくださいませんか?話したいその気持ちを
Pure Medical attitude
かたよし 純子
●情報引用サイト
『Pure Medical attitude』過去のブログ
●今日のテーマの関連ブログ
- 眼の健康を考える §1 視覚をになう、眼の構造と視力低下 2018.9.24
- 眼の健康を考える §2 眼のトラブルその1 2018.9.26
- 転ばぬ先の杖を作る §2 健康寿命の延伸への転倒予防とは 2019.1.24
- 『眼の健康』いつまでも明瞭な視覚を §1 加齢黄斑変性 2019.8.5
- 『眼の健康』いつまでも明瞭な視覚を §2 眼圧が正常な緑内障 2019.8.8
- 『眼の健康』いつまでも明瞭な視覚を §3 誰にでもおこる白内障 2019.8.12
- 『眼の健康』いつまでも明瞭な視覚を §4 視覚の老化「老視」 2019.8.15
- それ、説明出来ますか?説明力を得るために 2020.10.15
- 高齢期の抱える問題 §3 高齢期物忘れ 認知症 2017.10.6
●最近のブログ
- 身体の加齢、視力に影響する黄斑機能の低下 2020.12.10
- 身体の加齢、眼は40歳すぎから要注意「白内障」 2020.12.7
- 心疾患後…心臓を労りたいなら心臓リハビリ 2020.11.30
- 心不全と言われたら…そのときの対応 2020.11.26
- 自覚症状が無くても心不全⁉ 2020.11.23
- よく聞くけど、人の感覚機能 知覚とは?認知とは? 2020.11.9
- いつも中途半端で…その意味を探ると 2020.11.5
- 思考が完全フリーズ、何も浮かばない時どうしますか? 2020.11.2
Pure Medical attitude 生理検査アティテュード®
かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 および 基礎エキスパート取得
今日も最後までありがとうございました。