Health attitude blogに今日もご訪問ありがとうございます。2017年の急性・慢性心不全診療ガイドライン改定後、2018年にこのブログでも心不全をまとめていますが、その内容の再編集と今季受講している学びでの気づきを加筆しています。前回は、心不全のメカニズムや主な心不全の原因とされていた心臓の収縮不全から拡張不全が増加しているということなどをまとめています。今回は、心不全の発症年齢や社会環境の変化が
治すことから支えることへと目標変化
を促し、医療全体での心不全への取り組みが確実に変わってきているということをまとめていきます。「心不全と言われたら…」今日はプラスαをしっかりと理解して戴くことを願います。
1.心不全への理解と対応
1-1 重症度ステージ分類から読み解く「心不全」憎悪のリスク
1-2 急性心不全と慢性心不全とそれらの病態
1-3 慢性心不全は急性増悪を繰り返し…そして
今日のプラスα
2.心不全と言われたら…
3.医療連携と心臓リハビリテーションの効果
生理検査アティテュード®からのメッセージ
・心臓病「運動なんてもっての外!」という時代から
1.心不全へ理解と対応
前回も触れていますが、循環器医たちは心不全の状態にあることに気づいていない人が、非常に多くいるといことに危機感を感じています。
1-1 重症度ステージ分類から読み解く「心不全」憎悪のリスク
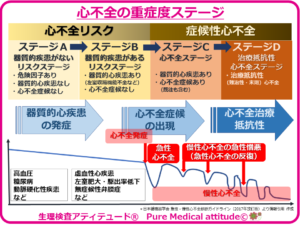
心不全の重症度ステージの表が「急性・慢性心不全診療ガイドライン(2017年改訂版)」にありますが、その表を簡単に下記にまとめました。
❍心不全のリスク進展ステージ
心不全のリスク進展ステージはA~Dまでの4段階に分けられています。
<心不全の重症ステージ>
ステージA・ステージBの段階では、ほとんど無症状の状態です。しかし、何らかのリスクを持つ状態です。言い換えると、心不全の診断では何らかのリスクがある状態、自覚されなくても心臓に負荷がかかっていると判断されその状態で放置されると、心不全へと確実に移行して行く状態である、としているということになります。
❍心不全リスク段階のステージA・B
4段階の前半半分は心不全の明確な自覚症状がない状態とされています。しかし、心機能に問題を生じるリスクがある段階とされ、この段階からの自己管理が求められます。
●ステージA:器質的心疾患はないがリスクがある
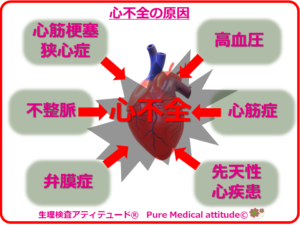
ステージAは何らかの器質的心疾患がある状態です。前回この原因には詳細をまとめていますが、主なものとして「高血圧」「心筋梗塞」「不整脈」「弁膜症」「先天性心疾患」「心筋症」などがあげられていますが、それらの疾患の発症原因には、生活習慣が原因とされる、肥満、運動不足や糖尿病、喫煙、脂質異常症さらに、遺伝子が原因とされる遺伝性疾患、加齢、性差などのさまざまな因子が関連しています。
この段階、高血圧や糖尿病、動脈硬化性の疾患などはすべて心不全予備軍とされています。意識的に食生活や生活習慣の改善を行うことが必須とされる段階です。症状が何もないから大丈夫ではない状態だということです。
<心不全の原因>
●ステージB:症状はないが器質的心疾患がある
このステージBでは ステージAで示したリスクから何らかの心疾患がある状態です。虚血性心疾患、左室リモデリング(左室肥大・駆出率低下)、無症候性弁膜症などがあげられています。心機能としては低い状態でバランスを保っていると考えられる状態です。
左室リモデリングとは?
リモデリング(remodeling)とは、生理的もしくは病的な状態で組織の構造が再構築されることをいいます。
心筋梗塞など心筋の虚血が生じた場合、当然心機能の低下が生じます。低下した機能を代償するために、左心室は進行性の過負荷状態となり、左心室は肥大してしまいます。これを「左室リモデリング」といいます。左室肥大や駆出率の低下などが生じる状態です。
*駆出率(EF:Ejection Fraction)とは通常、左心室の収縮率、心機能評価に使われる
❍心不全の発症段階:ステージC~Dへ
急性心不全を発症し、ステージCに至ります。その後は慢性心不全の段階となり、慢性心不全の急性憎悪を繰り返しながら、ステージDに至ります。
ステージCでは心不全のさまざまな症状が出現するようになり、急性憎悪を繰り返しながらステージDの段階、すなわち治療抵抗性の心不全となり、致死的な状況へ段階的に移行していきます。
<生活習慣病から心不全へのストーリー>
1-2 慢性心不全は急性増悪を繰り返し…そして
ステージBからCへの移行期に急性心不全を発症します。そして、ステージC~Dは慢性心不全の状態から急性憎悪を繰り返しながら心機能が破綻していくことになります。この急性心不全と慢性心不全とを再掲しておきます。
❍急性心不全:数分、数時間、数日
心臓のポンプ機能が急激に低下にすることによって発症します。数分から数時間、数日単位で症状が出現し、軽症から重症までその症状はさまざまとなります。非常に短期間で急激な症状が出現し、悪化することもあり、命にかかわることもあります。
❍慢性心不全:数ヶ月~数年
慢性の心筋障害により心臓のポンプ機能が低下し、その症状により日常生活に影響する病態をいいます。症状の程度は問われず、数ヶ月から数年というような長期間にわたることも少なく有りません。
❍交互に起こる、急性心不全と慢性心不全
上記でもまとめたようにこの急性心不全と慢性心不全を交互に生じることで、徐々に心機能は低下していきます。慢性心不全の状態では、基礎疾患のほかに風邪などのその他の感染症やストレス、貧血などもリスクになるために、日常生活での注意も欠かせない状態となります。特に注意を必要とすることは、慢性心不全に対する治療の中断とされ、急性憎悪の原因となることが少なくないとのことです。
❍心不全は確実に増加している
厚生労働省の試算では10年後の2030年には、130万人に達すると予測されています。この背景には、高齢化が大きく影響しているということです。
<急性心不全と慢性心不全>
1-3 心不全を悪化させるリスク因子
慢性心不全の状態からどのようなことがリスクにとなり、急性増悪するかということをまとめていきます。
❍急性増悪の最大のリスク因子とは
日本人の死亡原因として心疾患ははこの数年で急激に増加しています。その背景には高齢化があります。心不全の大半が75歳以上の高齢者であることもその理由です。
心不全の憎悪因子の中で気になったのが「アドヒアランス不良」です。すなわち、内服薬の飲み忘れや誤用、塩分制限や水分制限、ということです。高齢のために自己管理が出来ないという理由もあるようです。
アドヒアランスとは?
病気に対する治療方法に関して、医療を受ける側が十分に理解し、投薬など服用方法や種類に対して十分に納得した上で実施、継続することをいいます。アドヒアランスには遵守という意味があります。
アドヒアランスを徹底させるためには疾患に対する認識を高めることが大切です。そして、自分の身体の状態を正しく受けとめ、受け入れることです。少しでもわからないこと、疑問に思ったことは積極的に質問をすることが大切です。
❍心不全の憎悪因子
- 急性冠症候群:心筋梗塞、狭心症
- 頻脈性不整脈:心房細動、心房粗動、心室頻拍 など
- 徐脈性不整脈:完全房室ブロック、洞不全症候群 など
- 感染症 :肺炎、感染性心内膜炎、敗血症
- アドヒアランス不良:塩分制限、水分制限、服薬遵守などができない
- 過度のストレス・過労
- 血圧の過剰な上昇
- ホルモン・代謝異常:甲状腺機能亢進症・低下、副腎機能低下、周産期心筋症 など
❍最も多い急性増悪の原因とは?
慢性心不全と診断されている人の再入院の理由としてもっとも多いのが「医師の指導を守れない」とあり、約64%という報告があります。慢性心不全と診断された場合は、正しい病識を持つこと、理解すること、自ら治療に取り組む姿勢が強く求められるということになります。
国内の死亡原因として心臓病によるものは年々増加しています。
2.心不全と言われたら…
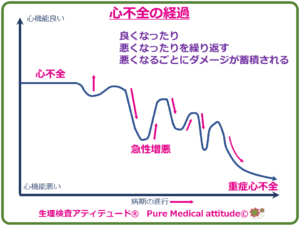
ここからが今日のポイントです(^^)心不全は徐々に進行していくという経過をたどります。
<心不全の経過>
心不全と言われたら…
なるべく悪くしないようにする‼
そのために知って欲しいことは…
❍心不全を発症する人の傾向が変化している
慢性心不全を発症する人は、高齢化社会とともに年齢層や診療形態も変化してきています。年齢は若年者から高齢者へ、生活環境は家族とともに生活している有職者から独居や高齢者夫婦へと移行しています。
ここまでまとめてきたように病態にも傾向が変わっています。左室機能が正常に保たれている心不全が増加し、多様な疾患を合併する人に増加、再入院の理由も自己管理が不十分な場合や他疾患が原因の場合が多く見られます。さらに心不全は、慢性疾患から致死的な疾患へと位置づけも変化しています。そのため、治療目標が若年者の社会復帰や寿命の延長ということから、健康寿命延伸やQOLの改善となってきています。
この治療目標の変化は治療の主体となる人が医師などの医療サイドから、患者サイドへの移行が重要となってきていることを示しています。医師や看護師から、多職種で構成される医療チームの必要性を示しています。
治療場所は病院での入院治療から外来通院しながら家庭での在宅へと移行している、すなわち日常生活が治療の主体となります。
❍心不全といわれたら…日常生活での注意
上記の図に示したように、再発予防に心がけることが必要となります。
そのためには毎日の自己管理、体調を自分でチェックすることが大切です。
『悪化のサインを知る3つのポイント』
- 体重測定:1~2kg/週の増加
- 血圧測定
- 身体症状:むくみや息切れなどの有無
心機能が低下すると、水分の循環が低下しますので尿量が減少し、手足のむくみや体重の増加することがあります。何らかの変化があった場合には、早めに主治医に相談することが心不全を悪化させないためには重要となります。
❍そのために…気をつけたい食生活や嗜好品
身体の水分調節には「塩分」の管理は必須です。自分自身で食生活を管理することが重要なポイントとなります。
軽症の場合でも1日7g以下に塩分を控えることに注意し、昼間や夜間の排尿回数や尿量も意識することが大切です。そのためには必要以上の水分摂取、むくみや体重が増えている場合にはとくに取り過ぎには注意が必要です。その他、禁煙は必須、飲酒もほどほどをわきまえ飲み過ぎは当然NGです。
※関連ブログ「良い塩梅「塩」はどうして必要? 」
❍ストレスも急性増悪のリスク因子
あたりまえのことだけれども、ストレスも大きなリスクの因子の1つです。そのためには。良質の休養と睡眠は必須、その日のストレスはその日のうちにリセットするように心がけることも大切です。ストレス解消には身体を動かすことです。日常生活にうまく運動を取り入れる工夫をすることも大切です。
心臓を休めるためには筋肉を鍛えることが非常に有効だとされ、以前にもまとめている「心臓リハビリテーション」が普及してきています。
3.医療連携と心臓リハビリテーションの効果
高齢化とともに医療は治す医療から「治し支える医療」へと変化してきているといわれています。
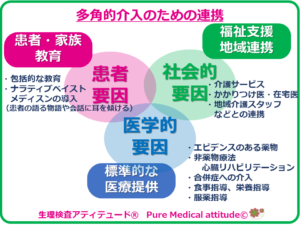
❍多角的介入のために必要な連携
そのためには多職種で多角的に支えることを目的として構成される「医療チーム」が必要となりますますが、医療の場のみならず、社会で支え合うことも大切なポイントとなります。
患者やその家族と医療の場や地域社会との連携を蜜に行うことが求められます。治療の中心となる病院医師と地域の在宅医との連携や介護との連携も必須となります。医療の対象者や家族らが知識を持つこと、そのためには医師のみならず、薬剤師や栄養士のサポートも必須となります。
<多角的介入のための連携>
❍フレイルへの予防は必須
健康寿命延伸のためには、生活習慣病の予防は必須でそのためにはフレイルを回避することが重要です。フレイルと心不全は密接な関係があります。現代社会では、個々の生活の場を重視して日常生活を意識的に改善することが重要となっています。
※関連ブログ「人生100年の今 向き合うべき課題」
❍リハビリテーションとは?
リハビリテーションとは病気やケガなどによって、失われた身体的・精神的能力を正常に近い状態へ導き、社会復帰できる機能を回復させることをいいます。後遺症などに対して、その人の身体的・心理的訓練、職業指導などがプログラムされています。
❍心臓リハビリテーションとは?
心臓リハビリテーションは、心臓疾患を持つ人の体力の回復、自信を取り戻し、快適な家庭生活や社会生活に復帰するとともに、再発や再入院の防止を目的としておこなう、総合的活動プログラムとなります。
心臓リハビリテーションとは、心疾患での体力低下の回復や、精神的サポートを行いながら、社会生活への復帰を促し、心臓疾患の再発予防や、質の高い生活を維持するためのリハビリテーションです。運動療法、患者教育、生活指導、カウンセリングなどの総合プログラムにより構成されています。
心臓リハビリテーションの定義
- 心臓リハビリテーションとは、心血管疾患者の身体的・心理的・社会的・職業的状態を改善する
- そのために動脈硬化や心不全の進行を抑制、軽減し、再発・再入院・死亡を減少させ、快適で活動的な生活の実現を目指す。
- 個々の心不全に対して「医学的評価・運動処方に基づく運動療法・冠危険因子是正・患者教育およびカウンセリング・最適薬物治療」行う
- これらを長期にわたり、多職種チームが協調して実践する多面的・包括的プログラム
*冠危険因子(Coronary Risk Factor)とは? 冠動脈疾患とされる、狭心症や急性心筋梗塞を引き起こすリスク因子
心疾患の発症により心機能が低下すると、安静生活により運動機能や身体調節機能も低下しています。そのため、退院後すぐの社会生活への対応が懸念され、本人の不安解消のためにも総合的なサポートが必要となります。日常生活の中での再発予防のための知識を学ぶことや、注意点などの敎育も必要となります。そのための食事療法、禁煙指導、運動療法などが絶対的に必要となります。
心不全に対しては、この心臓リハビリテーションを総合的なプログラムとして行うことで、さまざまな良い効果が得られることが多く報告されています。
- 「運動療法」「疾患教育」「リラクゼーション」を3本柱とする
- ひとりひとりに何が必要なのかを考える
- 医療コミュニケーションの技術が重要
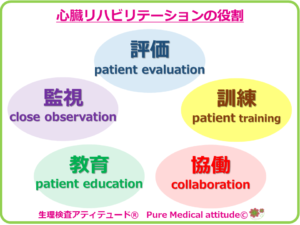
❍心臓リハビリテーションの役割
心臓リハビリテーションの内容は運動療法と学習活動・生活指導・カウンセリングなども含まれます。さまざまな心疾患により心臓の働きが低下しています。さらに治療中、安静生活の継続によって運動能力や身体のさまざまな調節機能も低下している状態です。そのため、退院後すぐには強い活動が出来ない状態となります。どの程度の活動が可能なのかが分からないために多くの不安がある状態だともいえます。このような問題に対して、心臓リハビリテーションの中で適切な運動療法を行うことが役立ちます。さらに、心臓疾患の原因となる動脈硬化の進行を予防することなどを目的として、食事指導や禁煙指導も含まれます。
この心臓リハビリテーションでは専門知識を持った医師、理学療法士、看護師、薬剤師、臨床心理士、検査技師、作業療法士、健康運動指導士など多くの専門医療職が関わりながら、一人ひとりの状態に応じ、効果的なリハビリプログラムを提案して実施しています。
<心臓リハビリテーションの役割>
※関連ブログ「心不全をもたらす疾患を知る」
❍心臓リハビリテーションの効果
心臓リハビリをすることにより、動作が楽になり、自覚症状が軽減されます。身体状況が改善することで、メンタルにも良い効果があられます。不安やうつ状態への改善が見られ、身体面と心理綿とともに良い方向に改善されていきます。心疾患の予防効果も上がり、再発率、死亡率の減少につながり、総合的、多面的な効果が期待されます。
今回の学んだことの中に、狭心症の治療に対して、ステント治療よりも運動療法の方が、予後が良いこと、治療に対して有効性が高いことが示されていることです。
1) 運動能力の向上、体動が楽になる。
2) 狭心症、心不全の症状が軽減される
3) メンタルの向上、不安やうつ症状が改善し、心の安定が得られる
4) 動脈硬化のもとになる危険因子の改善
5) 血管内皮機能の向上、自律神経のバランスの改善、血栓予防
6) 心筋梗塞の再発の減少、突然死や死亡率が減少する
❍心臓リハビリテーションの保険適応
心臓リハビリテーションは健康保険適応される疾患が決められています。国内において、①急性心筋梗塞、②狭心症、③開心術後(冠動脈バイパス術・弁膜症手術など)、④慢性心不全、⑤大血管疾患(大動脈瘤・大動脈解離など)、⑥末梢動脈閉塞性疾患の6疾患のグループとされています。
- 急性心筋梗塞
- 狭心症
- 開心術後 :冠動脈バイパス術・弁膜症手術 など
- 慢性心不全
- 大血管疾患:大動脈瘤・大動脈解離 など
- 末梢動脈閉塞性疾患:下肢閉塞性動脈硬化症
❍心臓リハビリテーションにおける運動負荷の適応と禁忌
心臓リハビリテーションはその効果が認められていますが、安全に行うために明確なガイドラインがあります。医療スタッフによる個人の心機能に合わせたプログラミングが作られ実施されます。
心臓リハビリテーションのガイドラインでは、これらの適応疾患に対して、運動負荷や運動療法への絶対禁忌事項や、相対禁忌事項の詳細が細かく決められています。すべての症例に対して行われるというわけではありません。医師の診断に基づき、心不全に対しても同様で全身管理下での運動療法とされ、個人で独自に行うことは禁忌です。
❍慢性心不全の心臓リハビリテーション適応と目的
慢性心不全に場合、急性増悪を防ぐための自己管理が目的とされます。慢性心不全に対しては自己管理がもっとも大切なことを前回・今回とまとめてきました。慢性心不全は、心機能の低下によって息切れや動悸などの症状が見られますが、概ね、日常生活には大きな支障がない状態です。
しかし、自己管理を怠ること、すなわち暴飲暴食や投薬指示が守れない、風邪を引いた、多忙による過多のストレスなどなんらかのリスクで体内のバランスが崩壊することで急性増悪を発症することが少なく有りません。この急性増悪を繰り返しながら致死的な状態へと推移していきます。
その予防が慢性心不全に対しての心臓リハビリテーションの大きな目的となります。通院リハビリの際には、体重増加や身体のむくみなどの症状があるときは、その原因を見極めて対策を講じて、心不全の悪化による入院を予防します。心臓リハビリテーションの実施によって、慢性心不全の急性増悪による再入院数は、減少するとして実証されています。
慢性心不全に対する心臓リハビリテーション適応
*以下のABCのうち、少なくとも1つを満たす場合
- A:左室駆出率:LVEF:左心室の収縮力
- 40%以下 *正常:60%以上
- B:血中BNP :BNP:心臓への負荷が反映される血液検査)
- 80pg/ml以上 *正常:40pg/ml以下
- C:最高酸素摂取量:心肺運動負荷試験(CPX)で得られる運動耐容能の指標
- 同性同年齢の基準値と比較し、80%以下
慢性心不全を診断されて心臓リハビリテーションの適応となるためには、検査によって上記の決められた条件を満たす必要があります。
※情報サイト「心臓リハビリテーション-その目的・内容・効果 -」国立循環器病研究センター 循環器病情報サービス
生理検査アティテュード®からのメッセージ
・心臓病「運動なんてもっての外!」という時代から
そう思われていた時代から、医療も大きく様変わりしています。
❍疾患予防と運動
心臓を患ったら安静という時代から、人間本来の生命の力に即した医療へ変わってきた、そんなことを改めて感じています。科学の進化、医療の進化がさまざまな不思議が解明され、「動物本来の機能を活かす治療」そんなことを思っています。
さまざまな疾患の「今」を再編集しながらこの数年でも大きく変わってきています。最先端の科学者の方々の探究心のお陰様です。かつてならば突拍子もないような仮説が立てられその推論に基づき多くの研究がなされています。
運動の効果が見直され、より効果的な運動療法が推奨されています。生活習慣病の予防はもちろんのこと、動かなければ機能は低下するということが常識化しています。便利になりすぎた社会への警告ともとれると個人的に感じています。身体を動かすことで心身ともに健全でいられる。
イライラした感情も、身体を動かしながら自己対話することでしだいに平常心に…
❍身近な疑問を科学することへの探究心
先日、強風の中を今朝は寒いなぁ…と思いながら歩いていて、ふと風が強いのは気圧の変化が大きいからだよなぁ…そんなことを考えていました。そのことに対して、そう理解していても、どうして風が起こるのか?ということをどうして知ったのか?そんな疑問が生じていました。
身近なことに対してなぜ?どうして?この素朴な疑問があるから科学は進歩し続けることが出来ているのでしょう。
子どものどうして?という素朴な疑問にもし、答えられなかったらいっしょに考えるこがすごく大切なのではないでしょうか?
成人した子どもたちが小さかった頃のことを思い出し…
反省です(笑)
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 慢性心不全は急性増悪を繰り返しながら致死的状況となる
- 心不全は自己管理に基づくアドヒアランスの遵守を意識し、急性増悪を起こさないことが重要
- 心不全などの心疾患には心臓リハビリテーションの有用性が実証されている
『Pure Medical attitudeからのお知らせ』
『 オンライン』で パーソナルセッション
気になる…だけど…
話してみたい…けれどもすごく高いハードルがある
申し込めない…そんなことが私にもあった
コロナですべてのイベントを閉じた状態での葛藤が続く…しかしながらオンラインをやっと決断した。
オンラインでもつながることが出来る?
やらず嫌いの心を手放すことも…
オンラインでの会話の経験を重ねたのち…
初めの一歩がものすごく分厚い、高い壁に背後を阻まれて…
断崖絶壁の上に立たされている…そんな気分…
でも、今更ですが、思い出したのです自分自身もそうだった…
顔出ししなくてOKです。話せることだけでOKです。話すだけでどれだけ、どれほど心が救われるか…
電話の先の声が言ってくれた…「おかあさん 大変でしたね…」
涙が止まらなかった…そして、心が少し軽くなった、
そのことを過去の自分が思い出させてくれたのです。声だけでもいいです。聴かせてくださいませんか?話したいその気持ちを
Pure Medical attitude
かたよし 純子
●情報引用サイト
- 心不全の定義について 一般社団法人 日本循環器学会/一般社団法人 日本心不全学会
- 心臓リハビリテーション-その目的・内容・効果 - 国立循環器病研究センター
- 心臓リハビリって何? 日本心臓リハビリテーション学会
『Pure Medical attitude』過去のブログ
●今日のテーマの関連ブログ
- 心不全を知る §1 心機能が低下する心不全とは? 2018.5.2
- 心不全を知る §2 心不全をもたらす疾患を知る 2018.5.23
- 心不全を知る §3 高齢者の多くに潜む慢性心不全 2018.5.25
- 循環器を知る §2 よく聞きませんか!? 心不全とは? 2017.12.6
- 生命活動の源「Heartの危機」虚血性心疾患 2019.4.25
- 不整脈を知る §3 不整脈その2 頻脈性不整脈 2018.7.20
- 不整脈を知る §2 不整脈その1 徐脈性不整脈 2018.7.18
- 身体の5%ミネラルの話 §1 良い塩梅「塩」はどうして必要? 2018.7.23
- 気になる健康情報 §3 人生100年の今 向き合うべき課題 2018.5.18
- 血管の危機「動脈硬化」§2 動脈硬化のリスク・予防 2019.5.9
●最近のブログ
- 自覚症状が無くても心不全⁉ 2020.11.23
- よく聞くけど、人の感覚機能 知覚とは?認知とは? 2020.11.9
- いつも中途半端で…その意味を探ると 2020.11.5
- 思考が完全フリーズ、何も浮かばない時どうしますか? 2020.11.2
- 劣等コンプレックスを未来に活かすためには 2020.10.24
- 人はどうして比べるのか?落ち込まない比べ方のススメ 2020.10.20
- 人はどうして比べるのか?比べてしまうそのわけとは? 2020.10.17
- それ、説明出来ますか? 説明力を得るために 2020.10.15
- それ、説明出来ますか?説明力を考える 2020.10.12
- 目標の先に何を描くのか?メタアウトカムを描こう 2020.10.8
- 目標は、ゴール設定はどうして必要なのか? 2020.10.5
Pure Medical attitude 生理検査アティテュード®
かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 および 基礎エキスパート取得
今日も最後までありがとうございました。