元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今週のテーマは「糖尿病」、疾患理解のために、糖尿病の概念とインスリン機能を初回で、そして、前回は糖尿病合併症をお伝えしちょっと怖くなった方もいらっしゃるでしょうか。今日は、糖尿病を受けとめて、つき合う方法をまとめていきます。合併症を発症しないための知識としてお読みいただけたら嬉しいです。糖尿病の診断基準、血糖値コントロール目標、方法などをお伝え致します。そして、プラスαは、「低血糖症」と、やはり検査技師なので、糖尿病疾患で行われるさまざまな検査項目をまとめてみたいと思います。
1.糖尿病での生活の質を維持するために必要なことポイント3つ
1-1 病識を高める、糖尿病の診断基準
1-2 高血糖も低血糖も危険、現状維持のコントロール目標
1-3 生活習慣改善 体重管理のための食事療法、運動療法
今日のプラスα
2.高血糖よりもリスクが高い低血糖
3.最後は、やはり検査をお伝えいたします
1.糖尿病とうまく付き合うために必要なことポイント3つ
糖尿病とうまくつき合う方法として、このポイントにそってまとめていきます。
- 病識を高める :糖尿病を知ること
- 評価と認知 :自分の今の状態を評価し、認識すること
- 現状を受け入れる:生活習慣病だということを受け入れ、改善にトライする
1-1 病識を高める、糖尿病の診断基準
初回のブログで、糖尿病とは、
『インスリンの作用不足による慢性高血糖を主徴とし・・・』と、お伝えしました。診断基準からまとめていきましょう。
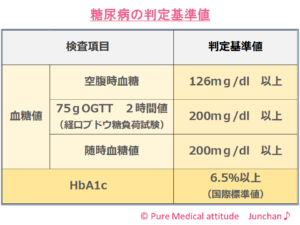
【糖尿病の診断基準に行われる検査】
初期段階で自覚症状がほとんどみられないのが「糖尿病」だとお伝えしましたが、そのためやはり血液中のブドウ糖の量、「血糖値」の検査が重要視されます。判定に用いられる検査としては、初日のブログでお伝えしました「空腹時血糖」と「HbA1c:ヘモグロビンA1c」です。
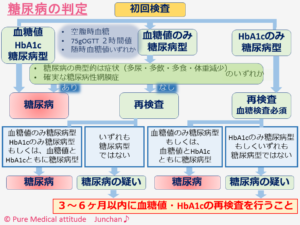
- 血糖値とHbA1cがともに基準値を超えた場合は、糖尿病と診断されます。
- どちらか一方が基準値を超えた場合は、後日再検査を行う
- 再検査の際に、「経口ブドウ糖負荷試験」を行う場合もある
〔随時血糖検査〕術前や疾患の有無のふるいわけ
食後の有無に関係なく血糖値を測定(食後何時間か採血時に確認します)
随時血糖値が200mg/dl以上は、「糖尿病型」と診断
〔空腹時血糖検査〕健康診断、糖尿病疑いの場合など
検査当日の朝食を抜き8時間(文献により10時間)以上の空腹時採血で血糖値を測定
空腹時血糖値が126mg/dl以上は、「糖尿病型」と診断
〔75gOGTT:75g経口ブドウ糖負荷試験〕
既に、空腹時血糖値や随時血糖値によって糖尿病型と診断されている場合は禁忌とされています。
[75gOGTT 検査]
- 検査当日の朝まで10時間以上絶食で採血し、血糖値測定
- ブドウ糖75g水溶液を飲む。
- ブドウ糖負荷直後後、30分、1時間と2時間後に採血、血糖値測定
※75gOGTT検査で、2時間値200mg/dl以上は、「糖尿病型」と診断
<糖尿病の判定基準>
【診断基準】
- 早朝空腹時血糖値 126mg/dl以上
- 75g OGTT 2時間値 200mg/dl以上
- 随時血糖値 200mg/dl以上
- HbA1C(国際標準値) 6.5%以上
糖尿病 :空腹時血糖126mg/dl以上、または2時間後血糖値 200mg/dl以上のいずれか1つでも該当
糖尿病型:上記の1~4のいずれかが確認された場合
正常型 :空腹時血糖値110mg/dl未満なおかつ75g OGTT 2時間値 140mg/dl未満
境界型 :「糖尿病型」「正常型」いずれにも属さない場合は「境界型」と判定
※1~3いずれかと4が確認された場合には、糖尿病と診断されます。
<空腹時血糖と75gOGTT>
【認知と自覚が自分を守ります】
別の日にもう一度検査をして、ふたたび血糖値に異常があって糖尿病型と診断された場合、「糖尿病」と確定診断されます。ちょっとややこしいかも知れませんが、一度でも血糖値の異常を指摘された場合は、以降にまとめる生活習慣を改善し、再検査は必須です。マイナスのサインを無いことにすると、負の連鎖が始まります。認知し、自覚することです。
血糖値の異常は、自分の身体のサインです。心と同様に自分からのメッセージをきちんと受けて止めてあげてください。誰も守ってくれません。守れるのは自分だけです。
<糖尿病の判定>
1-2 高血糖も低血糖も危険、現状維持のコントロール目標
初日のブログでお伝えした「糖尿病コントロール目標」この目標値の意味を合併症とともに説明をしていきましょう
【糖尿病と良好な関係性を保つために】
評価と認知のためにポイント4つです。(先日の公開講座で紹介された主な内容です)
- 少しでも早く血糖値のコントロールを意識する:強化インスリン療法
- 低血糖をおこさない
- 体重コントロール
- 長期的なコントロール
このポイントの要点をまとめていきたいと思います
【強化インスリン療法での実績】
インスリンの不足による高血糖状態に対して、インスリンを投与します。
〔強化インスリン療法〕
インスリン分泌が不足している症例に対して、インスリン注射により補い血糖値を下げます。自己血糖値の測定が必要となります。インスリン投与により、血糖の変動パターンを健常人に出来る限り近づけることを目標とし、インスリン投与量や時間を調整していきます。
10年間の治療効果を示したデータを示されていました。早期に強化インスリン療法を行うことでその後10年に渡り合併症の発症を抑えることができるという結果が示されていました。全死亡例数、心筋梗塞、脳卒中、網膜症・腎症も進行などの項目で治療効果が示されていました。
【低血糖を起こさない注意が必要】
〔低血糖は2倍のリスク〕
低血糖のリスクも考慮しながらコントロールしていくことが大切です。意識消失など、重症低血糖を引き起こすと、死に至る危険性もあります。低血糖が身体にとってのストレスとなり心筋梗塞などの心血管疾患の発症は増加します。しかし、重症低血糖が生じることにより、2型糖尿病の場合、心血管疾患のリスクは2倍となる報告があります。
【体重コントロール】
糖尿病にて体重コントロールは必須となりますが、糖尿病薬は、体重増加するという副作用があるとのことです。主に使われるインスリン:スルホニル尿素薬、チアゾリジン薬ともに体重増加するという結果があるそうです。毎日の生活の中での食事療法、運動療法を重要となります。
【長期コントロールへの対応】
長年の長期間での治療を継続すると、同じ治療では血糖コントロールの悪化が見られます。通院しながら、追加の治療を行いながらコントロールしてくことが必要になります。
〔個々に合わせた血糖管理に対する対応〕
下記のような状態の場合は、より寛容な管理が求められる
- 低血糖などの潜在的なリスク
- 罹患期間の長期化
- 平均余命が短い場合(高齢者)
- 重大な合併症
- 重症な血管障害の合併症
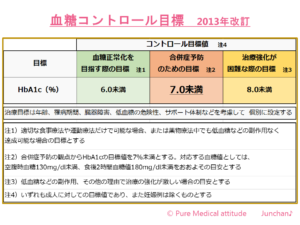
初日のブログでもお伝えしました、「血糖コントロール目標」を再掲します。
〔HbA1cの数値〕
治療目標は年齢、罹患期間、臓器障害、低血糖の危険性、サポート体制などを考慮し、個別設定する
- 6.0%未満:血糖正常化を目指すときの目標値(正常値)
より厳格なコントロールを必要とする対象、適切な食事療法、運動療法だけで達成可能な場合、薬物療法でも低血糖など無く達成可能な場合の治療とされます
- 7.0%未満:合併症を予防するための治療目標値
通常のコントロール目標、合併症予防の観点からHbA1cの目標値は7.0%未満とします。対応する血糖値は、空腹時血糖130mg/dl未満、食後2時間血糖値180mg/dl未満をおおよそも目安とする
- 6.0%未満:有害事象等により治療強化が困難な場合の目標値
低血糖などの副作用、その他の理由で治療強化が難しい場合の目標とする
<血糖コントロール目標>
〔高齢者の糖尿病コントロール HbA1c値〕
患者の健康状態により左右されます。おおよそ3つのカテゴリーに分類されます
[カテゴリーⅠ]
①認知機能正常かつ、②ADL自立
インスリン使用なし 7.0%未満
インスリン使用あり
- 65歳以上75歳未満 7.5%未満(下限6.5%)
- 75歳以上 8.0%未満(下限7.0%)
[カテゴリーⅡ]
①軽度認知障害~軽度認知症または、②手段的ADL低下、基本的ADLADL自立
インスリン使用なし 7.0%未満
インスリン使用あり 8.0%未満(下限7.0%)
[カテゴリーⅢ]
③中等度以上の認知症または、②基本的ADLの低下または、③多くの併存疾患や機能障害
インスリン使用なし 8.0%未満
インスリン使用あり 8.5%未満(下限7.5%)
1-3 生活習慣改善 体重管理のための食事療法、運動療法
糖尿病治療でもっとも大切なことは、食事療法となります。
そのためには、自分の標準体重と必要なエネルギー摂取量を知る必要があります。
【標準体重】
標準体重(Kg)=身長(m)×身長(m)×22
※22は、BMIの基準値(日本肥満学会)
肥満度(%)=体重-標準体重/標準体重×100
<肥満度評価基準>
| -20%以下 | 痩せ |
| -20%~-10% | やや痩せすぎ |
| -10%~+10% | 正常 |
| +10%~+20% | やや肥満気味 |
| 20%以上 | 肥満 |
【エネルギー摂取量】
エネルギー摂取量=標準体重×身体活動(25~35kcal/kg)
〔身体活動の目安〕
- 軽労働 (デスクワーク) 25~30kcal/kg(標準体重)
- 普通の労働(立ち仕事) 30~35kcal/kg(標準体重)
- 重労働 (力仕事) 35~ kcal/kg(標準体重)
〔肥満の判定:BMI〕
BMI(Body mass index)とは、身長の二乗に対する体重の比で体格を表す指数です。
BMI=体重 kg÷(身長m×身長m)
BMI=22となる体重を理想としたのが標準体重となります。BMI 25以上を肥満となる基準です。
標準体重の出し方
標準体重kg =(身長m×身長m)×22
<BMI判定>
| BMI | 判定 |
| >18.5 | 低体重 |
| 18.5≦~25< | 普通体重 |
| 25≦~30< | 肥満1度 |
| 30≦~35< | 肥満2度 |
| 35≦~40< | 肥満3度 |
| 40≦ | 肥満4度 |
※基準は22となります
【食事療法】
糖尿病では、上記のように体格や、運動量に見合った必要エネルギー量を換算して摂取する必要があります。糖尿病の食事療法では、1単位を80kcalとして、おおよそ1日の栄養エネルギー15単位(1200kcal)から23単位(1800kcal)くらいで行うことが多いようです。
「糖尿病食事療法のための食品交換表(通称:食品交換表)」が基本となります。
糖尿病の食事療法のおおよその例としての基本は、
- 9単位 炭水化物 :主食(ごはん、パン、めん類など)
- 5単位 タンパク質:主菜(肉、魚、卵、大豆製品など)
- 2単位 食物繊維 :副菜(野菜・きのこ・海藻類)
- 5単位 乳製品 8kcal
- 1単位 果物
〔エネルギー摂取バランス〕
- エネルギー量の50~60%を炭水化物から摂取する
タンパク質は、1日約50~80g 1.0~1.2g/kg(標準体重)
- 食物繊維は、多めに摂る 20~25g以上
- 残りのエネルギーを脂質から摂取する(摂取エネルギーの20~25%)
〔炭水化物、タンパク質、果物の1単位:80kcalの量〕
炭水化物と炭水化物が基本です。食物繊維は、単位よりもグラム数で必要量を摂取することが勧められています。
- 炭水化物 1食3単位くらい
ごはん:小さいお茶碗軽く半杯、食パン:6枚切り半枚、うどん1/3玉
- タンパク質 1食2単位くらい
とうふ:100g、牛もも肉80g、豚もも60g、納豆40g、鮭40g
- 果物 1日1単位をめやす
バナナ1本、りんご半分、なし半分、
そして、海藻、キノコ、こんにゃくなどの食品は計算しなくて良いとのことです。
〔気をつけたい清涼飲料水、缶コーヒー〕
何気に飲まれている、清涼飲料水、スポーツドリンク、缶コーヒーなどには、かなりの量の糖質が入っています。
- コーラ 54g
- ポカリスエット 5g
- 缶コーヒー 13g
- 微糖缶コーヒー 3g
この数字をどう受けとめますか? 飲む前ではなく、購入する前に成分表を確認してみてください。意識が変わるのではないでしょうか。
【食行動守りたい十箇条】
- 1日3食、バランスよく、規則的に食べる
- 腹八分目
- 早食い、長良食い、まとめ食いをさける
- 食物繊維を先に食べる(吸収がゆっくりとなる)
- よく噛んで食べる
- 食環境を整える(身近に食べ物を置かない)
- 1人前を守り適正量(好きなものを食べすぎない)
- 就寝前、2時間は、負担のかかるものを避ける
- 食器を小ぶりにする
- 外食するときは、丼物を避け、定食を選択
〔外食時に注意したいこと〕
- 外食するときは、野菜ものを選択してから他のメニューを選ぶ
- 付け合せ野菜もしっかりと摂取
- 1品物(丼物)を避け、定食とする
- めん類の汁は残す
- 油ものを避ける
- 店やメニューを固定化しない
〔炭水化物ダイエット〕
メディアでよく聞く炭水化物ダイエットに興味ある方もいるのではないでしょうか。摂取するエネルギーが減るのですから、やはり見かけ上は体重は落ちるのでしょう。でも何が減っているのか考えたとありますか?現状では、エビデンスに基づいた内容ではなく、やはり根拠に乏しいとされることをよく聞きます。安全性の裏付けがありません。
やはりきちんと必要量を食べて、運動して消費することがいちばんの改善方法です。
【運動療法の必要性】
現段階で推奨される身体活動は、週2,000kcal、1日あたりの換算で約300kcal以上とされています。1,000歩、歩いた時の消費エネルギーは、30kcalとされていますので、1日10,000歩と言われています。10分歩いて700m、100分の歩行に相当するとされています。
WHOの報告で、全世界の死亡原因の危険因子
- 第1位 高血圧 13%
- 第2位 喫煙 9%
- 第3位 高血糖 6%
- 第4位 身体活動不足 6%
〔身体活動による効果〕
有酸素運動とレジスタンス運動(中等度の運動)をバランスよく行うことが求められます。
- 疾病予防(フレイル予防、認知症など)
- 気分転換、ストレス解消などメンタルヘルスの1次予防につながる
- ストレッチング、筋力トレーニングなどの効果、腰痛、膝痛、肩こりなどの解消
- 免疫機能が向上し、かぜなどの感染症予防につながる
- 健康的な身体バランス(肥満予防)により自己肯定感の向上も期待できる
〔糖尿病への運動指針〕
日本糖尿病学会の内容を簡単にまとめたいと思います
[運動の種類]
肥満糖尿病患者では、有酸素運動とレジスタンス運動を組み合わせた水中歩行が膝への負担が少なく安全で有効な運動
[運動強度]
最大酸素摂取量の50%前後が推奨され、心拍数で判定。ややきつい程度
50歳未満 100~120拍/分、50歳以上 100拍/分以内
[運動負荷量]
歩行運動では、1回15~30分、1日2回、1日10,000歩、160~240kcal/日程度
[運動頻度]
日常に組み込み毎日行う、少なくとも1週間に3日以上の頻度で実施
※インスリンやスルホニル尿素薬使用の場合は、低血糖に注意が必要です。
※関連ブログ「健康づくりの運動を知る」「 効率の良いワークアウト」「自分に合った運動を知る」
2.高血糖よりもリスクが高い低血糖
❍低血糖症の特徴とは?
- 低血糖の症状は、非特異的で個人差が大きい
- 低血糖の予防や対処を本人、家族など身近な人も含めて知識を習得しておく
- 血糖コントロールの目標を決めるときは、低血糖のリスクを知る(強化療法)
- 重症低血糖は心血管疾患のリスクを高める
【低血糖の影響】
上記の強化インスリン療法を行うこと、より強い治療を行うことは、当然低血糖の発症リスクが増加します。
前回のブログで急性合併症として、低血糖性昏睡を取り上げましたが、ここで再度しっかりと「低血糖」をまとめておきましょう。家族が糖尿病という方もぜひ知っておいてください。
〔低血糖とは〕
低血糖では、血糖値に応じて、身体にさまざまな低血糖症状があらわれます。空腹を覚える、冷や汗がでる、震えがくる、違和感(動悸、不穏感など)、意識消失など
[低血糖の症状]
- 70mg/dl以下:「交感神経症状」 汗をかく、不安症状、頻脈、手足の震え、顔面蒼白
- 50mg/dl程度:「中枢神経症状」 頭痛、かすみ目、集中力低下、生あくび
- 50mg/dl以下:「重症低血糖」 異常行動、けいれん、昏睡(意識消失)
[無自覚性低血糖]
自覚症状が無いままに、血糖値を測ったら60mg/dl程度までに低下していることに気づきます。糖尿病の合併症とされる末梢神経障害が影響しているのでしょうか。さらに低血糖となり50mg/dl以下となり、突然重い中枢神経症状が出現することもあります。
〔低血糖の原因〕
- 摂取されるエネルギー量の不足、炭水化物の不足
- 投薬後の食事時間の遅延
- 日常の作業量、運動量とエネルギー不足(作業中、運動中やその後のエネルギー不足)
- インスリン使用(投薬量の過剰、血糖値と投薬のバランス)
- スルホニル尿素薬使用
- 高齢
- 認知症
- 腎機能低下
- アルコール多飲 など
〔低血糖時への対応〕
- 軽ければ糖分摂取で回復、ブドウ糖、砂糖などを携帯すること
- 低血糖だと感じたらすぐに糖分をとる
- 改善しない場合は、診療機関へ受診する
重症低血糖を起こす前に日常の行動の中での、自分自身の身体の状態を意識するようにすることが大切だと思います。しかし、交感神経症状が生じていると思われる身体感覚:汗をかく、不安症状、頻脈、手足の震え、顔面蒼白などとこの文面で見て、言われても以外に気づかないかもしれません。
いちばん必要な対応方法は、自分の五感で身体感覚をチェックすることです
何となく嫌な感じがする、不穏な感じ、いつもと異なる感じ方、歩いているときなど動作時や物の見え方、聞こえかたなど五感の感じ方がいつもと異なるということをキャッチすることです。
[私が身近で見ていた低血糖症状]
身近でインスリン療法を行い、自己血糖測定した父を見ていたからです。私自身は、糖尿病ではなく、低血糖の経験はありませので、実際に感じたことではありませんが、父を見ていてその何となく感じる変な感覚、不穏な感覚症状と「何かへんだ、おかしい」そのようなことばで表現していました。父は、インスリン試用期間、10年以上と記憶しています。3食きちんと食事をとり、91歳の誕生日を過ぎるまで毎晩お酒も飲んでいました。
[意識消失への対応]
重症低血糖発症したときは、意識がもうろうとし、ブドウ糖を飲むことが難しい場合もあります。その場合は、誤嚥や窒息の危険性もあります。糖分を口唇と歯肉に塗布し、医療機関へ救急搬送しましょう。
<低血糖症状>
3.臨床検査技師なので、最後はやはり検査をお伝えいたします
【糖尿病のふるいわけ検査】
血液検査
- 血糖値、HbA1c
- 75gOGTT 75gブドウ糖負荷試験
尿検査
- 尿中アルブミン
- 尿中タンパク質
- クレアチニンクリアランス
【糖尿病合併症を診断する検査】
心電図検査
- 安静時12誘導:虚血性心疾患の有無、不整脈、
- マスター2段階負荷心電図:狭心症など、運動機能に対する心機能変化
- トレッドミル運動負荷心電図:狭心症など、運動機能に対する心機能変化
- CVR-Rの測定:末梢神経障害
ABI/PWV CAVI:動脈硬化の状態を数字化する検査
神経伝達速度(NCV)知覚神経・運動神経:末梢神経障害をみる検査
超音波検査
- 腹部超音波
- 心臓超音波
- 頸動脈超音波検査
<生理検査の詳細は、こちらのブログから>
- 身体がみえる臨床検査 §2 健診結果を読む② 血液検査
- 身体がみえる臨床検査 §6 糖尿病の合併症をみる検査(ABI、CVRR、負荷心電図、頸動脈)
- 循環器を知る §1 心機能を正しく知って身体をいたわる(心電図、負荷心電図など)
- 循環器を知る §2 よく聞きませんか!? 心不全とは? (頸動脈超音波、心臓超音波)
- 身体がみえる臨床検査 §4 健康診断結果を読む④ 生理検査とは(心電図、超音波検査)
眼科の検査 網膜症の診断、白内障、緑内障
- 眼底、眼圧測定、視力
脳梗塞の有無 CT、MRIなど、合併症の診断には、血糖、HbA1c、さまざまな血液・尿検査を行います。上記検査に加え、腎機能検査、心機能、脂質代謝機能、足の状態や末梢神経障害の状態を確認するための検査です。
今週の最後に。。。®生理検査アティテュードに寄せて
私は、長年医療機関に関わりながら多くのことを学ぶことができました。そして多くの患者さんからたくさんのことを学ばせて戴いています。生理検査に長年携わり多くの透析患者さんの超音波検査も数え切れないほどの件数を行ってきました。透析に至る原因はさまざまですが、糖尿病からの透析移行となってしまった患者さんもやはり多くいらっしゃいます。そして超音波検査をしながらさまざまな会話もしています。その会話の中からことばにできないさまざまな感情を受けとめています。少しでも笑顔になれるようにそのことを考えながら検査をさせて戴きたいと思っています。いつもありがとうございます。
今日のまとめ
- 血糖コントロールは、境界型と言われたら、認知と意識改善は必須です
- 血糖コントロールはリスクを知って行う、低血糖への理解と予防を知る
- 自分の適性数値を確認して、食事療法と運動療法がともに必須
参考資料
・「糖尿病の基礎知識」横浜市立大学 内分泌・糖尿病内科 伊藤 譲医師
<Pure Medical attitude 過去のブログ>
『関連ブログ』
- 健康寿命延伸への運動習慣 §1 健康づくりの運動を知る 2017.8.21
- エネルギーと代謝 §1 身体の原動力 エネルギー発生栄養学 2017.8.28
- 身体がみえる臨床検査 §1 健診結果を読む① 身体の数値 2017.7.17
- 身体がみえる臨床検査 §6 糖尿病の合併症をみる検査 2017.8.2
- 健康寿命延伸への運動習慣 §1 健康づくりの運動を知る 2017.8.21
- 健康寿命延伸への運動習慣 §2 効率の良いワークアウト 2017.8.23
- 健康寿命延伸への運動習慣 §3 自分に合った運動を知る 2017.8.25
今週のテーマblog
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
「関連ブログ」
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 循環器を知る §3 循環器疾患の原因と発症予防 2017.12.8 動脈硬化
『最近のブログ』
「心の健康を学ぶ」 2018.2.12~2.16
- §1「臨床心理学」って何? 2018.2.12
- §2 心理療法で何ができるのか? 2018.2.14
- §3 心理臨床から理解する実践心理学NLP 2018.2.16
「自分と向き合う」 2018.2.5~2.9
- §1 自己理解の必要性 2018.2.5
- §2 さぁ~自己理解を深めよう 2018.2.7
- §3自己理解へのアプローチ 2018.2.9
「身近な疾患、がんを知る」2018.1.31~2018.2.2
・口腔ケア、オーラルフレイルが健康寿命を変える!? 2018.1.22
「かぜウイルスの自己免疫反応」
- §1 咳のメカニズム 2018.1.15
- §2 かぜとアレルギーの鼻水 2018.1.17
- §3 発熱の理由 2018.1.19
「医療・介護者の在り方」
- §1 医療者のストレスを考える 2018.1.8
- §2 医療者のモチベーションUPとは 2018.1.10
- §3 健康は、3つの習慣改善で 2018.1.12
「年末年始のメッセージ」
- 2018年 新年の目標設定のポイント&落とし穴!? 2018.1.3
- 2017年 ありがとうございました♪ 2017.12.31
- 「人は考える葦」心理学からの自分哲学! 今年最大の気づき 2017.12.25
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
今日も最後までありがとうございました。
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。