元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 先週は、試験対策のため、お休みさせて戴きました。さて、Blog準備もおぼつかない今週のため、過去のブログをバージョンUPさせて単発として、トピックス的に加筆してまとめていきたいと思います。そんな中、なかなか人には相談しにくい問題「尿もれ」を再執筆いたします。今回は対策までしっかりとまとめていきたいと思いますので、日常生活につながる情報として今週もぜひお付き合い戴けたらと思います。そして、今日のプラスαでは、尿失禁がもたらすさまざまな影響をまとめていきたいと思います。最後までぜひお付き合い戴けたらと思います。
1.「尿失禁」の4種類とその原因と対策へまとめ
1-1 女性に多い腹圧性尿失禁の原因と対策
1-2 神経因性膀胱に代表される、切迫性尿失禁
1-3 溢流性尿失禁は、薬剤の影響?その原因と対策
1-4 排尿障害は無いけれど、機能性尿失禁
今日のプラスα
2.尿失禁がもたらすさまざまな影響
生理検査アティテュード®からのメッセージ
・五感を加味した骨盤底筋へのイメトレ
1.「尿失禁」の種類とその対策へのポイント3つ
今年3月、以前のブログでもお伝えしていますが、尿失禁の定義として、
自分の意思とは関係なく尿が漏れてしまうこと
とされています。実際に、潜在的にこの問題を抱えて、密かに悩んでいる方も多いのではないかと思います。外出を控えるようになることや、過去の経験がトラウマ的に影響されている方も少なくないのではないでしょうか。高齢者がこの問題を抱えると、閉じこもりの原因となることもあります。
はじめに…尿もれ・尿失禁の種類のおさらい
- 腹圧性尿失禁
- 切迫性尿失禁
- 溢流性尿失禁
- 機能性尿失禁 排尿障害は無いと思われる尿失禁
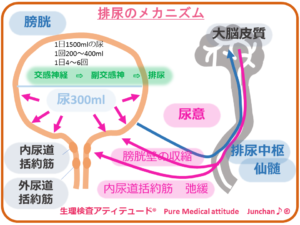
<排尿のメカニズム>
1-1 女性に多い腹圧性尿失禁の原因と対策
腹圧性尿失禁とは、腹部に腹圧がかかった時に尿が漏れてしまう状態をいいます。
【腹圧性尿失禁の症状とは】
グッと力を入れて重い荷物を持ち上げた瞬間、走ることや、ジャンプをした瞬間、さらに、咳やくしゃみをした時など腹部に一瞬の力が入った時に、尿が漏れてしまう症状を特徴とします。男性よりも多くの女性が悩まされているといわれています。高齢者、とくに70歳以上の女性で尿失禁を経験したことがある方の約6割がこの腹圧性尿失禁とされています。また、切迫性尿失禁を合わせ持つ混合型とされる方も多くいるとされています。
〔女性に多い腹圧性尿失禁その理由〕
男性がこのタイプの尿失禁となるのは、前立腺がんや前立腺肥大症の術後に生じる場合が多いとされています。女性と男性との尿道の長さと形状の違いも大きな理由とされます。
その1:尿道の長さの違いがまずあげられます。膀胱に一定量貯められた尿は、尿道を経て排泄されます。女性の尿道の長さが約4~5cmに比べて、男性は、20~25cmあり、この尿道を囲むように前立腺が位置しています。
その2:男性の尿道は膀胱からカーブして尿道口から排泄されることに対して、女性の尿道は、膀胱から直線的に尿道口に伸びているために、軽度の腹圧でも漏れやすいという理由もあります。
【女性に多いとされる腹圧性尿失禁の原因とは】
このタイプの尿失禁のおもな原因とされるのは、骨盤底筋群といわれる、尿道括約筋を含む骨盤底筋肉が緩むために起こります。加齢や出産後に多くがみられるようになるようです。その他、荷重労働や排便時のいきみや、喘息なども原因といわれています。ハンモックのような形状をした骨盤底筋が、何らかの原因により脆弱化することにより、膀胱を支えている筋力や尿道収縮させる力が弱まっている状態で、腹圧の上昇した際に尿もれが発生してしまうことになります。
◯腹圧性尿失禁の引き起こす要因
- 妊娠・出産
- 加齢
- 肥満
- 便秘
1.妊娠・出産の及ぼす影響とは?
女性が尿失禁をまねく理由としてまずあげられるのが、妊娠と出産です。
●妊娠による影響
妊娠中は、週数が進むにつれ、胎児の成長とともに子宮が形態が変容します。大きくなって、膀胱や尿道を圧迫や牽引などの影響を受けます。さらに妊娠後期には、成長した胎児の重さで、子宮頸部周囲の靭帯や肛門挙筋などの支持組織へ負荷をかけ、会陰全体は全体に下部に荷重されている状態となります。
●出産による影響
出産時、産道が大きく広がることで、骨盤も開くことになります。そのため出産により骨盤底筋の強さも減弱することになります。普通分娩を経験した女性と出産経験のない女性と、腹圧性尿失禁の発症リスクが3倍になるという報告もあります。出産後、骨盤底筋や膀胱と尿道の機能を支配している神経損傷や機能低下などのような後遺症などによる尿失禁も発生していることがあります。
2.加齢による影響
加齢により全身の筋肉量が低下することに伴い、骨盤底筋の筋力も当然低下していくことが考えられます。骨盤内臓器を支える筋力が低下することになるために膀胱や尿道も下垂することになりますので、尿失禁が発生してしまいます。更年期や閉経を過ぎることでエストロゲン:女性ホルモンも低下も影響する要因となります、¥。尿道や骨盤底筋の弾性力の低下も骨盤内臓器を支える力や尿道収縮させる機能も当然低下することになり腹圧がかかることに耐えられずに尿失禁を招くことになります。
3.肥満による影響
肥満による内蔵脂肪増加は、骨盤底筋の負荷になり、筋力の脆弱化の原因となります。内蔵脂肪が膀胱を圧迫する原因にもなり、尿の膀胱貯留の妨げの原因となります。
4.便秘による影響
便秘は、脂肪同様に腸に便がたまることにより膀胱を圧迫します。便の重さが骨盤底筋に負荷をかけ、骨盤底筋の脆弱化をさせる原因となります。膀胱への圧迫は、尿の貯留妨げの原因となります。さらに、便秘による固くなった便の排便時、息むことで骨盤底筋負担がかかることになります。
尿失禁が気になるようになると、わずかな尿意でトイレに行くようになります。そのことが要因となり、頻尿となることも少なくありません。
<骨盤臓器脱(性器脱)とは?>
膀胱脱、子宮脱、直腸脱を総称して骨盤臓器脱(性器脱)といい、ほとんどが同時に起こります。骨盤底には骨盤底筋群といわれる筋肉や靭帯があり、膀胱や子宮、直腸などが腹圧により骨盤外に出ないように支えています。加齢や出産などにより支える機能が障害されることにより位置が下に下がってしまうことをいいます。
【腹圧性尿失禁への効果的な対応とは?】
骨盤底筋の脆弱化によることが大きな原因となります。そのため、軽度から中等度の場合は、弱化した骨盤底筋を強化することで多くの場合、改善が期待できます。肛門挙筋、尿道括約筋、肛門括約筋の随意収縮訓練より骨盤底筋の強化を行います。
◯骨盤底筋強化および運動器の機能向上トレーニングの実際
イスに座った姿勢や仰臥位(仰向けに寝た姿勢)、立位など、自分で骨盤底筋をイメージしやすい姿勢で行うことが良いと思います。
〔膀胱底筋トレーニング方法〕
- 必ず、骨盤底筋をイメージしながら行います。5秒間、肛門や尿道、膣を収縮させる
- 次いでゆっくりゆるめます。
- この動作を毎日50~60回を目安に行います。
- 一度に行わなくても、朝・昼・晩・寝る前などにわけて行ってみてください。
6~8週間で効果が現れるとされています。地道に努力することがいちばん大切とされます。最初は5秒間、締めておくことが困難かもしれませんが、継続することが大切です。イメージをすること、持続的に行うことで徐々に効果が必ず現れます。筋肉は使わないとどんどん衰えていきます。出産経験がある女性は、出産回数も影響します。習慣化することが勧められ、継続しなければ効果は得られません。
実際に排尿しているときをイメージし、途中で排尿をグッと止めるというイメージも効果があります。実際に排尿時に行ってみることも効果があります。継続は力なりです。筋力トレーニングですから、持続的に行うことが大切で、症状が改善しても習慣的に続けることが望まれます。切迫性尿失禁の場合でも、漏れそうになったとき尿意を我慢するためには効果があります。
〔骨盤底筋訓練では効果が得られない場合〕
薬物療法やホルモン補充療法、TVT手術(下垂した尿道を引き上げる)などの適応となります
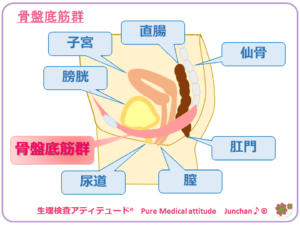
<骨盤底筋群 女性>
1-2 神経因性膀胱に代表される、切迫性尿失禁
切迫性尿失禁とは、急激な尿意(尿意切迫感)を感じ、その直後にトイレまで我慢できずに不隨意に尿がもれる状態をいいます。
【切迫性尿失禁の症状とは?主訴は、尿意切迫感】
「尿意切迫感」トイレが近く、駆け込むようになるために、外出時や乗り物に乗っている時に、強いストレスとなります。そのため外出を控えたり、水分補給を控えたりという問題行動に移行しやすくなります。この切迫性尿失禁は、強い尿意とともに、多量の尿もれとなることが多いため、高齢者のQOLに大きく関わる問題とされています。
腹圧性尿失禁の次に発症が多いとされるのが、切迫性尿失禁となります。高齢となるに従い切迫性尿失禁の症状を訴える人が増加し、70歳以上の男性の尿失禁の人の90%がこの切迫性尿失禁となります。女性の腹圧性尿失禁に対して、男性はこの切迫性尿失禁が多くなるとされています。
【切迫性尿失禁の原因】
◯中枢神経障害によるもの
脳血管障害、パーキンソン病、腰椎圧迫骨折などの脊髄損傷などを含む脳、脊髄疾患による中枢神経障害により、大脳からの排尿抑制指示が滞ることによる神経因性膀胱があげられます。不隨意に膀胱収縮が引き起こされることにより尿失禁が起こります。
◯その他の原因によるもの
膀胱炎、膀胱癌、前立腺肥大症、尿道炎など膀胱や尿道の疾患によって膀胱が過敏な状態となり、引き起こされる強い尿意のために膀胱が収縮してしまうことにより尿が漏れる状態です。加齢による膀胱機能低下も関係しているようですが、あきらかな原因がわからない場合も少なくありません。女性では膀胱瘤や子宮脱などの骨盤臓器脱が原因になるとされています。
〔過活動膀胱:尿意切迫感を中心とする症候群とは〕
「尿意切迫感」「切迫性尿失禁」「頻尿」この3つの症状を総称して過活動膀胱と呼ばれています。
・切迫性尿失禁の有無の関わらず、通常頻尿および夜間頻尿を伴う尿意切迫感で、感染やその他のあきらかな病的状態は除外するとされます。
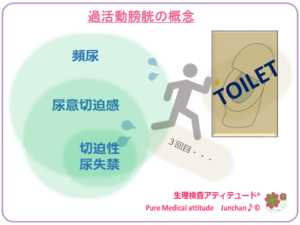
<過活動膀胱の概念>
【切迫性尿失禁への対応方法】
◯頻尿治療薬の投与
脳、脊髄疾患などに対して、頻尿治療の薬剤が有効とされ、膀胱を過敏にさせている原因に対する治療が効果的とされています。
◯膀胱訓練+骨盤底筋トレーニング
切迫性尿失禁の場合は、尿意を感じると「失敗するのでは…」その気持から早めに排尿することが習慣化されてしまい、少ない尿量で排尿繰り返すことになります。そのために、尿がためられないという状況に陥ることが少なくありません。頻回に排尿を繰り返すという悪循環を招いてしまうことになります。そのため、膀胱内の細菌を排除しきれずに、膀胱炎になりやすいということも引き起こすことになります。
上記の症状の改善に膀胱訓練が有効です。尿意を感じてトイレに行きたくなっても我慢する訓練です。我慢する時間を徐々に伸ばしていくことで適切な排尿間隔に戻して行く方法です。この我慢することができるようになるためには、腹圧性尿失禁のところでご紹介した骨盤底筋トレーニングを合わせて行うと効果的です。
〔膀胱訓練の方法〕
- 尿意は波のように、強まったり弱まったりするように感じられます。
- 尿意をできるだけ我慢するようにします。
- 何度目かの尿意で、落ちついた所で急がずに、我慢しながらトイレに行くようにします。
- 尿意を我慢することを繰り返すことで、膀胱に尿をためられる量が増えていきます。
- 初めは、5分くらいから、徐々に10分、15分と時間を延長していきます。
- 1回の尿量が300ml前後(200~400ml)くらいを目安として続けてみてください。
- 3時間の排尿間隔が取れるようになることが、自己コントロール出来ていることの目安になります。
食事以外の水分量を、1日1,000ml~1,500mlくらい摂取します。喉が乾く前に飲水することが大切となります。たっぷり飲んで、たっぷりスッキリ排泄することを心がけるように、排尿間隔を開けていくようにしていくことも必要です。
尿意を我慢するためには、骨盤底筋も鍛える必要があります。骨盤底筋トレーニングを同時に行うことをお勧めいたします。尿道と肛門をしめ、女性は膣、男性は尿道を締めたり、緩めたりを行います。
◯頻尿治療薬(抗コリン剤)使用に前に、通過障害の合併への対応
高齢者に多い前立腺肥大症や尿道狭窄などの通過障害がある場合が少なくなく、その場合は、頻尿治療剤の投与により溢流性尿失禁を招き悪化することもあるとされます。そのため、前立腺肥大症や尿道狭窄などの尿道の通過障害が同時に存在している場合には、まずこれらの治療を行なってから切迫性尿失禁の治療を行なう必要があるとされ、頻尿治療剤(抗コリン剤)を使用する時には排尿障害のないことを確認してからのほうが良いと考えられます。
前立腺肥大症や尿道狭窄などの尿道の通過障害の場合、疾患の症状が軽度の場合は、頻尿治療剤により症状が改善することもあるとされていますが、症状が強い場合は、悪化することも少なくないとされます。
【神経因性膀胱】
中枢および末梢神経障害による排尿障害の総称となり、神経系の先天性疾患または後天性疾患があげられます。もっとも多くみられるのが、外傷性脊髄損傷となり、そのほか脳血管障害、脳腫瘍、糖尿病性神経障害、多発性硬化症、パーキンソン病などがあげられます。骨盤内手術(子宮・直腸広汎摘出術)など)による末梢神経の損傷でもおこります。
自覚される症状としては、今までふつうに排尿出来ていたことが、自分の意思で排尿が出来なくなるという症状です。大脳、脳幹、脊髄、末梢神経の障害を受けた場所や障害の程度によりさまざまな症状となるようです。排尿困難による残尿とそれにともなう尿路感染症や尿路結石、膀胱尿管逆流などが長期間となると、腎機能低下をきたすこともあるとされます。
1-3 溢流性尿失禁は、薬剤の影響?その原因と対策
排尿したくてもできない状態であるにも関わらず、少しずつ漏れ出てしまうという状態が、溢流性尿失禁
【溢流性尿失禁の症状】
膀胱に尿が充満しているにもかかわらず、排尿を始めるまでに時間がかかり、尿が出しにくい、勢いがなく、トイレが近い、慢性的にだらだらとした尿もれの状態、残尿感があり、尿意がはっきりせず、力を入れないと排尿できない。尿が出にくいという排尿障害が伴います。
排尿障害の原因としてあげられる疾患に前立腺肥大症があげられますが、そのため、溢流性尿失禁は男性に多くみられるとされます。
【溢流性尿失禁の原因】
◯下部尿路の閉塞によるもの
下部尿路(尿道・膀胱)の閉塞および膀胱収縮力低下という排尿障害が主原因となります。排尿障害の原因として、前立腺肥大症、前立腺がん、尿道狭窄、子宮脱などの疾患などの下部尿路の閉塞により、膀胱の尿を排泄しきれずに尿失禁が発症することになります。
◯末梢神経障害によるもの
末梢神経障害としてあげられる、糖尿病、椎間板ヘルニア、骨盤内悪性腫瘍などがあげられます。膀胱の収縮力が低下すると、膀胱にたまった尿を排出することができずに膀胱からだらだらと溢れてくることで起こる尿失禁です
◯頻尿治療薬の副作用によるもの
切迫性尿失禁の治療薬として用いられる、頻尿治療薬、抗コリン剤や抗ヒスタミン剤などの薬剤副作用による膀胱収縮力の低下が原因となることもありますので注意が必要となります。
◯その他の原因
直腸がんや子宮がんなどの術後の影響により、膀胱周囲の神経機能が低下することによりみられます。男性の前立腺肥大症がもっとも多くみられる原因とされ、女性ではまれな尿失禁となりますが、膀胱内の大きな瘤が生じることや、内臓が骨盤よりも下に落ちてきてしまう骨盤臓器脱の方にみもみられるとされます。
【溢流性尿失禁の対応方法】
原因の根底に排尿障害があるために、その原因を取り除くことが対応として大切となります。放置すると膀胱に多量の尿が貯留してしまうことになりますので尿路感染症や、腎不全の原因となります。早めに医療機関への受診をすることが必須とされ、排尿障害の原因疾患を取り除くことが最優先とされます。
前立腺を弛緩させる薬剤や、膀胱収縮力を増強させる薬剤での治療も行われます。
1-4 排泄器官の原因は無いけれど、機能性尿失禁
膀胱機能などの排尿器の障害が無いのに尿失禁が起きるという状態です。介護者に多くの負担がかかるために悩ましい問題となります。
【機能性尿失禁の症状】
排尿機能は正常とされ、運動機能の低下や認知症などが原因でおこる尿失禁とされ、高齢により両方が合わさることもあります。歩行障害があり、トイレまでの移動に時間がかかり間に合わない、認知症により理解力低下、トイレで排尿できないなどのような場合がこの機能性尿失禁となります。また、意欲の低下により促さないとトイレに行くことができずに、尿失禁をきたすこともあるようです。リハビリや介護力、用具の活用、環境整備などの問題も生じてきます。
【日常生活動作(ADL)低下による機能性尿失禁】
高齢化社会のひとつの問題として、機能性尿失禁の問題をまとめておきます
- 動作が緩慢なため、トイレまで間に合わない
- 上手く排尿できないためにトイレがいつも汚れている
- 尿漏れが頻回で服が汚れる
- 転倒の危険があって怖い
- 尿漏れによる臭い
- 夜中の頻回の排尿、排便への対応、オムツ交換などが大変
などが主な課題となります。
【機能性失禁への対処方法】
1)リハビリテーションによる機能回復訓練、治療
痛みへの治療、筋力トレーニングの機能訓練など
2)トイレトレーニング
座位や立位へのサポート
3)介助方法の習得、工夫
専門家による正しい介助方法の習得
4)住環境の整備
段差を減らす、手すりをつける、トイレの改良などの住環境整備や工夫
5)福祉用具の活用
今は多くの介護用品が販売されています。適切な介護用品の選択と導入
6)社会資源の活用
地域での生活支援制度の利用
2.尿失禁がもたらすさまざまな影響
尿失禁で悩んでいる人は大変多いとされています。
【鑑別しにくい主要因】
尿失禁は、自分の意思に反して、尿をしようとしていないにもかかわらず、不意に尿がもれてしまう…恥ずかしいという感情が最優先され、尿失禁が疾患だと認識されていないように私は思います。尿失禁があっても、命にかかわる疾患ではありません。そのため、羞恥心が先立ち、気になりながらも人に相談することや、受診しようという行動に移すことができないのが現実問題なのではないでしょうか。
もう年だから仕方ない、そんな諦めの感情があることも否めないのではないでしょうか。誰にも相談できない、相談する人もいない。高齢者の場合、排尿機能の意外にさまざまな問題を併せ持つことが少なくありません。糖尿病、脳梗塞などの基礎疾患も排尿機能に関係することをお伝えしました。それ以外にもさまざまな要因が加味されることがあります。ADL認知機能の低下により尿失禁を起こすこともあります。さらに心因性などの問題が少しずつ影響している場合も多くみられ、主要因の判別が困難なこともあります。
【尿失禁がもたらす3つの影響とは】
身体的影響、心理的影響、社会的影響の3つがあげられます。この3つが相互に関係し、身体機能の低下や認知機能の低下を招き、要介護状態へのリスクとなります。
尿疾患を引き起こすことで、身体に大きな影響がもたらされます。尿失禁による悪臭、活動性など身体機能の低下は、心理的影響をもたらします。尿もれを周囲の人に知られることをつねに恐れ、不安を持ち続ける、誰にも相談できない、話せないという孤独感、羞恥心、自己嫌悪に陥り、人と合うことを避けるようになる。いつ尿意に襲われるかも知れない、トイレに行きたくなったらどうしよう、トイレの場所がわからない、乗り物に乗ったらトイレに行かれなくなる、そんな不安な感情は、自宅から出ることを恐れ、必要最低限の外出となり、社会との関わりを段々と断つようになり、閉じこもりがちになるという悪循環をもたらします。
閉じこもりは、身体機能の低下を招きます、社会的活動も控えるようになり、趣味の活動にでかけることも億劫になり、新たな交流関係の形成への抵抗感をもたらします。外出の減少は、社会との拒絶をもたらし、閉じこもりの原因となります。肘こもることで、活動力を低下させることとなり、心理面にも影響をもたらし、認知機能の低下を招きます。

<尿失禁の悪影響>
生理検査アティテュード®からのメッセージ・五感を加味した骨盤底筋へのイメトレ先週までの学びの中で、Pure Medical attitude流のイメトレを創造することそんなことを考えていました。 骨盤底筋トレーニングは、非常に地味な努力が求められます。骨盤底筋のみを筋力UPするのではなく、身体全体の筋力を鍛えることが骨盤底筋の筋力UPにも繋がります。 ◯骨盤底筋へのイメージ力今回この「尿失禁」介護予防運動の中でも学びました。尿もれ対策を再認識し、その中で実際に骨盤底筋トレーニングを行いました。イメージをしながら筋肉トレーニングを行うとあります。もっと、もっとイメージ力の仕方を工夫することにより、さらに効果を得ることにつなげることができるのではないか、そんなことを考えています。NLPを用いてこのイメージトレーニングを行うことで、脳への刺激も変わります。 右脳にもアクセスしやすくするために常に良いイメージをすることも大切となります。更に効果的なイメージを誘う言葉掛けの在り方をPure Medical attitudeでは、考えます。 脳にアクセスする言葉を駆使することで、右脳と左脳のバランスを取りながら、より柔軟なイメージを生み出す骨盤底筋イメトレを構築していきたいと思います。もっと脳科学を加味すること。私の楽しみがまたひとつ増えました。 |
今日のまとめ
- 腹圧性尿失禁は、女性に多く、妊娠出産が大きなリスク、骨盤底筋機能の低下が原因とされる
- 切迫性尿失禁は、中枢神経障害がそのおもな原因となっている
- 溢流性尿失禁は、末梢神経障害が原因とされ、薬物の副作用が原因となっていることもある
- 排尿器官の障害がなく、尿失禁が起きている、ADLの低下や、認知機能の低下も大きな要因
☆Healthパーソナルセッションブログ読者に特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
セッション料金5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、多くの臨床疾患の検査実績を持つ臨床検査技師であり、健康に関する知識を健康管理士、臨床心理学を学び、メンタルスキルNLPトレーナー、心と身体両面から個々に応じた健康アドバイスをいたします。最近運動に関する実践的な知識も学びました。健診結果をぜひご持参ください。そこにある実際のデーターを分析して、実践的な健康アドバイスをいたします。
健診結果の見方がよくわからない、ほんとうに大丈夫なの?異常値を何とか改善したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせてみなさまをサポートいたします。
お申込みは ⇨ Healthパーソナルセッション
《THINK YOUR LIFEのセミナー情報》
「実践できる健康講座」
『その怒りに潜む危険性』 ~理解して身体も心もスッキリと!~

実践できる健康講座『その頭痛、あきらめていませんか?』

そしてもうひとつ耳寄りなお知らせです!
HEALTH TALKING ワンコイン500円で参加出来る
〔大崎開催〕 7月・8月
〔海老名開催〕7月・8月
〔横浜開催〕 7月・8月
『気軽に健康トーク』の場がスタートいたしました!

HEALTH TALKING in Pure Medical attitude
当社Office での開催も決定いたしました!
〔横浜・鶴見〕7月7日(土)

<Pure Medical attitude のblog>
関連ブログ
- 尿と膀胱の気になるあれこれ §1 排尿のメカニズム 2018.3.26
- 尿と膀胱の気になるあれこれ §2 悩ましい排尿トラブル 2018.3.28
最近のブログ
『糖尿病と足の関係性』 2018.6.11~
- §1 糖尿病性神経障害とは? 2018.6.11
- §2 糖尿病神経障害と足切断 2018.6.13
- §3 足を切断から守るためのフットケア 2018.6.15
『尿潜血いつも陽性?!』 2018.6.4~2018.6.8
- §1 尿検査で潜血陽性と言われたけど… 2018.6.4
- §2 血尿が症状となる良性疾患 2018.6.6
- §3 血尿にみる尿路系のがん 2018.6.8
『夏本番前に熱中症を知る』 2018.5.28~6.1
- §1 熱中症への理解 2018.5.28
- §2 熱中症の対応と対策 日常に潜む危険性 2018.5.30
- §3 熱中症対策のための体温調節機能の理解 2018.6.1
『心不全を知る』 2018.5.21~5.25
- §1 心機能が低下する心不全とは? 2018.5.21
- §2 心不全をもたらす疾患を知る 2018.5.23
- §3 高齢者の多くに潜む慢性心不全 2018.5.25
『気になる健康情報』 2018.5.14~2018.5.18
- §1「心の病」労働災害認定とは 2018.5.14
- §2 がんとどう向き合うか? 2018.5.16
- §3 人生100年での向き合うべき課題 2018.5.18
『骨粗しょう症の話』 2018.5.7~5.11
- 骨代謝、骨量が減るとは?! 何か? 2018.5.7
- 骨粗鬆症の症状と原因を理解する 2018.5.9
- まだ若い今だからこそ気にして欲しい 2018.5.11
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
THINK YOUR LIFE -ミドルエイジとともに-side by side-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、6月25日(月)となります。HPイベントまたは、Facebookからお申し込みください






