元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪今週のテーマは、悩ましい問題「尿と膀胱」です。初回は、理論から理解するために、排尿のメカニズムをまとめました。今回はいよいよその悩ましい問題「すぐにトイレに行きたくなる!」「いつも頭からトイレが消えない!」そんな「排尿トラブル」を中心にまとめていきたいと思います。病院に行きたいけど、特に女性にはかなりハードルが高い泌尿器科です。必要なときには受診をお勧めします。その前にちょっと情報を集めるサイトとしてぜひご一読ください。そして今日のプラスαは、夜間の排尿トラブル「子どもの夜尿症」と「夜間頻尿」です。
1.女性も男性も排尿トラブルを理解する3ステップ
1-1 排尿の症状と排尿状態での分類
1-2 人に言えない困った尿漏れと排尿困難を知る
1-3 日常的に出来るさまざまなトレーニング
今日のプラスα
2.子どもの尿トラブル「夜尿症」
3.睡眠の質にも関係する夜間頻尿、そして前立腺肥大
1.女性も男性も排尿トラブルを理解する3ステップ
1-1 排尿の症状と排尿状態での分類
排尿障害とは、なんらかの原因の結果、排尿が困難となる状態をいいます。尿意の回数が多すぎる、または、少なすぎる状態、排尿開始困難(排尿しにくい状態)をいいます。
【排尿とは。。。?】
前回のブログで膀胱機能の説明をいたしました。蓄尿と排出の膀胱機能が正常に働くことが大切で、しっかりと尿をため、スムーズに排尿できる状態であることが大切です。また、その機能のバランスを保っているのが神経だということもお伝えしました。蓄尿機能と排泄機能が、バランス良く保たれ、自らの意識でコントロール出来る状態だということが必要です。
〔バランスの良い排尿状態:蓄尿期と排尿期のコントロール〕
バランスの良い排尿コントロールとは、1時間に約60mlの尿が持続的につくられていますが、300mlから400mlくらいの尿がたまると尿意として大脳が感じます。そして、尿意を生じてからも、ある程度の我慢ができる状態(蓄尿期)とされます。そして、自ら排尿を意識すればいつでも排尿することが出来る状態(排泄期)でき、排尿に対して特別な努力を要しないことです。
【排尿の症状】
尿量と回数で分けると
〔尿量に関する分類と症状〕
正常な場合は、1日 1500ml 前後
- 多尿:1日の尿量 3000ml以上
- 乏尿:1日の尿量 400ml/day未満
- 無尿:1日の尿量 100ml/day以下
〔多尿の原因〕
多尿の原因として、血糖コントロール不良の糖尿病、尿崩症、多飲、慢性腎不全の初期などがあげられます。
[尿崩症とは]
尿崩症は、もっとも多い原因となります。「中枢性尿崩症」と「腎性尿崩症」に分類されます。体内の水分バランスを保てなくなり、多尿となります。口渇を感じ好んで冷水を飲むことが多くなります。
- 中枢性尿崩症:抗利尿ホルモン(尿濃縮:脳下垂体の異常)の分泌されなくなり尿量が増加
- 腎性尿崩症 :腎尿細管の異常により、抗利尿ホルモンに反応しない
〔乏尿の原因〕
乏尿の原因は3ヶ所で分けて考えることができます。
- 腎前性乏尿:ろ過するべき血液が腎臓にまわってこない
- 腎性乏尿 :腎障害
- 腎後性乏尿:尿管、膀胱、尿道の何らかの閉塞などが原因となる場合
[腎前性乏尿の原因]
腎臓の以前に問題がある場合をいます。ろ過すべき血液が腎臓に回ってこないことが原因で、失血などで全身の血液量の低下、心機能異常、下痢、嘔吐、高度な発汗による体内の水分やミネラルの損失した脱水状態などが考えられます。まれに腎臓への血流を血栓阻止していることもあります。
[腎性乏尿の原因]
腎臓の機能により乏尿となっている状態。急性尿細管壊死がもっとも多く、他には急性糸球体腎炎、腎盂腎炎、ネフローゼ症候群、水腎症などあげられます。
[腎後性乏尿の原因]
腎臓~尿管~膀胱へ尿路系に、結石や腫瘍、炎症などにより閉塞されることが原因。消化管や骨盤内への悪性腫瘍など浸潤、リンパ節転移による圧迫も原因となることがあります。腎臓は、左右2つあるために、片側の閉塞で乏尿となることはまれだとされます。
〔無尿の原因〕
無尿は、乏尿が進んだ状態です。下記に説明する尿閉とは区別されます。乏尿や無尿が疑われたら、早めに泌尿器科の受診をしましょう。
【排尿状態の分類からみた症状】
正常な場合 1回300~400mlくらいの量を4~6回くらいで排尿している
〔頻尿〕
- 日中覚醒時に8回以上のものを頻尿、夜間頻尿は、夜間就眠中2回以上のとき
- 頻尿とは、「尿が近い」「尿の回数が多い」という症状となります
一般的に、日中(起床時~就寝)の回数が8回以上の場合を頻尿といいます。しかし、回数にも個人差がありさまざまです。おおくの資料を確認しましたが、一概に排尿回数では決められないようです。8回以下でも、自身で排尿回数が多いと感じる場合には頻尿といえるとされています。
[頻尿の原因]
頻尿の原因は様々あり、考えられる原因には、過活動膀胱、残尿(排尿後に尿が残る)、多尿、膀胱粘膜刺激となる膀胱炎などの尿路感染や炎症、腫瘍、神経因性膀胱、心因性(ストレス)に分類されます。尿路系の疾患がみられなくても、糖尿病などの内分泌疾患や多量の水分摂取、利尿剤などの薬剤使用時、なども尿量増加により、頻尿となることがあり、1回の排尿量が正常なのにも関わらず、何回もトイレに行くことになります。膀胱がんでもまれに膀胱刺激症状として頻尿がみられることがあるようです。
-
糖尿病、多飲・多尿による頻尿
糖尿病の症状として、多尿、多飲があります。血中の高血糖状態を解消しようと尿とともに排泄しようします。体内の水分が不足しますので、喉が乾く状態です。当然排尿回数も増加します。
-
薬剤点滴による頻尿
点滴で補液された場合トイレが近くなることを経験された方もいるのではないでしょうか。身体の水分が正常な状態ならば余分な水分が血液中に入るわけですからトイレが近くなり、とうぜん膀胱にためられる量は限られていますので、回数も増えます。
-
尿路感染による頻尿
膀胱炎や前立腺炎などの尿路感染症の場合は、膀胱の知覚神経が刺激されることで頻尿となります。尿とともに細菌を体外に排出することも身体からみれば自らを守る目的となると思います。
※過活動膀胱、神経因性膀胱はあとでまとめたいと思います。
〔尿失禁〕自分の意思に反して排尿してしまう状態が尿失禁となります
[尿失禁の原因]
原因としては、膀胱、尿道括約筋の障害があげられます。高齢者、多産婦に多く、真性尿失禁(尿路異常)、腹圧性尿失禁、溢流性尿失禁、切迫性尿失禁、反射性尿失禁などに分類されます。
〔尿閉〕膀胱に多量の尿がたまっているにも関わらず排尿できない
[尿閉の原因]
ほとんどが、高齢男性の前立腺肥大症にみられます
〔残尿感〕残尿あるなしにかかわらず、残っているように感じること。
[残尿感の原因]
膀胱炎、尿路感染が主な原因です
1-2 人に言えない困った尿漏れと排尿困難を知る
排尿障害で分類すると
- 尿漏れ、尿失禁:トイレが間に合わない
- 排尿困難 :尿を出しにくい
- 頻尿 :過活動膀胱の症状
となります。上記で上げた原因をもう少し詳細をまとめていきましょう。
【尿漏れ・尿失禁】
○蓄尿障害による尿漏れ・尿失禁:ためられずに漏れてしまう
- 腹圧性尿失禁
- 切迫性尿失禁
- 溢流性尿失禁
- 機能性尿失禁
〔1.腹圧性尿失禁〕
腹部に腹圧がかかった時に尿が漏れてしまう。
重い荷物を持ち上げた時、走る、ジャンプをした瞬間、咳やくしゃみをした時など腹部に力が入った瞬間に、尿が漏れてしまう症状、多くの女性が悩まされているといわれています。
[腹圧性尿失禁の原因]
骨盤底筋群といわれる、尿道括約筋を含む骨盤底筋肉が緩むために起こります。加齢や出産後に多くがみられるようになるようです。その他、荷重労働や排便時のいきみ、喘息なども原因といわれています。
〔2.切迫性尿失禁〕
急激な尿意(尿意切迫感)を感じ、我慢できずに漏れてしまう症状です。
トイレが近く、駆け込むようになるために、外出時や乗り物に乗っている時強いストレスとなります。
[切迫性尿失禁の原因]
原因がはっきりしないことが多く、意思に反して膀胱が収縮してしまい、尿意切迫感や切迫性尿失禁起こします。排尿コントロールは、脳からの指示で行われていますが、脳血管障害などが原因としてあきらかなこともあります。考えられる原因として、男性は、前立腺肥大症、女性では膀胱瘤や子宮脱などの骨盤臓器脱が原因になるとされています。
<骨盤臓器脱(性器脱)とは?>
膀胱脱、子宮脱、直腸脱を総称して骨盤臓器脱(性器脱)といい、ほとんどが同時に起こります。骨盤底には骨盤底筋群といわれる筋肉や靭帯があり、膀胱や子宮、直腸などが腹圧により骨盤外に出ないように支えています。加齢や出産などにより支える機能が障害されることにより位置が下に下がってしまうことをいいます。
〔3.溢流性尿失禁〕
排尿したくてもできない状態であるにも関わらず、少しずつ漏れ出てしまう。
前提として、尿が出にくいという排尿障害が必ずあります。排尿を始めるまでに時間がかかり、勢いがなく、ちょろちょろとしか尿が出せない。残尿感があり、トイレが近く、尿漏れがある。尿意がはっきりせず、力を入れないと排尿できない。
[溢流性尿失禁の原因]
排尿障害の原因としてあげられる疾患に前立腺肥大症があり、溢流性尿失禁は男性に多くみられます。その他、前項に上げた直腸癌や子宮癌の手術後などに膀胱周囲の神経の機能が低下してしまっている場合にもみられます。
排尿障害による残尿がみられるために、常に膀胱内に尿がたまり細菌感染することもあります。原因もはっきりさせるためにも早めの医療機関への受診をお勧めいたします。
〔4.機能性尿失禁〕
運動機能の低下や認知症などが原因でおこる尿失禁で、高齢により両方が合わさることもありますが、排尿機能は正常です。歩行障害があり、トイレまで行かれずに間に合わない、認知症により理解力低下、トイレで排尿できないなどのような場合です。転倒の危険や、尿失禁などの汚れが問題となります。リハビリや介護力、用具の活用、環境整備などの問題も生じてきます。
[日常生活動作ADL低下による機能性尿失禁]
高齢化社会のひとつの問題として、機能性尿失禁の問題をまとめておきます
- 動作が緩慢なため、トイレまで間に合わない
- 上手く排尿できないためにトイレがいつも汚れている
- 尿漏れが頻回で服が汚れる
- 転倒の危険があって怖い
- 尿漏れによる臭い
- 夜中の頻回の排尿、排便への対応、オムツ交換などが大変
などが主な課題となります。
[機能性失禁への対処方法]
1)リハビリテーションによる機能回復訓練、治療
痛みへの治療、筋力トレーニングの機能訓練など
2)トイレトレーニング
座位や立位へのサポート
3)介助方法の習得、工夫
専門家による正しい介助方法の習得
4)住環境の整備
段差を減らす、手すりをつける、トイレの改良などの住環境整備や工夫
5)福祉用具の活用
今は多くの介護用品が販売されています。適切な介護用品の選択と導入
6)社会資源の活用
地域での生活支援制度の利用
【神経障害による神経因性膀胱】
排尿のメカニズムの神経異常による神経因性膀胱もここでまとめておきたいと思います。神経因性膀胱は、何らかの神経障害が原因となり、前回のブログで取り上げた神経性(心因性)頻尿とは異なります。
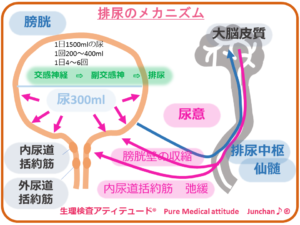
膀胱は、排尿のしくみ「蓄尿と排尿」という2つの相反する機能をバランス良く、神経支配により通常円滑におこなっています。この2つの働きは、膀胱を収縮させる筋肉や、尿道括約筋などが協調して機能することでコントロールされています。神経の中枢は、大脳皮質となり、神経刺激は、脳幹部から脊髄の中の仙髄を経て、末梢神経へ、膀胱や尿道の利尿筋群へとつながります。
膀胱に尿がたまるとその刺激が、大脳皮質に伝えられこれらの神経系へ作用し、利尿筋群へ伝わり排尿と導かれます。神経因性膀胱とは、この神経系の何らかの障害によりスムーズな排尿が障害された状態です。
※前回のイラストもご参照ください
<排尿のメカニズム>
〔神経因性膀胱の症状〕
自覚される症状としては、今までふつうに排尿出来ていたことが、自分の意思で排尿が出来なくなるという症状です。大脳、脳幹、脊髄、末梢神経の障害を受けた場所や障害の程度によりさまざまな症状となるようです。排尿困難による残尿、それにともなう尿路感染症や尿路結石、膀胱尿管逆流などが長期間となると、腎機能低下をきたすこともあるとされます。
〔神経因性膀胱の原因〕
中枢および末梢神経障害による排尿障害の総称となり、神経系の先天性疾患または後天性疾患があげられます。もっとも多くみられるのが、外傷性脊髄損傷となり、そのほか脳血管障害、脳腫瘍、糖尿病性神経障害、多発性硬化症、パーキンソン病などがあげられます。骨盤内手術(子宮・直腸広汎摘出術)など)による末梢神経の損傷でもおこります。
1-3 日常的に出来るさまざまなトレーニング
骨盤底筋トレーニングと膀胱訓練をまとめておきましょう
【腹圧性尿失禁に効果が期待できる骨盤底筋トレーニング】
骨盤底筋とは骨盤内臓器を支える筋肉ですが、尿道の開閉もこの筋肉を使います。腹圧性尿失禁には、骨盤底筋トレーニングが効果あり、筋肉を鍛えることで腹圧性尿失禁の改善がみられます。持続的の行うことが大切で、症状が改善しても続けることが望まれます。切迫性尿失禁の場合でも、漏れそうになったとき尿意を我慢するためには効果があります。
〔トレーニング方法〕
- 5秒間、肛門や尿道、膣だけを強くしめます。
- 次いでゆっくりゆるめます。
- 毎日20回、1日4回(朝、昼、夕、寝る前)行います。
最初は5秒間、しめておくことが困難かと思いまが、継続することが大切です。持続的に行うことで徐々に効果が現れます。筋肉は使わないと衰えていきます。出産経験がある女性は習慣化することが勧められ、継続しなければ効果は得られません。また、ヨガなどで筋肉を動かすことも効果があるようです。
【切迫性尿失禁や頻尿に効果的な膀胱訓練】
切迫性尿失禁は、頻尿をともなうことが多いとされています。頻尿の状態では、膀胱が小さくなっている可能性が大きく、膀胱を広げる訓練が効果的とされています。膀胱は伸縮する袋状のため早めにトイレに行く習慣としていると、膀胱の尿をためられる容量が少なくなってしまいます。ある程度がまんすることで膀胱が拡大され尿をためることが出来る容量を増やすことが出来ます。トイレが近いと思う方はぜひやってみることをお勧めいたします。
〔膀胱訓練の方法〕
- 尿意は波のように、強まったり弱まったりするように感じられます。
- 尿意をできるだけ我慢するようにします。
- 何度目かの尿意で、落ちついた所で急がずに、我慢しながらトイレに行くようにします。
- 尿意を我慢することを繰り返すことで、膀胱に尿をためられる量が増えていきます。
- 初めは、5分くらいから、徐々に10分、15分と時間を延長していきます。
- 1回の尿量が300ml前後(200~400ml)くらいを目安として続けてみてください。
- 3時間の排尿間隔が取れるようになることが、自己コントロール出来ていることの目安になります。
1日の水分摂取を1200ml~1600ml程度とり、排尿間隔を開けていくようにしていくことも必要です。
尿意を我慢するためには、骨盤底筋も鍛える必要があります。骨盤底筋トレーニングを同時に行うことをお勧めいたします。尿道と肛門をしめ、女性は膣、男性は尿道を締めたり、緩めたりを行います。
1-3 よく聞くけど過活動膀胱とは?
過活動膀胱とは、膀胱が過敏に反応して収縮してしまう「頻尿、夜間頻尿を伴う尿意切迫感」と定義されている症候群です。切迫性尿失禁の有無に関わらないとされています。
【過活動膀胱とは?】
「過活動膀胱」ということば、排尿に悩みを抱えると、よく聞きませんか?すぐにトイレに行きたくなる。トイレに駆け込んでもそれほど排泄されない。こんな悩み持つ方です。尿意切迫感(急激な尿意)があり頻尿をともなうようになると、常に『トイレ』が頭から離れない。生活の質「QOL」に関わる深刻な問題です。でも、なかなか人に相談できない切迫性尿失禁もともなうような疾患です。
【過活動膀胱の症状】
- 尿意切迫感 :急激な尿意が起こり、我慢できない
- 頻尿 :頻回な排尿、日中8回以上、夜間頻尿(夜中に何度も起きる)
- 切迫性尿失禁:トイレまで我慢できない
膀胱に十分に尿がたまっていないのにも関わらず、膀胱が収縮し排尿を促す、自分の意思に反する収縮です。急激な尿意「尿意切迫感」、日中の夜間も何度もトイレに行きたくなる「頻尿」、時に間に合わなくなり、尿漏れ「切迫性尿失禁」が起きてしまう。女性も男性も困った状況になります。日本では非常に多い疾患とされています。過活動膀胱は、尿意切迫感を有する症状のみで診断可能とされているようです。また、尿意切迫感とは、強い尿意があり我慢できるものは除外され、急激に起こる尿意に対して我慢することが困難な尿意とされるとのことです。
【過活動膀胱の原因】
過活動膀胱は突発的な場合が多いようですが、脳と膀胱の神経伝達の異常とされます。前回のブログでの「膀胱のメカニズム」のところでまとめた自律神経との関連です。膀胱が過敏に反応することで膀胱の筋肉が、意思に反して収縮し縮小してしまうことによりさほど尿がたまっていないにも関わらず強い尿意を感じることになります。
脳卒中、パーキンソン病などの脳や脊髄疾患のため、膀胱コントロールが効かなくなる、また加齢による老化現象や、あきらかな基礎疾患がない場合も少なくないようです。ストレスによる交感神経の緊張が、膀胱が異常収縮し、縮小、過活動膀胱を引き起こすこともあるとされます。自律神経などの神経の障害、骨盤底筋力の低下、生活習慣やメタボリック症候群による血管の老化も原因とされています。
慢性膀胱炎や前立腺炎、前立腺肥大症による排尿障害により膀胱が過敏となることも要因としてあげられています。
〔男性の場合〕
男性は前立腺肥大症の場合、排尿しにくいという状況が、膀胱に過度な負担をかけ、膀胱壁の血流障害を引き起こすことで筋肉の興奮を招くことにより過敏な反応を引き起こし、過活動膀胱つながるようです。
〔女性の場合〕
女性は、出産や加齢により、子宮、尿道、膀胱を支える骨盤底筋が傷つくことで、筋力が低下し、排尿機能が上手く機能しなくなることで過活動膀胱を発症することが多いようです。
<過活動膀胱>
2.子どもの尿トラブル「夜尿症」
夜尿症学会からの引用
『夜尿症は、夜間の尿産生メカニズムの異常や夜間の蓄尿メカニズムの異常、あるいは睡眠覚醒の異常等の様々な要因が複雑に関与した症候群とされている』
※引用サイト 日本夜尿症学会
【夜尿症の定義】
子どもの夜尿症は、「5歳を過ぎて1か月に1回以上の頻度で夜間睡眠中の尿失禁を認めるものが3か月以上つづくもの」と定義されています。夜寝ている間の尿量が膀胱に貯められる尿量より多いと、夜尿症につながります。
〔夜尿症の原因〕
夜尿症は、
- 覚醒障害を基礎とする。睡眠中膀胱が充満した状態でも尿意で目覚めることができない
- 膀胱の容量が小さい、少量の尿で膀胱が勝手に収縮してしまうなどの膀胱機能の未熟さ
- 夜間尿量が異常に多い(夜間多尿)
このような原因が重複して起こっていると考えられるようです。
- 膀胱型
- 夜間多尿型
- 混合型:膀胱型+夜間多尿型
この3タイプがそれぞれ1/3ずつみられます。
昼間の最大1回排尿量(ml)を計測して、体重(kg)で割った値が5ml/kg以下のとき、膀胱容量が少ない膀胱型の夜尿症を疑います。
〔尿漏れなどの他の症状〕
頻尿や尿漏れなど昼間の症状がある場合は、尿をためる機能への未熟である可能性が疑われます。尿意切迫感や尿漏れなどの症状は、過活動膀胱となります。
7歳児における夜尿症の有病率は、10%程度とされ、それ以降は自然に治るとされています。しかし、数%は成人に移行するとされています。夜尿症は親の責任ではありません。夜尿症を放置すると、子どもへの心理的作用も影響します。自尊心の低さを懸念させる報告もあるようで、小学校入学の学齢になっても夜尿症が治らない場合は、小児科や泌尿器科への受診が勧められます。
※関連サイト 泌尿器科学会
3.睡眠の質にも関係する夜間頻尿、そして前立腺肥大
よる何度もトイレに起きなければならない…なんとも悩ましい問題の人も少なくないのではないでしょうか。
【夜間頻尿とは?】
夜間睡眠中に尿意を覚え起きなければならない症状を夜間頻尿といます。国内でも多くの人がこの問題に悩みを抱えている人が少なくありません。加齢とともに頻度が高く、睡眠の問題が絡むために日中への支障も懸念される問題となります。
【夜間頻尿の原因】
夜間頻尿の原因として上げられるのが、尿量が多くなる夜間多尿、機能的膀胱容量の減少、睡眠障害などです。
〔夜間多尿〕
- 心臓、腎機能の加齢による機能低下
夜間多尿とは、夜尿がつくられる量が1日総尿量の1/3以上になり多くなることが原因です。加齢とともに、心臓や腎臓の機能が低下し夜間の尿量が増えてしまうためにより夜間多尿となります。高血圧、うっ血性心不全、腎機能障害などの全身性疾患、睡眠時無呼吸症候群なども原因となります。
- 加齢による抗利尿ホルモンの分泌量低下や機能低下、糖尿病などの内分泌疾患があげられます。
- 過剰な水分摂取
その他、高血圧、心臓疾患に対しての投薬の影響などのも場合も考えられます。
〔機能的膀胱容量の減少〕
1回の尿量が減るので頻尿となります。機能的膀胱容量の減少の原因としては、前立腺肥大症、神経因性膀胱、過活動膀胱、間質性膀胱炎などの疾患、脳卒中、パーキンソン病などの脳や脊髄の膀胱のコントロールが効かなくなる疾患、が原因となるとされています。膀胱の老化現象として起こり原因があきらかでないことも少なくないようです。
〔睡眠障害〕
睡眠障害による頻尿は、眠りが浅くすぐ目覚めてしまい、その度にトイレが気になる症状です。
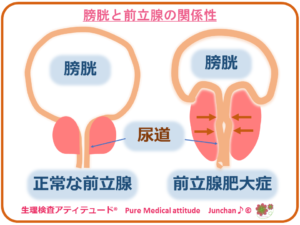
【男性排尿に関連する前立腺肥大症とは?】
前立腺は、男性にだけある生殖臓器です。
〔前立腺とは?〕
前立腺は、男性の尿道を取り巻くように膀胱出口に位置します。前立腺液を分泌する働きがあり精液の約1/3をしめています。精子の保護や栄養を与える働きをもちます。成人で重さは15~17g、大きさは3cm程度、外側を皮膜で包まれ、内側に前立腺液の分泌腺があります。前立腺の働きや機能には、解明されていない点が多いとされています。
〔尿道を取り囲む前立腺〕
尿道を取り囲んでいるという位置から、排尿にも大きく関わりを持っています。
前立腺肥大となると、尿がスッキリ排泄できない、頻尿などの排尿障害が多く見られるようになり
〔前立腺肥大症とは?〕
前立腺肥大症は、前立腺の肥大化により、尿道が圧迫されて、排尿障害を招く疾患とされて知られ、50歳頃から加齢とともに増加するとされています。
〔前立腺肥大の排尿障害の症状〕
- 頻尿(日中頻尿・夜間頻尿)
- 尿の出方が悪い、すぐに出せない、時間がかかる
- 残尿感
- 排尿に勢いがない
これらの症状により、上記の溢流性尿失禁、切迫性尿失禁などにつながります。
〔よく行われる検査〕
- 直腸診:大きさ、硬さ、表面の状態を肛門から前立腺を触診する
- 尿検査:尿路系臓器(腎臓、膀胱)疾患の有無をみる。腎機能、糖尿病有無、膀胱炎、がん
- 腹部超音波検査:前立腺の形状、サイズ、膀胱疾患の有無、残尿量確認など
- 血液検査:腎機能、前立腺がん(PSA測定)、前立腺肥大の程度
- 尿流量測定(ウロフローメトリー):尿の勢い、排出状況などをみる検査
<膀胱と前立腺の関係性:前立腺肥大症>
<生理検査アティテュード®からのメッセージ>
~前立腺や子宮・卵巣の超音波検査~
私が腹超音波検査を行うときは、必ず下腹部もエコーで確認しています。
【エコー室に来たら離さない!】
その理由は、「あの時みておけばよかった」この後悔をしたくないのがいちばんの理由です。半年前に、検査室に来室してもらっていたのに、あの時に見つけることが出来たらここまで進行することは無かったということを避けたいからです。偶然に重篤な所見を見つけることはすごくまれなことです。でも、可能性は限りなく低くても、可能な限り、見つけることが私たちの役割だと思い検査をさせて戴いています。腎臓に所見があればなおのこと、腎臓と膀胱はつながっています。そして、お腹の中に炎症があるようなときには、膀胱の周囲は腹水が溜まりやすい場所なのです。貧血がある時には、消化管に病気がないかとか、大きな子宮筋腫が貧血の原因のときもあります。そんなこんな、臓器はみんなひとりの身体の中で会話しながらシステムとして機能しています。関連しているということも理由です。
【天皇陛下の前立腺がんやためしてガッテンの影響も】
だから、必然的に男性の前立腺もかなりの件数をさせていただいているということです。女性ながら、スミマセンm(_ _)m けっこう際どいところまで下着を下げさせて戴き(^^;)、膀胱を介して、前立腺を超音波で観察しています。女性の場合も膀胱を介して、子宮と卵巣です。超音波用語では、「音響窓」といい、膀胱にしっかり尿をためて戴き、超音波ビームの透過率を上げて、前立腺や子宮、卵巣を描出しています。
かなり以前、ネット検索したら平成15年なのですね、天皇陛下が前立腺がんを患われたとき、エコーされる男性「前立腺みてください!」1日数人に必ずそう言われました(苦笑)大丈夫です。私たちの病院ではみんな観ています^^
前立腺エコーでは、大きさや形を観察します。大きさは、画面上で計測し、容積ボリュームとして報告書に記載いたします。大きくなると球状に近くなり膀胱内へ突出してきます。前立腺がんの好発部位もあり、内部も観察していきます。
ためしてガッテンで大動脈瘤の回だったか、「大動脈みてください!」これも、毎日数名。。。大丈夫です。私たちの検査室では、腹部エコーのときはみんな観ています。大動脈は、健診でも多くの施設で観るようになってきています。もし、観ていない検査技師いたら観てくださいね。お願いいたします。
尿がたまった状態で、プローブ(機械)で押されますから当然圧迫されます。ぐっと排尿我慢、苦しいですが、ゴメンナサイm(_ _)m
【病気の時、尿量・回数の管理は大切です】
入院された方は、「蓄尿」を体験された方も多いのではないでしょうか。排尿は、病棟のトイレを使用し、尿をすべて蓄尿瓶に入れることを支持された方もいるのではないでしょうか。そして、バイタルチェックのときに、体温、血圧測定とともに食事量や排尿回数、排便なども聞かれるのではないでしょうか。これらもきちんと記録されています。これらをバイタルチェックといいます。尿の回数が気になる方は、回数を記録してみるのも良いかもしれませんね。
※関連ブログ バイタルチェック(体温測定など)「健診結果を読む① 身体の数値」
今日のまとめ
- 過活動膀胱とは、膀胱の過剰な反応、骨盤底筋を鍛えることを継続的に行うこと
- 膀胱訓練、ためられる尿量を増やすことも効果あり
- 尿の気になる症状は、とにかく泌尿器科受診がお勧めです
いよいよスタートします!
THINK YOUR LIFE -ミドルエイジとともにsaid be said-
「実践できる健康講座」5月に初回講座決定しました!
今回のテーマの胃痛の理論をさらに詳しく説明いたします。さらに今ある、ストレス分析から、ストレスを手放す方法を実践して戴き、体験することができます。初回特典サービスもあります。

・関連サイト
<Pure Medical attitude のblog>
「今週のテーマ関連ブログ」
- 身体がみえる臨床検査 §1 健診結果を読む① 身体の数値 2017.7.17
今週のテーマblog 「尿と膀胱のきになるあれこれ」 2018.3.26 ~
- §1 排尿のメカニズム 2018.3.26
「最近のブログ」
「胃への気づかい」2018.3.19~
- §1 胃の働きと機能の理解 2018.3.19
- §2 胃潰瘍と胃の炎症性疾患 2018.3.21
- §3 治りやすい胃がんそのための早期発見 2018.3.23
「膵臓の声を聴く」2018.3.12~
- §1 膵臓の位置と役割 2018.3.12~
- §2 膵臓の炎症性疾患「膵炎」とは? 2018.3.14
- §3 発見が遅れる、膵がんとは? 2018.3.16
「CKDを知って欲しい」 2018.2.26~
- §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- §2 腎臓のはたらき、機能を知る 2018.2.28
- §3 CKDのステージ理解と対応その1 2018.3.2
- §4 CKDのステージと対応その2 2018.3.5
- §5 メタボへの対応でCKDから守る 2018.3.7
- §6 食事療法と運動のポイント 2018.3.9
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- §3 病識高めて合併症も予防しよう 2018.2.23
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
THINK YOUR LIFE -ミドルエイジとともにsaid be said-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。