元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今週も、先週に引き続き慢性腎臓病:CKDをまとめていきます。前回セクション3では、自覚症状がほとんど現れない、ステージG1、G2をお伝えしました。今日はその続き、逆行できない状態まで腎機能低下したステージG3以上、自覚症状が出てきてからの治療をまとめていきます。機能低下速度をできるかぎり緩やかにするため、生活習慣病への積極的な治療をおこなうことが必須です。ステージG4では、透析を見据えての準備にはいらなければならない段階となり、次のステージG5には、透析治療となります。今日のプラスαは、透析です。最後までぜひおつきあいください。
1.逆行できない腎機能低下の理解と対策へのキーワード3つ
1-1 CKDステージG3~G4 基本はやはり生活習慣病の改善
1-2 その他の症状「腎性貧血」と「血管石灰化」影響と対応
1-3 意識の改善、生活習慣の改善日常からの注意事項
今日のプラスα
2.CKDがこわいと言われるその理由
3.透析いろいろ ステージG4で必要な準備、ステージG5では必須
1.逆行できない腎機能低下の理解と対策へのキーワード3つ
CKDと密着した関係性にある、生活習慣病の「高血圧症、脂質異常症、糖尿病」への対応は必須です。
1-1 CKDステージG3~G4必須となるのはやはり生活習慣病
ステージG3、G4になるとさまざまな症状が出てきます。ステージ3αではGFR 45~59、3bで30~44、G4では30以下にまで低下しています。
腎機能、GFR 60を下回ったらしっかりと自分の身体と向き合うことが必然となります。ステージG4の、GFR 45未満では機能回復は望めずに、透析移行への準備段階となります。
【ステージG3、4の腎機能障害の症状】
むくみ、尿量の減少、高血圧、貧血などさまざまな症状が現れます。治療の目標は、現状をいかに維持するかということになります。つまり、透析移行期を出来得る限り先送りにする、透析治療導入時期をわずかでも遅らせることです。
体内に老廃物が堆積しやすくなります。尿毒症や脳血管疾患、心疾患などの合併症に注意しながらより厳格な食事療法、生活習慣の改善は必須、さらにこのレベルでは、薬物療法の対象となります。
〔腎機能不全から尿毒症〕
腎のろ過機能が低下しますので、体内には老廃物がたまり尿毒症を発症します。頭痛、食欲不振、嘔吐、不眠などの症状がみられ、そのまま放置すると死に至ります。そのため、尿毒症を改善するために透析治療が行われます。
ステージG3は、生活習慣病の治療、生活習慣の改善に加え、食事療法や投薬が必要となるレベルです。高血圧症、脂質異常症、糖尿病への対応を順番にまとめていきたいと思います。
【血圧への対応を知る】
前回、CKDステージG1への対応でトップにあげたのが高血圧です。高血圧は、脳血管疾患、心血管疾患の合併症を発症しやすく腎臓とも密接な関係性があります。
ステージG3まで腎機能低下が進むと高血圧への対応は、食事療法と薬物療法との併用となります。血圧のコントロールすることで、腎機能の低下速度を遅らせることができます。腎臓を守るためには必要不可欠となります。
〔日常的な血圧測定による管理、コントロール〕
自分の血圧を知るために、最低1日2回、朝晩の血圧測定が求められます。
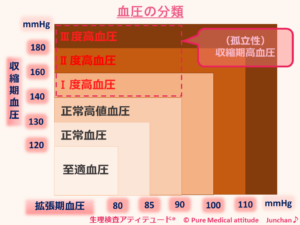
- 高血圧の治療目標: 血圧 130/80mmHg未満
- 1日の塩分摂取量: 6g未満
自宅で血圧測定をすることも必要となります。
マンシェット(加圧カフ)不要のものも売られています。ブレスレット状で、手首で手軽に血圧を測定し、スマートフォンなどでデータ管理することが出来るものもでてきています。
〔高血圧治療薬〕
高血圧治療の薬には、腎機能の低下を遅らせる働きを持つものがあります。
- 第1選択薬:腎臓からの血圧上昇指示を阻害する
- アンジオテンシン変換酵素阻害薬(ACEI)
- アンジオテンシン受容体拮抗薬(ARB)
- 第2選択薬(血管に作用):血管を拡張する
- カルシウム拮抗薬
- 第2選択薬(腎臓に作用):水分量を減らす
- 利尿薬
第1選択薬としてあげられる「レニン・アンジオテンシン(RA)系阻害薬」は、糸球体の血管に作用し、糸球体へのダメージを減少させ腎臓の保護作用を示すとされます。
それぞれ作用する臓器対象が異なりますので、医師や薬剤師の説明をよく確認して用いることが大切です。
〔本態性高血圧症と二次性高血圧症〕
高血圧の原因から本態性高血圧症と二次性高血圧症に分けられます。
- 本態性高血圧症:体質、遺伝、環境、加齢などにより発症、原因が不明瞭
- 二次性高血圧症:原因があきらかで治療で改善する
〔二次性高血圧症の原因とされる疾患〕
高血圧全体の約10~20%が二次性高血圧症といわれています。高血圧症の
-
腎実質性高血圧 (全高血圧の約2~5%)
- 腎疾患が原因となり、ホルモンバランスの崩壊による血圧が上昇
-
腎血管性高血圧 (全高血圧の約1%)
- 腎動脈の狭窄により、血圧を上昇させるホルモンが作られる
-
原発性アルドステロン症(全高血圧の約10%)
- 血圧上昇ホルモン アルドステロンの過剰生成
-
褐色細胞腫 (全高血圧の0.1~0.2%)
- 血圧上昇ホルモン カテコールアミンが過剰生成
-
クッシング症候群 (全高血圧の0.1%以下)
- 血圧上昇ホルモン コルチゾールが過剰生成
※前回のブログ、今日のプラスα「2.腎機能に用いられる検査⑤ 血圧を知る」も合わせてお読みください。
<血圧の分類>
【脂質異常症への薬物治療】
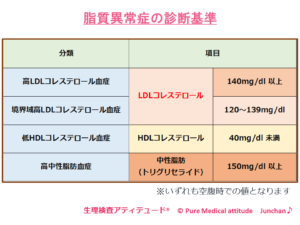
脂質異常症とは、血液中に脂質が過剰または不足している状態、バランスの崩れた状態をいいます。CKDでの対象となるものは、以前は、高脂血症と言われていた、LDLコレステロールや中性脂肪への対応です。
余分なLDLコレステロール(悪玉コレステロール)は、血管壁にたまり動脈硬化を引き起こす原因となります。血液中の脂質量を減少させ、プラーク形成を阻止し動脈硬化を予防することで、腎臓への負担を軽減させます。
- 脂質異常症の目標値:LDLコレステロール 120mg/dl未満(可能なら100mg/dl未満)
〔脂質異常症のおもな薬〕
- スタチン(第1選択薬)
- フィブラート
- レジン系
- 小腸コレステロールトランスポーター阻害薬 など
※関連ブログ 将来に影響する生活習慣病 §2 コレステロールを知る
<脂質異常症の診断基準>
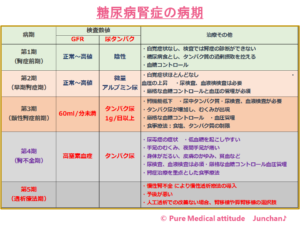
【糖尿病への対応】
糖尿病腎症の発症の危険性は、お伝えしましたが、糖尿病を積極的に治療することも必要です。
- 糖尿病治療 厳格な血糖コントロール:HbA1c 6.0%未満
糖尿病は、高血圧や脂質異常症の原因にもなるために、積極的な治療は必須です。
血糖、血圧、脂質コントロールを同時に行うことが大切となります。
〔血糖コントロールの薬〕
- 経口血糖降下薬
- インスリン
※関連ブログ「 知って欲しい糖尿病の基礎」「症状を自覚する前に知って欲しい合併症」「病識高めて合併症も予防しよう」
<糖尿病性腎症>
1-2 その他の症状「腎性貧血」と「血管石灰化」影響と対応
CKDの合併症にあげられる疾患として、腎性貧血や血管石灰化も見過ごすことができません。
【貧血の原因】
〔腎性貧血の原因エリスロポエチン〕
腎臓は、エリスロポエチンという造血に関与するホルモンを作っています。腎機能の低下は、エリスロポエチン産生量にも影響し、腎性貧血を発症します。自覚症状に乏しく、徐々に進行するために注意が必要となります。
〔鉄分の不足〕
鉄欠乏による鉄欠乏性貧血にも注意が必要です。腎不全となり透析治療を行っている場合には、鉄が失われやすいとされます。胃や腸管などの消化管からの出血を認めることもあり、鉄減少の原因となります。また、腎不全による炎症で上昇するタンパク質の影響で、鉄の吸収を抑えてしまうという背景も鉄減少の原因とされます。
〔赤血球寿命の短縮〕
赤血球寿命は通常120日とされていますが、透析治療を行っている場合、赤血球寿命が短縮される
赤血球の寿命は通常120日とされていますが、腎不全・透析を行っている場合には、尿毒素の影響で赤血球の寿命が短くなり貧血症状となりやすいとされます。
- 腎性貧血の基本的目標値:ヘモグロビン値 11~13g/dl
個人の症状に合わせて行うことが求められます。
〔貧血改善の薬〕
- 鉄剤の投与
- ESA(エリスロポエチン分泌刺激薬)
〔貧血改善の必要性〕
貧血は、全身の酸素量が欠乏するために、疲労感、動悸、息切れなどの症状が現れ、日常生活への影響も考えられます。貧血改善によりこれらの症状が改善され、心血管疾患へのリスクも軽減されます。
ヘモグロビン量が1g/dl減少する毎に、心肥大に対して増えるリスクが報告されています。左室肥大を発症し、さらに1g/dlの減少する毎に、心不全に再発を繰り返し、最終的に死に至るとの内容です。
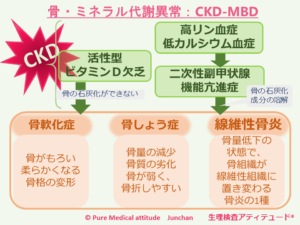
【骨・ミネラル代謝異常、血管石灰化への対応】
CKDに伴う骨ミネラル代謝異常(CKD-mineral and bone disorder:CKD-MBD)
〔カルシウム代謝〕
骨・ミネラル代謝による血管の骨化もお伝えしましたが、腎臓の働きの中に、ビタミンDの活性化もあります。活性型ビタミンDは、腸からのカルシウム吸収を増加させます。
〔副甲状腺ホルモンの過剰産生〕
副甲状腺機能ホルモンは、骨から血中へカルシウムを排出させます。腎機能低下は、尿中へのリンの排泄機能も低下するため、血液中のリン濃度が上昇します。CKDの病態では、このような、カルシウム、リンの血中濃度の調節のために、副甲状腺ホルモン(PTH)の量が増加しますこの状態を二次性副甲状腺機能亢進症といいます。
このように、腎機能低下によりミネラル代謝のバランスが崩れると、骨のカルシウム量が減少してしまい骨はもろくなります。一方血管の内膜ではカルシウムの沈着により石灰化が進行し、血管の石灰化(骨化)が促進されてしまい、心血管疾患発症のリスクが上昇します。脳血管障害、心筋梗塞などのリスクは、上昇します。
〔骨・ミネラル代謝異常への改善薬〕
- 活性型ビタミンD
食事からの摂取にも意識的におこなうことが大切です。
<骨・ミネラル代謝異常:CKD-MBD>
【副甲状腺:超音波検査士ひとくちメモ】
副甲状腺機能亢進症の診断として、ホルモン検査も行われますが、頸部エコーで副甲状腺の腫大を確認する検査もよく行われます。甲状腺の背面に上下左右に通常4腺ある臓器です。正常のサイズは、数ミリ程度で、超音波で描出される状態になると腫大していると考えます。また異所性(通常とはややことなる場所)に描出されることもよくあります。
超音波検査では、位置や大きさ、血流状態、腫瘤などの有無を観察します。
1-3 意識の改善、生活習慣の改善日常からの注意事項
ここまで、4日間にわたりさまざまなことをまとめてきましたが、私は医師ではありません。自分自身も知識を得ながら学び、新しい情報を得ながら専門的に、でも、少しでもわかりやすくということを目標としてお伝えしています。いちばんお伝えしたいのは、自分で意識的に認知して、行動して欲しいということでし。病識を知り、理解し、自分自身の実際な行動に反映して欲しいと願うからです。
【日常生活の意識的な改善は必須】
腎機能を維持のために日常的に出来ることをまとめていきます。
- 規則的な生活を行うこと、過労を避ける、
- 腎機能低下は、免疫力が低下しがちです。感染症への注意が必要です
- 水分調節に配慮する。過度な摂取を避け、適度の水分摂取を行う
- 喫煙は、腎機能低下を加速させます。禁煙と体重管理は絶対です
- 体重管理のための適度な運動
BMI=体重(Kg)÷身長(cm)÷身長(cm) 標準:BMI=22
【食事療法のすすめ】
慢性腎臓病の機能低下を阻止するためには、食事療法も大切となります。バランスのよい食事を心がけることは必須となります。その中でも塩分は必須です。
〔塩分制限〕1日の摂取食塩量6g未満 ※日本高血圧学会の減塩目標値
CKDの罹患者は、舌の感覚麻痺により塩分に対して感覚が鈍いという報告があります。しかしながら、1週間の教育入院での栄養指導で味覚も改善します。だからこそきちんとした栄養指導が大切となります。
〔減塩のために大切なこと〕
- 塩分濃度の高い食品に注意する
- 漬け物、干物、だし汁などの摂取制限、インスタント食品の制限など
- 味付け、調理法の工夫
- 酸味、香辛料などをうまく利用する
〔タンパク質制限〕
低タンパク食:体重1kg当たり0.8g以下
GFR 60以下でタンパク質制限を開始することが望まれます。
タンパク質の過剰摂取は、老廃物が増加しますので、腎臓へ負担が増します。しかし、逆に少なすぎても体内のタンパク質を分解してしまいますのでバランスに注意が必要です。3食バランスよく食べることが大切となります。
〔全体のエネルギーを考える〕
食事で摂取するエネルギーが不足すると、筋肉などのタンパク質が消費されてしまいます。タンパク質の分解によるエネルギーの補給の際にタンパク質代謝産物となる窒素化合物(老廃物)の増加となります。そのため必要なエネルギーの摂取は不可欠となります。
食事療法は、残り2回で、さらに詳しくまとめていきたいと思います
2.CKDがこわいと言われるその理由
日本の透析者数は、年々増加をたどり、2016年現在32万人を超えていると言われています。
この数字をどう受けとめていますか?
【元には戻れない腎機能】
もし、透析治療をされている方、ご家族の方、関係される方にお読み戴き、ご気分悪くされることがありましたら心からお詫び致します。
CKDがこわいといわれる理由は、生活の質QOLが著しく低下してしまうと考えられるからだと思います。
透析治療は、生きるためには必要不可欠な制約です。多くの制限を強いられる、強制的にしなければならない状況になることが必然だからです。制限されなければ、人生の終焉、人間としての機能を失います。努力することで進行を遅らすこと、症状がない状態で戻れるならば戻って欲しいと願うからです。
【ジワジワと進行するCKD】
腎臓の機能が低下してしまうと、腎不全となり透析に移行しなければならなくなります。
慢性腎臓病CKDは、長い時間をかけてジワジワと機能が衰えてきます。急性腎不全は、治療により腎機能の回復が望めますが、慢性腎臓病から慢性腎不全を発症すると、腎機能がもとの状態に回復することは期待できません。腎機能の低下が著しく最悪の状態、すなわち腎不全に至ると人工透析や腎移植が必要となります。血液から老廃物を取り除かなければ尿毒症を発症してしまいます。そのままでは、全身の臓器は機能不全に陥ります。
【腎臓だけではありません】
CKDの初期とされる段階は、自覚症状がないことを何度もお伝えしました。健診で指摘さたときに自覚し、対応して欲しいのです。高血圧症、脂質異常症、糖尿病への対応も同様です。すべての疾患がつながっています。この全てに対して自分の身体と対話をしてほしいのです。
【CKDが引き寄せる多くの疾患】
腎機能の低下が、死亡リスク、心血管疾患、脳血管疾患のリスクを上昇させるという報告があります。
この発症リスクは、腎機能の低下の原因となる原疾患に影響します。原疾患が「糖尿病」で最も高く、ついで「高血圧症」となります。糖尿病、高血圧症ともに血管に対するダメージが影響すると考えられます。

<慢性腎臓病と連鎖する合併症>
【漢方医学でも最後は腎の衰え】
生理検査アティテュード®からのメッセージ
以前のブログ(未病改善と漢方の力 §3「漢方とアンチエイジング」)でお伝えしたことがあります。中国最古の医学書「黄帝内経:こうていだいけい」には、人の生命力と腎気との関係性が明記されています。人の一生が表されていて90代には「腎気が減少する」いわゆる腎虚の状態とされています。つまり「腎の衰え」が人の生命を左右しているということを伝えています。
身近な体験として実際に感じたこと、それは、人間の生命の終わりは腎臓が左右していること、人が最後を迎えるときとは、尿がだんだん作れなくなること。尿が作られなくなったとき、それは人生の終焉、終わりを告げている。
腎臓の大切さを身にしみて感じる。大切なものだから、左右に一対となって存在しているのかもしれませんね。
〔老化とは?〕
『老化とは、死にやすくなること』(byゴンベルツ)
年をとった個体が老化し、死ぬことには意味があると考えられています。死は宿命であり、誰でも必ず死にます。人はなぜ死ぬようにできているのだろうか。
昨年は、いくつかの場所で「死生学」を学びました。死に方ではなく、どのように生き、死を迎えるのかというように受けとめ、考えたほうがよいかもしれません。つまりは、生き方を学び、考えることが大切だということです。生き方を考えられるようになれば、生活習慣を改善することの大切さも理解できるのではないでしょうか。そのことを医療者自身も考え、患者さんと同一目線で会話をしてほしいと私は思っています。そのためには自分自身もきちんと現状を受けとめて、考えることが求められると思います。
3. 透析治療の対応ステージG5 ステージG4での必要な準備
初回のブログで、腎臓で作られる原尿は、「1日約150L」とお伝えしました。バスタブ1杯の量が1日、腎臓でろ過され再吸収されている、その仕事を腎臓に変わり何らかの方法で浄化して、水分調節しなければならないのです。その方法、透析治療についてまとめていきたいと思います。
【透析治療とは?】
腎機能を失い、腎不全になると、血液中に表毒素が増加して尿毒症を引き起こします。尿毒症
透析(dialysis)とは、残念ながら機能を失ってしまった腎臓の代行をする治療です。血液透析(Hemodialysis:HD)と腹膜透析(Peritoneal Dialysis:PD)とがありそれぞれメリット・デメリットがあります。
- 血液透析(HD):体外循環により透析装置(ダイアライザー)で浄化する
- 腹膜透析(PD):自分の腹膜を利用して血液を浄化します
〔血液透析HD〕
血液透析では、血液を体外に出し、人工腎臓:ダイアライザー(透析器)を通して血液中の老廃物の除去、水分調節を行い再び体内に戻します。
[血液透析の準備:内シャントの形成]
血液を体外循環させるために、腕に動脈と静脈をつなぎ合わせることが必要です。動脈・静脈をつないだものを内シャントと言いますが、皮下にこの内シャント作る手術が必要となります。
[血液透析の実際]
- 通院 :週2~3回
- 透析時間:4〜5時間程度 人によって異なります
〔腹膜透析:PD〕
腹膜透析は、自分の腹膜を使って身体の中で血液を浄化します。腹部の中に透析液を一定時間入れておき、腹膜を介して血液中の余分な老廃物や水分うぃ透析液側に移行させ、余分な透析液を大概に排出して血液をきれいにします。
自動腹膜透析(APD:automated peritoneal dialysis)と連続携行式腹膜透析(CAPD:continuous ambulatory peritoneal dialysis)とがあります
[腹膜透析の特徴]
- 腎臓の機能に近い透析方法です
- 通常月に1~2回程度の通院回数
- 職場、学校など自分自身や家族が透析液の交換を行うため、通常のライフスタイルに合わせられる
- 腹膜透析導入準備に、透析液を注入するカテーテルを腹部に埋め込む手術が必要
- カテーテル部分の感染症などの自己管理(1日1回以上の確認、消毒や洗浄などのケア)が必要
[腹膜透析の実際]
- 自動腹膜透析:APD
就寝前に機械をセットし、就寝中に透析液の交換を自動的に行います。通院は月に1~2回、日中の時間帯を自由過ごすことができます。
- 連続携行式腹膜透析:CAPD
自分自身または家族により1日3~5回透析液の交換を行ないます。1回30分くらいの交換時間が必要となります。自分の生活リズムに合わせて、朝、昼、夜、就寝前など自分や家族の都合に合わせての透析液の交換が必要となります。
【準備段階での自分にあった方法選択が必要】
透析治療の開始は、簡単ではありません、簡単に上記にまとめたように、事前のさまざなな準備が必要となります。
それぞれ透析方法には特徴があります。もし透析治療を選択しなければならなくなった場合、症状やライフスタイルに合わせて、医師や家族、そのほか関係する周囲の人たちと話あい、決めることが大切です。
腎臓の機能をよく理解すること、そして改めて自分自身の腎臓を大切にして感謝したいと思います。
【透析移行となった腎疾患】
透析導入となった腎臓の原疾患を順番にあげておきます。
- 糖尿病性腎症
- 慢性糸球体腎炎
- 腎硬化症
- 多発性のう胞腎
- 急速進行性糸球体腎炎
- 慢性腎盂腎炎
- SLE腎症
- 不明
トップの糖尿病性腎症は、43.5%(2014年)です。
次回§5、6では、CKDから守る方法、生活習慣、食事、運動などをまとめていきます。
今日のまとめ
- 腎機能低下を指摘されたら、高血圧症、脂質異常症、糖尿病ともに厳重コントロールは必須
- 腎性貧血も鉄欠乏性貧血も同時進行、骨・ミネラル代謝異常にも注意が必要
- 自分のこととして受けとめて、規則正しく、食事、運動、禁煙は必須
- 参考資料:CKDセミナー資料 大阪大学大学院学系研究科 腎臓内科学 猪坂 善隆教授
- 引用サイト 日本生活習慣病予防協会
<Pure Medical attitude のblog>
「関連ブログ」
- 健康寿命につながる栄養素 §5 身体の5%でもすごいミネラル 2017.9.13
- 夏の健康生活 §1 身体に大切な水の代謝のおはなし
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 循環器を知る §3 循環器疾患の原因と発症予防 2017.12.8 動脈硬化
- 健康を考える §2 よく聞くけど生活習慣病とは 2017.5.31
- 循環器を知る §1 心機能を正しく知って身体をいたわる(血液循環)2017.12.4
- 高齢者が抱える問題 §2 骨粗しょう症が引き起こす問題
今週のテーマblog
「CKDを知って欲しい」 2018.2.26~
- §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- §2 腎臓のはたらき、機能を知る 2018.2.28
- §3 CKDのステージ理解と対応その1 2018.3.2
『最近のブログ』
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- §3 病識高めて合併症も予防しよう 2018.2.23
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。






