元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪今週、来週の2週にわけて「CKD:慢性腎臓病」をお伝えしています。初回の「腎臓の構造」、2回目は「腎臓のはたらき」そして、3回目の今日は、慢性腎臓病のステージごとにまとめていきたいと思います。初回で簡単にCKDのステージ分類はお伝えしましたが、今日はステージごとに注意するためのポイントを中心にお伝えしたいと思います。さらに、「今日のプラスα」は、血圧のお話と腹部超音波検査を腎臓中心にまとめていきたいと思います。今日も是非最後までお読み戴けたらと思います。
1.CKDと生活習慣病との関係理解のための3ステップ
1-1 GFR(腎機能)が低下するとどうなるの?
1-2 生活習慣病の改善の必要性、その理由
1-3 CKDステージG1、G2 生活習慣病への対応
今日のプラスα
2.腎機能に用いられる検査⑤ 血圧を知る
3.腎機能に用いられる検査⑥ 超音波検査(腎血管の検査 腎血流量)
1. CKDと生活習慣病との関係理解のための3ステップ
慢性腎臓病は、「新たな国民病」とも言われていますその理由は、患者数です。
1-1 GFR(腎機能)が低下するとどうなるの?
厚生労働省の平成26年の患者調査の概況からCKDの患者数は、29万6,000人(男性18万5,000人、女性11万人)だそうです。(引用サイト 日本生活習慣病予防協会)
【腎機能障害がおよぼす状況】
前回腎臓のはたらきをまとめていきましたが、具体的に腎機能障害がもたらす身体への負担をまとめていきましょう。
前回まとめたおもな腎臓のはたらきは、
- ろ過機能により体内の水分量を一定に保つ
- 老廃物の排泄
- 酸を排泄し、体液を弱アルカリ性で保つ
- ミネラルの調節
- 血圧の調節
- 造血ホルモン:エリスロポエチン産生
- ビタミンD活性化
などでした。
【腎機能障害の影響】
〔①ろ過機能、排泄機能障害で過剰になる〕
- 塩分(ミネラル)、水分
- 尿毒素 排泄障害
- カリウムの増加
- リンの増加
〔②内分泌臓器への影響で不足する〕
- 貧血
- カルシウムの不足
【①腎機能で過剰になることの影響】
排泄障害で過剰になるものの影響まとめていきたいと思います。
〔Na:塩分・水分の過剰〕
塩分や水分が体内に過剰になることの影響でいちばん懸念されるのが血圧です。
人の体内のナトリウム濃度は0.8%が基準です。身体は、塩分濃度を一定に保とうするため、細胞は、浸透圧を保つために水分で一定にしようとする機能があります。そのため塩分がうまく排泄されずにナトリウムが高濃度になると体内に水分を蓄えていきます。水分が過剰になると、血液量が増加し血管にかかる圧は上昇します。
〔尿毒素の蓄積〕
体内に尿毒素が蓄積していきます。尿毒素とは、通常、糸球体でろ過され尿中に排泄される尿素などの血液中の廃棄物の総称です。この尿毒素が体内に蓄積して、末期には尿毒症を発症します。
初期段階では、皮膚のかゆみやだるさとして感じるようです。尿毒症になると、倦怠感、食思不振、意識消失に陥ります。
体内に摂取されたタンパク質は、分解され不要な物質は窒素化合物として体外に排泄されます。タンパク質の過剰摂取は、糸球体へ過剰な負荷となります。
〔K:カリウムの蓄積〕
高カリウム血症は、心筋に重大な影響をあたえ、不整脈を引き起こし、心停止も招きかねない重篤な状態となることもあります。果物や野菜など過剰に含まれる食品には注意が必要です。前回お伝えしたように、心電図検査で典型的なテント状T派としてみられることがありますが、かなりの高値での波形です。
〔P:リンの蓄積〕
リンの過剰摂取は、骨の形成に関わり骨量、骨密度の低下につながります。また、腎不全、腎結石とも関係しています。
リンは、体内でカルシウムと結合し、リン酸カルシウムとして骨や歯を形成するため、りんとカルシウムのバランスが重要となります。リンは、ハムやソーセージなど多くの加工食品や清涼飲料水に多く含まれる食品添加物には、リンが多く含まれます。大量の摂取は、腎臓結石の要因のひとつとなります。
また、副甲状腺ホルモンの働きとして、腎臓でのリンの吸収を抑制する働きがあります。リンの長期間の過剰摂取により副甲状腺ホルモンの分泌が過剰となり腎不全が引き起こされることもあります。
〔CKDの場合は、リンにも注意が必要です!〕
塩類ばかりに注意がいきそうですが、リンの異常にも注意が必要です。健康な腎臓ならば、摂取した分は、同量のリンが、腎臓を介して尿から排泄させるため体内に過剰にリンが堆積されることはありませんが、腎機能が低下すると吸収されたリンを尿中に排泄することが出来ずにたまっていき高リン血症となります。腎機能の低下が見られるときは、加工食品などには注意が必要です。
また、正常範囲でもリン値が高めで推移すると将来的に、冠動脈(心臓の栄養血管)の石灰化のリスクが高くなるといわれています。冠動脈の石灰化は、心疾患に繫がりますのでやはり過剰な摂取は控えたほうがよいようです。
〔CKDに伴う骨ミネラル・代謝異常:CKD-MBD〕
CKDは、さまざまな骨ミネラルの代謝異常を引き起こします。
ミネラルの代謝異常は、血中リンの排泄低下により、血中濃度が上昇します。その結果、低カルシウム血症となり、二次性副甲状腺機能亢進症を引き起こし、骨への石灰化成分が溶け出し線維性骨炎や骨粗しょう症の原因となります。また腎機能低下は、活性型ビタミンD欠乏症を招き、骨軟化症の原因となります。
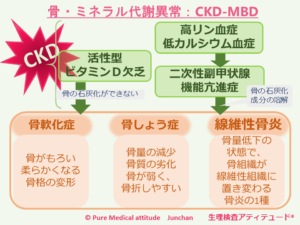
<骨・ミネラル代謝異常:CKD-MBD>
〔CKD-MBDと血管石灰化〕
CKDにともなう骨ミネラル代謝異常は、血管の石灰化を引き起こします。著明な中膜(血管壁の真ん中の部分)の部分にカルシウムの沈着が起こり、石灰化が鉛管状に見られます。
過去のブログ:: 身体の5%でもすごいミネラル ※リンを多く含む食品
【②腎機能で不足することの影響】
おもに内分泌の異常で気をつけたいことは、腎性貧血と骨粗しょう症に関連するカルシウム不足です。
貧血は、臓器に酸素を運ぶ大切な役割を持つ血液の異常です。また、骨粗しょう症は、将来寝たきりとなる健康寿命に関係してきます。
〔エリスロポエチンの不足が招く腎性貧血〕
腎機能の低下は、赤血球産生に関与するエリスロポエチンの低下となるために、貧血の原因となります。貧血は、身体の酸素の欠乏状態を引き起こし、心臓へも負荷がかかり心不全を招くこともあります。心不全は、CKDの原因にもあげられています。CKDの合併症検査に心機能評価として心臓超音波が行われるのはその理由からです。
〔骨の形成には必須のカルシウム〕
カルシウムの低下は、上記の骨とミネラル代謝異常:CKD-MBDのところでお伝えしたように、リンの上昇とカルシウムの低下とで、骨の代謝異常を招き、二次性副甲状腺機能亢進症から線維化骨炎を引き起こします。
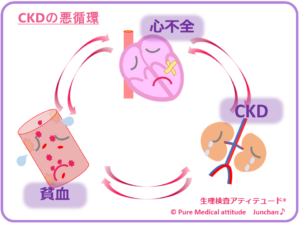
<CKDの悪循環>
※関連ブログ:高齢者が抱える問題 §2 骨粗しょう症が引き起こす問題
【感謝したい、透析患者さんの頸動脈エコー】
生理検査アティテュード®からのメッセージ
今ではほぼルーチン化された検査の1つとして挙げられるのが「頸動脈超音波検査」です。私が頸動脈エコーに関わり始めたのは比較的早い時期でした。1998年には、「高血圧症における頸動脈超音波検査の有用性」という演題で学会報告していますので、そこから計算しても、実に20年以上頸動脈エコーを行っている事になります。
私が勤務していた横浜の総合病院でも多くの透析患者さんの人工透析を行っていました。20年以上超音波検査に関わる中で、必然的に多くの透析患者さんの頸動脈超音波検査にも担当させて戴く機会がありました。
具体的に数値化し、統計化したデータはありませんが、やはりかなりの頻度で頸動脈の石灰化が著明の見られるのが一般的な所見です。血管の石灰化と蛇行が著明に見られます。今日のプラスαで補足説明いたしますが、ドプラーを用いて、血管の流速を確認します。石灰化が強く見えにくい部分も多いのですが、CKD-MBDの特徴のように血管の内腔は比較的保たれているのが確認されます。
〔心から感謝を込めて〕
頸動脈エコーを始めた頃、やはり腹部とは勝手が異なり四苦八苦していたものです。しかし、このような表現をすると、透析をされている方には申し訳なく思うのですが、多くの透析患者さんの検査、所見が多くみられる患者さんを担当させてもらうことである意味鍛えられるのです。かなりの頻度で、難度の高い検査技術を要求される症例が多く得られるからです。
〔高い技術を要求される透析患者さんの検査〕
頸動脈エコーは、血管経約10mmの内腔の評価、1mm以下の血管壁の評価をしていきます。ほんの少し、数ミリくらいの範囲で、プローベ(探触子:身体に当てる機器)の傾きが変わっただけで画像が得られなくなります。その状況下で、1mm以下の評価をしていくのです。
どのようなシビアな状況の中でも簡潔に手早く、正確に検査を実施することがもっとも要求されます。多くの検査をさせてもらうことで、技師もスキルUPしていきます。
私は、検査させて戴くことができたから自分の検査技術に自身が持てるようになったのです。患者さんの協力がなければ得られないのです。多くの患者さんに育ってもらったのだと思っています。
だからこそ今は、若い人たちにこの技術を伝えていくことが私自身の使命だと思っています。社会人の健康維持のために臨床検査はあると思っています。時代の先を行くものが、若い人を育成し、サポートすることが技術の発展につながります。その場所を創っていくことも私の1つの目標です。
この場で改めて多くの検査をさせて戴いた患者さんに心から感謝いたします。
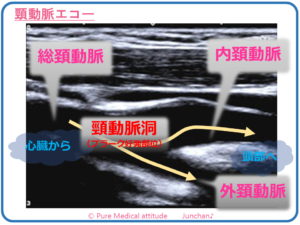
<頸動脈エコー>
1-2 生活習慣病の改善の必要性、その理由
CKD:慢性腎臓病の初期ステージへの対応として、生活習慣病への治療は必須となります。
【CKDの生活習慣病との関連性】
生活習慣病とは、糖尿病・脂質異常症・高血圧・高尿酸血症など、好ましくない生活習慣が発症原因に深く関与していると考えられる疾患の総称です。
※関連ブログ:健康を考える §2 よく聞くけど生活習慣病とは
〔CKDは、生活習慣病と密接な関連性〕
糖尿病は生活習慣病のトップにあげられます。そして、慢性腎臓病の末期、腎不全による透析移行への原因のトップが糖尿病です。生活習慣病にあげられる「糖尿病」・「脂質異常症」・「高血圧」これらの治療は、腎臓に対する治療に相当するということなのです。
【CKDステージとは】
ステージG1は、「正常または高値」、原疾患として「糖尿病」がある方と「他の腎臓疾患」のある方でA1~A3に分かれます。糸球体のろ過機能:GFR≧90以上、なおかつ微量アルブミン尿、顕性アルブミン尿や軽度タンパク尿、顕性タンパク尿で分かれます。
〔CKDのステージにいることを認識することの大切さ〕
ステージG1この段階は、腎臓に軽度の障害があるけれども、働きは正常範囲、ステージG2では、軽度の機能低下となります。いずれも自覚できるような症状が無く、健診などで指摘される段階です。この段階ならまだ改善の余地が残されているとも言われます。だからこそ、事実を受けとめて、しっかりと自分自身の身体の状態に向き合うことが大切です。このままの状態で見過ごしてしまうと確実にステージUPしてしまうという事実を受けとめてください。
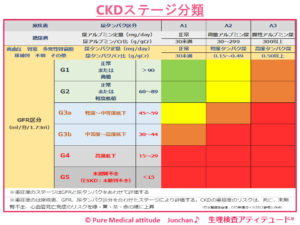
<CKDステージ分類>
【CKDの治療目的】
CKDの治療目的は、腎不全に伴う心疾患や脳血管疾患の発症を予防すること、腎不全末期の人工透析への移行を防ぐことです。腎機能低下の進行を抑えることが目的となり、現在の危険因子を排除していくことです。糖尿病、脂質代謝異常、高血圧、肥満、喫煙は必須となります。
人工透析に至ると、確実に日常生活QOLは低下します。多くの行動に制限がかかります。その状況を回避することが大切です。CKDを放置すると、高血圧症が悪化することで確実に脳卒中や心筋梗塞の発症リスクが上昇します。腎機能低下すると、確実に死亡リスクや心血管疾患のリスクが上昇します。これらのリスク上昇の予防のために、初期段階からの治療が必要となります。
〔ステージ分類による治療レベル〕
- ステージG1:生活習慣病の治療
- ステージG2:生活習慣病の治療、生活習慣の改善
- ステージG3a・G3b :生活習慣病の治療、生活習慣の改善、食事療法・薬
- ステージG4:生活習慣病の治療、生活習慣の改善、食事療法・薬
- ステージG5:生活習慣病の治療、生活習慣の改善、食事療法・薬、透析・腎移植
※ステージG4になると、透析への準備段階となります
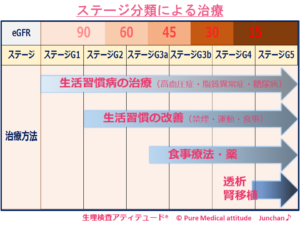
<ステージ分類による治療>
1-3 CKDステージG1、G2 生活習慣病への対応
ステージG1、G2の自覚症状が無い状態、生活習慣病への対応です。
【CKD初期 ステージG1での治療とは?】
糖尿病がCKDの原因疾患とトップだということをお伝えしましたが、CKDと診断されたら、生活習慣病の改善は必須です。はじめに行われる治療としてあげられるのは、やはり生活習慣病です。
〔CKDステージG1で必要な治療は生活習慣病の改善〕
- 高血圧の改善
- 脂質異常症の改善
- 糖尿病のコントロール
- 腎臓にやさしい生活習慣
【生活習慣病への治療】
〔高血圧の改善〕
腎臓の糸球体は、多くの毛細血管がかたまり状となっています。高血圧の状態が続くと、糸球体には過大なダメージが加わり、糸球体機能は低下し、腎臓全体の機能低下や、心臓への負担も増加します。また、腎機能低下は、血圧に対して相互に関係し、高血圧にも作用します。
〔脂質異常症の改善〕
脂質異常症は、血液中に多量のLDLコレステロールや中性脂肪が増えた状態(HDLコントロールは低下した状態)をいいます。血管壁に多くのプラークを形成しやすい状態となっていて、プラーク形成は、内腔の狭小化や動脈硬化の原因となります。糸球体の血管にも当然影響があり老廃物のろ過機能に影響を及ぼし腎機能低下となります。腎機能低下はもちろん、心機能低下にもつながります。
脂質異常症を発症してしまうと、動脈硬化が進行して腎臓を障害し、CKDなどの腎臓の病気をもたらします。
〔糖尿病のコントロール〕
糖尿病は、透析移行の原因トップです。血液中の高血糖状態は、血管にダメージを与え、動脈硬化を進行させます。糖尿病になると血液中に糖分の高い状態が続くため、血管が傷つきやすく、また硬くなりやすくなります。当然その現象は、腎蔵の血管でも起こります。特に糸球体は、毛細血管がかたまり状になり血液のろ過を行っています。10年くらい長い年月をかけてですが脳や心臓などと同様に、腎臓の血管でも動脈硬化が進行します。糖尿病が原因となる「糖尿病性腎症」を発症します。
糖尿病の場合は、GFR 30 ml/分/1.73m2未満は、尿アルブミン値の程度に拘らずすべてをCKDされています。(表:「糖尿病性腎症の病期」を参照)
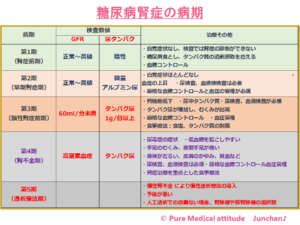
<糖尿病腎症の病期>
【ステージG2 腎機能、軽度低下】
ステージG2では、すでに腎機能が低下しています。しかし、沈黙の臓器ともいわれますが、ステージG2となってもまだ自覚症状がとして感じにくい段階です。
生活習慣病の治療は、前述同様です。さらに生活習慣もしっかりとした見直しは必須です。
〔生活習慣の改善〕
喫煙、飲酒、運動不足、規則的な生活この4点は必須です。
- 喫煙 :喫煙は、動脈硬化の原因となり、心血管疾患の原因にもあげられます
- 飲酒 :過度の飲酒は、CKDの危険因子となります
- 運動不足 :適性体重を維持するためにも欠かせません、疲労しない程度の運動は必須
- 規則的な生活:過労を避け、良質の睡眠をとることが大切です。ストレスも免疫力を下げます
〔加齢によるGFRの低下、負担をかけない生活習慣の必要性〕
慢性腎臓病となり、低下してしまった腎機能をもとに戻すことはできません。しかし、生活習慣の改善や食事療法により、腎機能低下の速さを抑えることは可能です。日常から腎臓に負担をかけない、労る生活習慣を行うことが大切です。
の人でも、加齢により1年でGFRは、「1」下がると言われています。悪習慣で、GFR60でGFRが60の時点で、1年に「5」下がると、10年で透析適応の数値になってしまいます。
透析適応とならないようにするためにも生活習慣を改善し、適性血圧の管理、脂質代謝の管理、血糖値コントロールやなどは必須となります。
GFRはまだ正常だし、タンパク尿も出てないしだから大丈夫、と悪習慣を続けていて後悔することになるかもしれません。楽観視すること無く生活習慣へ配慮は必須です。年々筋肉量はも低下します。加齢もGFR低下のリスクです。現実を受けとめることからです。
関連ブログ
・健康を考える §2 よく聞くけど生活習慣病とは
・将来に影響する生活習慣病 §1 メタボリックシンドローム(肥満)
・将来に影響する生活習慣病 §2 コレステロールを知る (脂質異常症)
・身近な疾患 生活習慣病 §3 合併症がこわい糖尿病
2.腎機能に用いられる検査⑤ 血圧を知る
今日のプラスαは、血圧をまとめていきたいと思います。CKDは、血圧コントロールは必須です。家庭血圧の測定に必要性があります。
【血圧とは?】
ポンプ機能をもつ心臓は、全身に血液を送り出しています。血圧とは、血液が流れる際にかかる血管壁への圧力が血圧となります。
血圧とは、心臓から送り出された血液が動脈に流れ出すときの血管にかかる内圧のことです。心臓が拡張して心臓内部に貯留した血液を心筋(心臓の筋肉)がギュッと収縮することで全身に送り出します。このときの動脈にかかる圧力を最高血圧・収縮期血圧といいます。
心臓が拡張して血液を貯留しているときの動脈にかかる圧力を最低血圧・拡張期血圧といいます。
《収縮期血圧 最高血圧》
心臓が収縮する時(収縮期)の圧力、収縮の際にいちばん高い圧力を必要とします。血管の弾性力に作用しています。
《拡張期血圧 最低血圧》
全身から血液が戻った状態、心臓が拡張している状態(拡張期)です。大動脈が収縮している状態です。
【血圧のしくみ】
血圧が高くなる要因として、心拍出量と末梢血管抵抗があります。
血圧=心拍出量×血管抵抗
- 心拍出量 心臓から拍出(血液を送り出すこと)される血液量
- 血管抵抗 血液が流れる時に血管壁が血液を押す力
〔心拍出量とは?〕 心臓が1分間に送り出す血液量
心拍出量は、自律神経で支配されています。交感神経優位な時は、多くの血液を必要とするため、心拍出量は増加しますが、休息状態のときは、心拍出量は低下し血圧も下がります。
血液中の塩分濃度にも影響します。血中のNa量が増えると、水分を多く必要とし、血中の循環血漿量が増加し、血圧が高くなりやすいです。
〔末梢血管抵抗とは?〕 血管の内腔や弾性力に大きく影響します
一般的に動脈硬化が起こっている血管は、血管抵抗が高まり、全身の動脈、毛細血管でも起こります。
- 血圧が高すぎる → 高血圧 生活習慣病の危険性の増大
- 血圧が低すぎる → ショック 十分な循環が維持できない
【高血圧と言われたら】
高血圧と言われたら、家庭でも測り記録することをお勧めします。病院での計測(診察室血圧)と家庭での計測(家庭血圧)とでは差がある時があります。高血圧と診断する際は、家庭血圧が重視されます。(高血圧治療ガイドライン 血圧ドットコム)健診で指摘された場合は、一度受診して、医師の指示をうけましょう。24時間血圧を測定する検査も行なわれています。
血圧は、心因的な条件でもすぐに変化します。白衣高血圧や仮面高血圧ということばもあります。白衣高血圧とは、病院で測ると、緊張などにより家庭で測るよりも高い数値を示すことをいいます。逆に病院にいる安心感から血圧が下がることを仮面高血圧といいます。
いずれにしても、高血圧を放置すると、心臓や血管に大きな負担を強いることになり、さまざまな生活習慣病の原因になります。常にストレス状態にあることも高血圧の原因にもつながります。自分自身の生活習慣を見直すためにも受診をお勧めいたします。
過去のブログ、こちらで血圧・血圧疾患をまとめています。
【家庭での血圧測定】
最近では、カフの無いブレスレットタイプのようなものも売られています。以前よりもかなり制度がよいようです。カフタイプのものはセンサーのマイクロホンが正しく血管に接していないと誤測定となります。使用機器の取扱説明書に書かれている注意事項は必ず読まれてから測定することをお勧めいたします。
- 通常、上腕(肘よりも上)の部分にマンシェット(腕帯)を巻いて測定します。
- 腕の高さは、心臓と同じ高さに設定し、測定時間も一定の時間に計測することが望まれます。
- 血圧は、生理的な変動が大きいために2~3回測定して平均を記録しましょう
〔高血圧〕 家庭血圧と診察室血圧
家庭血圧 135/85 mmHg 以上 診察室血圧 140/90 mmHg 以上を高血圧とします。
白衣高血圧ということばがあります。病院で白衣をみると緊張し血圧が上昇してしまうというもの。測定値に差がある場合は、家庭血圧を優先する。(高血圧治療ガイドライン2014)
・本態性高血圧
高血圧の90~95%を占めます。食塩の過剰摂取、お酒の飲み過ぎ、喫煙、ストレスなどの生活習慣要因と加齢や体質などが重なって起きると考えられます。
・二次性高血圧
他の疾患に引き続き起こります。腎性高血圧、内分泌性高血圧、心臓血管性高血圧
高血圧が長く続くと身体にさまざまな影響があります。脳卒中、心臓病、腎障害など重篤な疾患を引き起こします。
このことからも、ひとことで血圧といっても、さまざま要因で変化しますが、心臓と血管(動脈)の影響を直接受けていることがわかるかと思います。
【血圧低下のショック診断基準】(日本救急医学会)
- 収縮期血圧90mmHg以下
- 平時の収縮期血圧が150mmHg以下の場合、平時より60mmHg以上の血圧降下
- 平時の収縮期血圧が110mmHg以下の場合、平時より20mmHg以上の血圧降下
〔血圧低下と下記の小項目が3項目以上でショックとする〕
- 心拍数 100回/分 以上
- 微弱な脈拍
- 爪床の毛細血管のrefilling遅延(圧迫解除後2秒以上)
- 意識障害、または、不穏、興奮状態
- 乏尿、無尿
- 皮膚蒼白と冷汗または39℃以上の発熱(敗血症性ショックの場合)
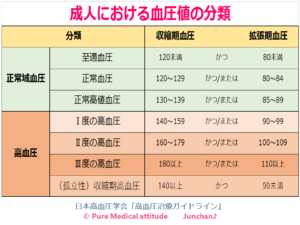
<高血圧の分類>
3.腎機能に用いられる検査⑥ 超音波検査(腎血管の検査 腎血流量)
腹部超音波検査で分かることは、いろいろあります。
【何が分かるの?腹部超音波検査】
上腹部では、肝臓・胆のう・膵臓・脾臓、これに泌尿器科領域の腎臓、下腹部領域の膀胱、前立腺、子宮、卵巣、循環器領域の腹部大動脈、そして、何気に胃、十二指腸、小腸、大腸などなど…
〔腎臓超音波〕
超音波検査は、腎臓の大きさや形態や、異常なものが出来ていないかなどを見ていきます。
よくみるものには、腎のう胞、腎結石、腎石灰化などです。その他、水腎症、水尿管や腫瘤性病変(腎血管筋脂肪腫、腎がん)などの疑いなどです。
【腎機能障害で得られる超音波検査】
ステージG1~G2では、形態的な変化はみられません。
〔透析腎でよく見る所見〕
○萎縮腎
透析腎では、萎縮した状態となった腎臓がよく見られます。通常よりもひと回り小さく、皮質の部分が薄くなり全体のエコー輝度が上昇している状態で見られます。
○多発性のう胞腎
腎不全の原因となる腎疾患で「多発性のう胞腎」がありますが、この場合は大小多数ののう胞腎臓全体が覆われて腫大した状態で観察されます。
○腎血流
腎臓血流の状態を、ドプラーを用いて確認することもよくあります。実際にステージ毎の相関をとったことはありませんが、日常的に腎臓の萎縮や、輝度の低下(腎機能低下が疑われる時)には、腎臓の血流を確認します。
【その他の腎臓超音波でみられる所見】
腎臓は、奇形が多い臓器です。奇形と聞くとちょっとドキッとしますが、よく見る形態異常です。
機能的には、問題が無いことも多くよく見る形状とやや異なるのみというものがほとんどです。
両側の腎臓が繋ながる 馬蹄腎(ばていじん)や重複腎盂、バルタン柱などがよく健診でみつかります。重複腎盂とは、腎盂(腎臓の真ん中の部分で、腎臓と尿管の接続部、漏斗状に広がっている部分)が真ん中で区切られている状態、小さな腎臓が2個くっついたような見え方です。
腎盂腎炎などもよくある疾患ですが、超音波では、特異的な所見が得られるわけではありません。皮質の部分の輝度がやや正常よりも高くみえるていどのことがほとんどです。
【腎血管性高血圧、腎動脈狭窄症の超音波検査】
中高年者や急激に血圧の上昇を認めた場合や血圧のコントロールが不良となった場合では、腎動脈狭窄の可能性をまず考える必要があります。腎動脈の狭窄により高血圧症を発症している場合があります。若い女性、中高年者などで、急激に血圧のコントロールが不良となったような場合、腎血管性高血圧症が疑われる場合に腎動脈の狭窄の有無を超音波検査で行います。
最も多いのが、動脈硬化腎動脈狭窄です。腹部大動脈から、左右の腎動脈分岐の近位に狭窄病変を作りやすく腎臓への血流が滞ってしまいます。最近は超音波診断装置の性能がよくなり、比較的容易に腎動脈もカラードプラーを用いてさまざまな分野へと、検査領域が拡大していっています。
今日はこのあたりで、来週引き継き、CKDをまとめていきたいと思います。またぜひ次回もご訪問ください。
今日のまとめ
- 腎機能低下で老廃物、水分量の増加、ミネラル代謝異常、ホルモン産生低下で腎性貧血
- CKDと言われたら、症状なくても生活習慣病の治療が重要
- CKDステージG2では、生活習慣病の治療と生活習慣の改善と食事療法
・参考資料:CKDセミナー資料 大阪大学大学院学系研究科 腎臓内科学 猪坂 善隆教授
・引用サイト 日本生活習慣病予防協会
<Pure Medical attitude のblog>
「関連ブログ」
・健康寿命につながる栄養素 §5 身体の5%でもすごいミネラル 2017.9.13
・夏の健康生活 §1 身体に大切な水の代謝のおはなし
・身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
・循環器を知る §3 循環器疾患の原因と発症予防 2017.12.8 動脈硬化
・健康を考える §2 よく聞くけど生活習慣病とは 2017.5.31
・循環器を知る §1 心機能を正しく知って身体をいたわる(血液循環)2017.12.4
・高齢者が抱える問題 §2 骨粗しょう症が引き起こす問題
今週のテーマblog
「CKDを知って欲しい」 2018.2.26~
・§2 腎臓のはたらき、機能を知る
『最近のブログ』
「糖尿病を知る」2017.2.19~
・§1 知って欲しい糖尿病の基礎 2018.2.19
・§2 症状を自覚する前に知って欲しい合併症 2018.2.21
・§3 病識高めて合併症も予防しよう 2018.2.23
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。






