元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 先週と今週は、慢性腎臓病 CKDをお伝えしています。今日5回目と次回は、生活習慣改善のための具体的な方法をまとめていきます。今日は「メタボリックシンドローム」にフォーカスして、自分の体重管理を中心に身体を守るために知っておきたいさまざまなことをまとめていきます。前回までと重複することも多いかと思いますが、大切なことです。そして今日のプラスαは、メタボに関係する「肥満」を取り上げました。ぜひ今日も最後までぜひおつきあいください。
1. メタボの改善でCKDから身体を守るためのポイント3つ
1-1 自分のいつも、知っておくこと 身体のサイズ
1-2 メタボリックシンドロームとCKDの関係性
1-3 CKDの治療目標としての生活習慣と食事療法
今日のプラスα
2.肥満とは?肥満の原因による分類
3.肥満を考える「日本人女性は痩せすぎ危険!」とも言われます
1.メタボの改善でCKD身体を守るためのポイント3つ
人の身体は、外見、内見の「身体の数値」からCKDを考えて見ましょう。
1-1 自分のいつもの「身体の数値」知っておくことの大切さ
このタイトルで以前のブログでもUPしています。イメージコンサルの視点からみると、S・M・L、そして肩幅や腕や足の長さ、身体の厚み、首の長さ、シルエットラインのカーブの角度、はたまた顔の形状、目鼻の大きさ、髪の長さなどなどさまざまな「身体の数値」が計れます。これが個性ですよね。
前置きは、これくらいにして今日の数値は、健康維持に関して、腎臓に関する「身体の数値」をまとめて行きましょう。CKD潜在的なの原因にはやはり、メタボリックシンドロームがあります。
【メタボリックシンドロームの再認識】
生活習慣病が数値化、視覚化された状態がメタボリックシンドロームともいえると思います。
メタボリックシンドローム(Metabolic syndrome)とは、内臓脂肪型肥満(内臓肥満・腹部肥満)に、高血圧、高血糖、脂質異常症が重複してみられる代謝症候群です。
血液中の糖や脂肪分解などに関する代謝異常となっている状態を示しています。その結果の内臓脂肪型肥満として腹囲の数値として表面化された状態です。具体的に動脈硬化の原因となり、心血管疾患、脳血管疾患のリスクとなります。
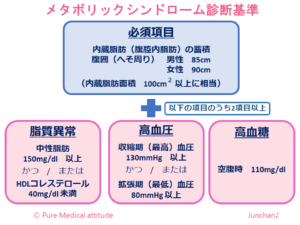
〔メタボリックシンドローム評価基準〕
メタボリックシンドロームの診断基準は、「内臓脂肪(腹腔内脂肪)」の蓄積が必須項目です。内臓脂肪に選択項目として「脂質異常」「高血圧」「高血糖」のいずれか2項目で、メタボリックシンドロームとされます。以前ブログ掲載したものですが、下記の表で数値をご確認ください。いずれもCKDの原因となる因子を持つ状態ともいえます。
<メタボリックシンドローム診断基準>
〔メタボリックシンドロームの予防〕
- 適正な体重の維持
- バランスの良い食生活 食物繊維、乳製品、豆類などを摂るように心掛ける
- 規則的な食事摂取 3食 規則的な時間を心掛ける。朝食を摂る、夜食を控える
- 脂質の過剰摂取 適度な脂肪摂取
- 塩分コントロール 塩分は控えめにする
- 糖分の多い食品を減らす お菓子類、ジュース(購入時、飲食前の食品表示)
- 毎日適度の運動の実施 ウォーキングやジョギング、水泳など
- 十分な睡眠と休養
- 禁煙 喫煙は、ホルモンに影響し、内臓脂肪型肥満の原因となる
- 適度の飲酒 休肝日(飲まない日)を週2回以上
※昨年のブログより引用
【健康に関係する身体の数値】
健康維持のために気にかけたい数字には、身長、体重はもちろん自分の身長・体重はもちろんのこと、そこから求めるBMI、体脂肪、筋肉量、脈拍、体温、血圧などなどのさまざまな数値があります。
そして、上記の予防のトップが「適性体重」の管理です。
〔身体の大きさ BMI・身長・体重・〕
体重は、自分の身体をベストな状態に保つために、毎日決まった時間、状態で計測するように習慣化することが大切です。
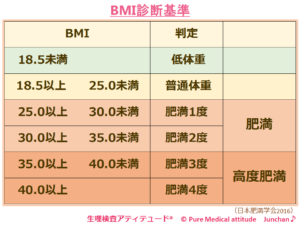
〔BMI(Body Mass Index) ボデイマスインデックス〕ボディマス指数
BMI=体重(kg)/身長(m)×身長(m)
<BMI診断基準>
〔肥満度〕
標準体重=身長(m)×身長(m)×22
※22は、BMIの基準値(日本肥満学会)
肥満度(%)=体重-標準体重/標準体重×100
[体重・体脂肪率の測定時間]
体脂肪計が同時に測定できるものがお勧めです。体重は、排尿の有無でも変化します。条件を同じにして、計測することが大切です。
体脂肪率が同時に測定できるものが多く販売されています。通常販売されている体脂肪率の測定方法は、直接体脂肪を計測しているものではなくインピーダンス法のものとなります。年齢、性差から、一般的な平均値を用いて、タンパク質、ミネラル、糖質を引き算して計測しています。身体での電気の通りやすさを測定していますので、身体の水分量に大きく影響を受けます。入浴の前後では測定値も変化が見られます。そのため体脂肪率の測定は、毎日同じ時間、同じ条件で夕方18時~21時くらいの時間帯、入浴前に測定することがよいとされています。
※関連ブログ 身体がみえる臨床検査 §1 健診結果を読む① 身体の数値
【メタボリックシンドローム示すもの、そして大切なことは心の対話】
生理検査アティテュード®からのメッセージ
生活習慣を変えるための心理学
メタボリックシンドロームと診断された時、
〔身体の無意識の叫び〕
今、自分の身体の中で何が起きているのか?
このことに向き合う時だと私は思います。自分に見えない部分、身体に中で起こっている正常ではない身体の科学変化を「見える化(視覚化)」されたものがメタボリックシンドロームです。
自分の身体の声「ヘルプ!」叫びなのです
「意識を変えてくれ!行動を変えてくれ!」
身体からの叫びをどう受取り、認知し、意識を変え、行動を始めるのかで、その後の自分の人生が変わります。変えることが出来るのは自分自身です。自分の健康を決めるのも守るのも自分自身です。
〔キーポイントは、自分自身との対話〕
心のなかでの葛藤があることもあるでしょう。
「明日から頑張ればいいじゃん、だから今日は美味しいものたくさん食べちゃおうよ」
「今日はお天気悪いし、雨降りそうだよ。ジョギングは明日からにしよう」
こんな小さな葛藤があるのではないでしょうか。やらなければならないことは分かっているけど、でも…この、「でも…」の持つ自分の中の意識されていない「肯定的な意図」を認知することからです。これをクリアできれば、必ず良い習慣行動、プラスのサイクルが始まります。
〔身長・体重 自分はもちろん、家族の数値を覚えていて欲しい〕
身長・体重は、身体の大きさを決めます。「身長・体重」を検査の前に検査技師に聞かれること、確認されることありませんか?この情報は、正常範囲か、否かを判断する基準になるとても大切な「身体の数値」なのです。
身体の数値は個性です。その人個人の数値です。大きな身体には、それに見合う内臓の大きさもあり、検査値を評価する時の基準値を決めるために必要となります。特に最近思うのは、高齢者の身長・体重です。加齢に伴い意外に変化しているものです。体重の管理もサルコペニア(筋肉減少症)の指標となる大切な数値です。
肥満への負の連鎖を断ち切ることを決めるのも自分です。身近な人たち、周囲のサポートももちろん大切です。Pure Medical attitudeは、そのお手伝いを目的としています。
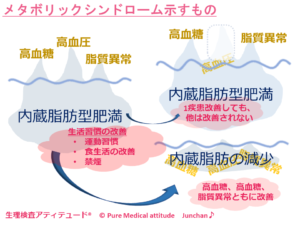
<メタボリックシンドロームの示すもの>
1-2 メタボリックシンドロームとCKDの関係性
メタボリックシンドロームの症状である「糖尿病」「高血圧症」「脂質異常症」は腎臓の働きを低下させる要因です。当然、CKDのリスク因子となります。
メタボリックシンドロームと腎機能の関連性、科学的裏付けをまとめていきます。メタボリックシンドロームの必須因子である内蔵脂肪型肥満との関連性からです。
【内蔵脂肪型肥満と腎機能の関係性】
内蔵脂肪型肥満の原因は、脂肪細胞が血液中に増加した脂肪を蓄えてしまうことが原因です。
<肥大化した脂肪細胞分泌物質の影響>
- インスリン抵抗性を促す物質(TNFα:腫瘍壊死因子、脂肪酸、レジスチン)の分泌増加
- 血圧上昇作用をもつアンジオテンシンIIの原料となるアンジオテンシノーゲンなどが分泌
- 肥満中枢を刺激して食欲を抑制するレプチンの分泌低下
- インスリン受容体の感受性を良くするアディポネクチンの分泌低下
このような分泌異常は、肥満に伴う過剰なエネルギー代謝亢進状態をまねき、糖尿病、高血圧などの肥満関連腎臓病につながります。内蔵脂肪型肥満は、糖尿病性腎症の指標、アルブミン尿でチェックできます。
〔健診で腹囲を指摘された時から始めよう!〕
肥満は、交感神経が活性化されるために難治性高血圧になり腎機能障害を招きやすくなるといわれています。さらに、腎臓内に蓄積した脂肪は、腎臓の細胞の障害を引き起こすとされています。
メタボリックシンドロームと診断されていなくても、健診で腹囲基準を超えている場合、つまり内蔵脂肪の蓄積が考えられる状態では、自覚症状が出る前に、内蔵脂肪を減らすようにすることをお勧めいたします。上記に上げたような脂肪細胞の分泌異常は、腎機能障害へのリスクファクターです。早めの意識改善、対応が腎機能障害から身を守ることができます。日常から体重を適正に管理することが重要、定期的な尿検査も行うことが早期改善への道です。
【糖尿病と腎機能との関係性】
血液中の高血糖状態が継続されることで、全身に走行し栄養補給している血管にダメージを与えます。当然、腎臓の糸球体の毛細血管でも同様のことが起こります。過剰な血糖は、糸球体の血管を狭小化させ、硬化させてしまいます。身体の老廃物を除去するろ過機能を著しく低下させてしまうことになります。
糖尿病は、透析治療となる原因のトップです。糖尿病は、腎機能障害を引き起こし、初期として、微量アルブミン尿として検出されます。しかし、そのまま放置すると、糸球体ろ過機能はさらに低下し、タンパク尿が出るようになり、血液中に老廃物が蓄積されるようになり尿毒症を引き起こします。腎機能低下が、糸球体にさらなる負荷をかける状態となり、悪循環となります。糖尿病と診断され腎機能障害が疑われるまでに数十年かかります。腎機能の異常は、初期段階にて微量アルブミン尿が検出されます。この時点での対応が必須となります。
〔内蔵脂肪型肥満と糖尿病の関係性〕
内蔵脂肪型肥満での分泌異常、インスリン抵抗性を促す物質の分泌増加、さらにインスリン受容体の感受性を良くするアディポネクチンの分泌低下も重なり糖尿病のリスクとなります。
【高血圧症と腎機能との関係性】
肥満は、2~3倍高血圧を発症するといわれています。過食によるインスリンの過剰分泌は、交感神経亢進させ血中にカテコールアミンが分泌されます。その結果、末梢血管を収縮させますので血圧は上昇します。また、脂肪細胞の肥大化によってもレプチンが過剰分泌され交感神経を亢進させます。
高血圧は、血管に高い圧力がかかり続けるために糸球体の毛細血管も傷つけます。腎機能が低下は、当然、血圧調節機能も低下しますので血圧を上昇させて機能を維持しようします。その結果、さらに腎機能低下という悪循環がなりたちます。そのため血圧のコントロールはきわめて重要です。
〔ミネラルバランス、水分バランスも影響します〕
肥満の人の過食は、塩分の過剰摂取となり体内のナトリウム量が増加します。過剰に分泌されたインスリンにより、尿細管でナトリウムの再吸収が亢進しますので、さらに血液中のナトリウム濃度は増加します。身体は、ミネラルバランスを改善しようとするので、水分を蓄え血管内の水分量は増加します。全体の血液量が増えることで血圧が上昇します。
また、アンジオテンシノーゲンは肥大化した脂肪細胞からも産生されます。アンジオテンシノーゲンから生成されたアンジオテンシンⅡは、副腎皮質に作用し、ナトリウムの再吸収を促進するアルドステロンの分泌を促進し体内に水分を蓄えます。また、脳下垂体にも作用し、抗利尿ホルモンであるバソプレッシン(ADH)の分泌が促進され体内に水分を蓄え、血管に負担がかかる状況となり血圧上昇となります。
【脂質異常症と腎機能の関係性】
血中のLDLコレステロールや中性脂肪の上昇が内蔵脂肪型肥満の原因です。血液中にある多量の脂質は、動脈硬化の原因となります。腎臓の糸球体はでも動脈硬化が進行します。
動脈硬化は、心血管疾患や脳血管疾患のリスクとなります。LDLコレステロール、中性脂肪を正常化させることが必須です。
【悪循環を断ち切る!メタボリックシンドロームの改善は必須】
腎臓の毛細血管のかたまり状の糸球体は、高血糖、高血圧、高脂血症で多くのダメージを受ける事により機能低下に陥ります。血液のろ過機能が低下した糸球体は老廃物を処理できなくなります。
慢性腎臓病CKDは、早期発見、早期対応が重要となります。初期診断は、尿検査と血液検査で診断することも可能です。メタボリックシンドロームとCKDは深く関連し、連鎖しています。上記の「生理検査アティテュード®」のイラストをご確認ください。メタボリックシンドロームは氷山のような存在です。自分の中の氷山の存在に気づき、氷解させることが大切です。自分の身体への熱い心で氷山を溶かしましょう。
メタボリックシンドローム改善することが、CKD慢性腎臓病の予防につながります。メタボリックシンドロームにつながる生活習慣病が潜在的なリスクとなっています。食事、運動、飲酒、喫煙、ストレスなの生活習慣の改善を認知し、実際的な行動に移すことがもっとも有効な手段となります。
※以前の参考ブログ メタボリックシンドローム
1-3 CKDの治療目標としての生活習慣と食事療法
CKDの治療の目標は、生活習慣の改善と食事療法となります。
【生活習慣の改善】
〔禁煙は必須〕
喫煙は、血管を収縮させます。CKDの発症、進行に大きく関与しています。がんの」リスクを上げ、心血管疾患など、さまざまな生活習慣病のリスクファクターです。禁煙は、第1選択となる重要課題です。
下記のブログで危険となる理由をまとめています。
※関連ブログ 喫煙の影響 「身近な疾患、がんを知る §1 科学的ながん予防法」
〔適量の飲酒〕
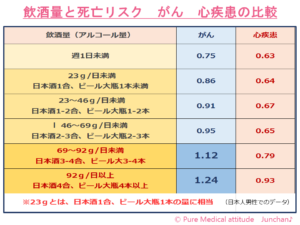
「百害あって一利なし」とよくいわれます。適量の飲酒は、リラックス効果もありますが、過度の飲酒は、CKDにもメタボリックシンドロームにもリスクとなります。また、飲めない方が無理に飲むこともありません。下記の表に適量を示しました。合わせてご確認ください。
<飲酒量と死亡リスク がん 心疾患の比較>
〔適性体重〕
適性体重をコントロールして、メタボリックシンドロームを予防すること。BMIを適正値に保ち、脂肪細胞が脂肪を蓄えないように心がけることは必須です。そのためには、食生活の改善、運動習慣を持つことです。
〔運動習慣〕
運動習慣を持つことは、余分なエネルギーを消費し肥満を予防、適性体重を維持するためには必須です。生活習慣病となる糖尿病や高血圧症、脂質異常症の予防や改善のためにも必要です。日常から身体を動かすことを意識することから始めてみてください。
運動習慣は、高齢になるほど大切です。筋力を保つことサルコペニア(筋力低下)、フレイル(虚弱)予防に繫がります。
※関連ブログ「口腔ケア、オーラルフレイルが健康寿命を変える!?」*フレイル、サルコペニアの
〔規則的な生活〕
体内時計に即した規則的な生活のお勧めです。
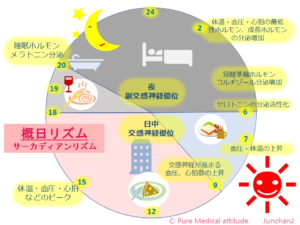
今、時代は「働きすぎ改革」と言われています。残業していた時間を趣味の時間とするのも良いですし、その分をどう活かすかで人生の質が変わります。夜型から朝型に切り替えることで、日中のパフォーマンスが大きく変化します。朝陽をしっかりと浴びて、朝食をしっかりと摂ることで、それだけで身体の調子が整います。良い睡眠をとるためのホルモンが分泌されるからです。そして、3食の食事を摂ることです。また、22時~2時の食事は、脂肪を蓄える時間遺伝子がもっとも機能する時間帯です。
<概日リズム:サーカディアンリズム>
※関連ブログ「人の不思議 体内時計 §1 身体に大切なリズム調節「体内時計」」
【食事療法:食生活の改善】
明日の最終日にしっかりと食事療法はまとめていきますので、今日はざっくりといきます。
〔減 塩〕
減塩の目標値は、一応6g/day未満と厚労省の指示値ですが、海外ではもっと少ない数値が示されています。日本人の平均摂取量は大きく上回っています。日常から減塩を意識することが大切です。
〔エネルギー不足〕
エネルギー必要量の目安は、25~35kcal×標準体重(kg)/dayです。日常の身体活動量に見合ったエネルギーの補給が大切です。過剰になると、肥満につながります。多すぎると当然身体にたくわえられ、肥満の原因になりますが、少なくても筋肉から不足分のエネルギーが消費されますので筋力の低下となってしまいます。栄養バランスの悪い、偏りのある食事は太りやすい傾向にあります。食材をバランスよく適量を心がけて肥満に気をつけることが大切です。
〔タンパク質過剰摂取〕
タンパク質は、1.3g/標準体重(kg)/dayです。タンパク質の過剰摂取は、血中の老廃物を増やすことになり、腎臓に負担がかかります。不足も問題になりますが、過剰摂取に気をつけることも大切です。おおよその目安は、次回まとめていきます。
〔カリウム摂取量〕
腎機能の低下により、カリウムの排泄も低下し、血中のカリウム濃度が上昇しやすくなります。体内の酸塩基バランスが崩れ、血液が産生に傾く、代謝性アシドーシスを誘発します。さらに血中カリウム濃度が上昇する状態を作りだします。高カリウム血症は、心臓に大きな負担をかけることになります。致死的な不整脈を誘発することもありますので過剰摂取には気をつける必要があります。
※関連ブログ 高カリウム血症「CKDを知って欲しい §2 腎臓のはたらき、機能を知る」
2.肥満とは?肥満の原因による分類
肥満とは、正常な状態と比べて体重が多い状態、身体の中に脂肪が過剰に蓄積した状態です。
標準体重は、「標準体重=身長(m)×身長(m)×22」でしたね。(※22は、BMIの基準値:日本肥満学会)そして、「肥満度(%)=体重-標準体重/標準体重×100」で計算されます。
体脂肪率で示すと、男性20%、女性30%以上が肥満と考えられています。
肥満は、肥満となった原因により「単純性肥満」「症候性肥満」とに大きく分類されます。症候性肥満は、「肥満症」と呼ばれることもあります。
【単純性肥満】
単純性肥満は、エネルギーの過剰摂取、消費不足が原因です。食べる量が多く、運動不足のために使い切れない状態となっています。言い換えると必要のない分まで食べているといえるのかも知れません。肥満の約90%がこのタイプとされます。
加齢により、必要とされるエネルギーも減少します。若い時と同じように食べていたら摂取エネルギーが多すぎるということです。
〔偏った摂食パターン〕
どか食い、夜食症候群(昼夜逆転の職業)による自律神経(副交感神経)の乱れ
〔運動不足〕
- インスリンの血糖低下作用の減少、脂肪合成作用は弱まらず脂肪蓄積に傾いた代謝状況を作る
- 筋肉量の減少により、基礎代謝が低下、過剰摂取エネルギー代謝をつくる
- 肝臓、脂肪細胞で脂肪合成を助ける酵素が活性化される
〔ストレス〕
ストレスを受けることにより、脳内の視床下部の摂食中枢が刺激され過食につながります。
〔インスリンの分泌過剰〕
膵臓からにインスリン分泌の増加により脂肪蓄積が促されます。
〔脂肪細胞増殖および肥大〕
脂肪細胞は、胎生期と生後思春期までに細胞数は増加します。小児期の栄養過多は、その後の肥満の問題につながります。
〔褐色脂肪細胞の機能低下〕
脂肪細胞の働きに褐色脂肪細胞への関与があり、褐色脂肪細胞が阻害されると過剰エネルギーを生じやすくなる。加齢による褐色脂肪細胞の減少も影響します。
〔加 齢〕
加齢による基礎代謝の減少、消費エネルギーの減少、更年期後、閉経後の女性はホルモンバランスが悪くなり自律神経が乱れ、消費エネルギーが減少する。
【症候性肥満】
代謝異常や内分泌疾患などで肥満となるものを症候性肥満といいます。
●内分泌性肥満
- クッシング症候群(副腎皮質ステロイドの過剰)中心性肥満:胸・腹に脂肪がたまる
- インスリノーマ(膵ランゲルハンス島β細胞の腫瘍)
- 粘液水腫(甲状腺機能低下症)
●遺伝性肥満
●視床下部性肥満
●薬物性肥満
【肥満を予防のための食生活の見直し】
〔1.夜間の食べ過ぎはNGです〕
肥満細胞が作る肥満遺伝子「BMAL-1」の影響で、PM22時以降~AM2は、肥満細胞に脂肪が蓄えられやすくなります。
※関連ブログ BMAL1「女性こそは、ホルモンと体内時計」
〔2.規則正しく1日3食摂取〕
規則正しい時間配分で3食摂取することで、末梢の体内時計がリセットされます。
朝食は、起床後1時間以内、昼食は朝食から5~6時間をめやすに12~13時頃に摂ることが理想的です。朝食抜きの影響は、朝の活動エネルギーが不足し、逆に肥満の原因にもなります。
※関連ブログ「身体に大切なリズム調節「体内時計」」「朝食の大切さを知る体内時計」
〔3.ゆっくり咀嚼し、食事に時間をかける〕
食事開始後、胃に食物が送られることで、脳へ刺激が伝わります。満腹中枢が機能働くまでは約20分と言われています。そのため、よく咀嚼し、ゆっくり食べることが過食の防止になります。咀嚼することで、唾液の分泌が促進され、唾液中の消化酵素とよく混ぜ合わせることで消化を助けます。
孤食ではなく身近な人との会話を楽しみながら食事をすることが生活に彩りを与えてくれます。
〔4.栄養バランスを考えて食べる〕
食が豊かになり、食の偏りも問題となっています。メディアの影響もあり、「この食材が〇〇によい」このことばに踊らされていように私には感じられます。さまざまな嗜好品も増え、インスタ映えも一役かっているように思います。食品に含まれる成分や分量をチェックすることも大切です。
同じ食品、食材ばかり摂取することで、得られる栄養素に偏りが生じ、適切なエネルギーの消化と吸収が行えず、肥満の原因につながります。糖質、タンパク質、脂質、ミネラル、ビタミン、食物繊維などのバランスを考えて摂ることが大切です。
〔5.過度のアルコール摂取は避ける〕
アルコールは思っている以上に高カロリーです。1gは約7kcal、ビール350mlで150kcal、日本酒1合で200kcal、ワイングラス1杯で100kcalとなります。さらに中性脂肪を増加させます。いっしょに食べるつまみとなる、脂質、タンパク質の過度に摂取しやすく内臓脂肪を増やす原因となります。
3.肥満を考える「日本人女性は痩せすぎ危険!」とも言われます
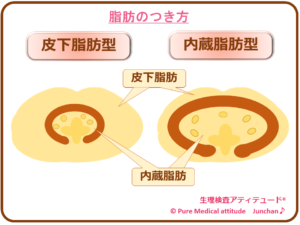
脂肪のつきかたで分類すると、「内蔵脂肪型肥満」と「皮下脂肪型肥満」があります。女性はスリムな体型に憧れますけれども、本当にダイエットが必要なのでしょうか?
脂肪のつきかたで内蔵脂肪型肥満と皮下脂肪型肥満とに分類されます。
<脂肪のつき方>
【内蔵脂肪型肥満】
今日のテーマのメタボリックシンドロームに関係する肥満です。脂肪細胞が多量の脂肪をたくわえている状態です。腹腔内の腸管の周囲、腸間膜に脂肪が過剰に蓄積している状態です。
男性に比較的多くみられ、内蔵脂肪の増加で下半身よりもウエスト周囲が太くなってくるため、よく「リンゴ型肥満」ともいわれます。ヒップに対する比率、男性0.9、女性0.85が目安となります。
また見かけ上、BMIが25未満で、肥満ではない人でも内臓脂肪が蓄積している場合があります。「隠れ肥満症」と言われます。
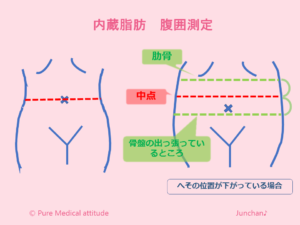
内臓脂肪蓄積とは、臍部のCTスキャンで輪切りにしたときの内臓脂肪面積が100c㎡を超えているものを指します。蓄積量に相当するものが腹囲周囲径(男性85cm以上、女性90cm以上)とされています。
<内蔵脂肪 腹囲測定>
【皮下脂肪型肥満】
皮下脂肪型肥満は、皮膚の下にある皮下組織に脂肪が過剰に蓄積するタイプの肥満です。女性に多く見られ、主に下半身(臀部や太ももなど)の肉づきがよく、その体型から洋ナシ型肥満ともいわれています。女性は授乳期のたくわえとして皮下脂肪がつきやすいという背景があります。ヒップに対するウエストの比率は、0.7以下が目安です。脂肪は分解され、遊離脂肪酸となりますが、皮下脂肪はあまり使われないために遊離脂肪酸となる量は少ないとされ代謝に大きく影響することはありません。
そのため、皮下脂肪は内臓脂肪に比べなかなか減らしにくい脂肪です。内臓脂肪と異なり気づかずに動脈硬化を進行させる心配は無いのですが他の問題があります。
皮下脂肪型肥満は、月経異常などを合併しやすく、不妊問題、乳がん、子宮体がんのリスク上昇、睡眠時無呼吸症候群、体重負荷での変形性関節症の増加につながりますので改善は必要です。
【痩せすぎの弊害】
昨年、大学で学んだ「体重調節」の講義の中のお話です。
痩せによるさまざまな問題もあります。ダイエットによる食事制限は、骨密度を低下させるという報告があります。さらに、低体重児が増加しているのも母親の体型が影響しています。妊娠前の女性の身体に影響しています。痩せすぎや喫煙などの影響が、不妊の原因や、胎盤形成に影響していると学びました。せっかく妊娠できても流産や、未熟児での出産などのリスクが高くなっているのです。
将来子どもが欲しいと願っている女性は、今から身体を整えておくことが必須なのです。
いずれにしても適性体重を維持することが必要と考えられます。ひとりひとりが、自分自身の適正体重を知って維持することが社会の健康につながると私は思っています。
さて、次回はいよいよ「慢性腎臓病 CKD」の最終回です。食事療法、生活習慣の改善をまとめていきますので、またぜひ「Pure Medical attitude」のHealth blogにご訪問ください。
今日も最後までありがとうございました。
ご意見、ご感想ありましたらぜひお寄せください。「Pure Medical attitude」
今日のまとめ
- 「そのままでいいの?」メタボの改善は、自分のサイズの認知から始まる
- 生活習慣病への対応は、水面下の「内蔵脂肪型肥満症」の改善が必須
- 慢性腎臓病CKDへの対応は、生活習慣改善と食生活改善の両輪で行う
・参考資料
- CKDセミナー資料 大阪大学大学院学系研究科 腎臓内科学 猪坂 善隆教授
<Pure Medical attitude のblog>
「関連ブログ」
- 身体がみえる臨床検査 §1 健診結果を読む① 身体の数値
- 口腔ケア、オーラルフレイルが健康寿命を変える!?
- 人の不思議 体内時計 §1 身体に大切なリズム調節「体内時計」
- 人の不思議 体内時計 §2 朝食の大切さを知る体内時計
今週のテーマblog
「CKDを知って欲しい」 2018.2.26~
- §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- §2 腎臓のはたらき、機能を知る 2018.2.28
- §3 CKDのステージ理解と対応その1 2018.3.2
- §4 CKDのステージと対応その2 2018.3.5
『最近のブログ』
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- §3 病識高めて合併症も予防しよう 2018.2.23
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。