今日もHealth attitude blogにご訪問ありがとうございます。今週は「脳卒中」としてみることに…そんな理由で今日は「脳梗塞」です。前回投稿の「脳出血」と同様に2年前に書いたものをまとめとさせていただきますが、
脳梗塞は1年中いつでも起こる
寒い冬に多いと思いがちですがそうでもありません。特に今年の夏は猛暑との予報とされ、脱水によって脳梗塞のリスクも上昇します。脳梗塞後の介護認定される原因第2位が脳梗塞です。生活習慣、食習慣などの見直しに、今年も再度まとめ直しておきましょう。
1.脳梗塞は、血管が詰まって発症する脳卒中
1-1 脳卒中はどうして起こる?
1-2 脳梗塞の3つのタイプとその原因
1-3 脳梗塞を疑う症状、しっかり覚えて早めの対応
今日のプラスα
2.脳梗塞を予防するために…若年者にも発症する脳梗塞
3.動脈硬化の予防のためにLDL コレステロール下げる方法
生理検査アティテュード®からのメッセージ
・心原性脳塞栓症の原因「心房細動」珍しくない不整脈
~納得できるまで質問できますか?~
1.脳梗塞は、血管が詰まって発症する脳卒中
前回まとめたように、
「脳卒中」は突然に発症する
脳血管の血液循環障害
1-1 脳卒中はどうして起こる?
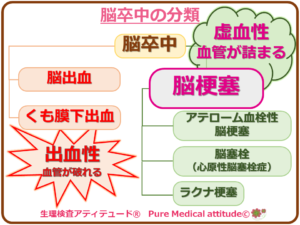
脳卒中のうち、脳血管が詰まってしまうことによって脳細胞に血液供給が出来なくなる「虚血状態」によって起こるものが脳梗塞です。
『脳梗塞』は
脳血管の閉塞によって発症
<脳卒中の分類・脳梗塞>
※関連ブログ「脳血管が詰まって発症 脳梗塞」
❍脳梗塞の原因
以前、脳梗塞は「脳血栓症」と「脳塞栓症」とに分類されていましたが、過去のブログでまとめたように3つのタイプに分類されています。
●脳血栓症とは・・・脳血栓が原因となる脳梗塞
脳の動脈硬化によって血管が狭小化することによる血流障害が原因となって、血栓が生じて血管が詰まることで脳梗塞を発症します。閉塞された部位での、脳細胞の壊死が起こります。
脳血栓が原因の脳梗塞には。アテローム性脳梗塞とラクナ梗塞があります。
●脳塞栓症とは・・・脳塞栓が原因となる脳梗塞
心臓弁膜症や不整脈などの心疾患によって生じた血栓が、脳動脈に至り、脳血管を閉塞してしまうことによって生じる脳梗塞です。心原性脳塞栓症がこれにあたります。
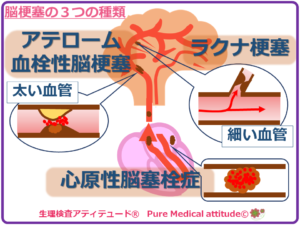
1-2 3つのタイプの脳梗塞とその原因
上記の原因をもとに脳梗塞は3つのタイプに分類されます。
❍脳梗塞の分類
- アテローム血栓性脳梗塞:皮質系脳梗塞、大きな脳梗塞
- ラクナ梗塞 :穿通枝系脳梗塞、小さな脳梗塞
- 心原性脳塞栓症:皮質系脳梗塞、大きな脳梗塞、心臓など他からの血栓で閉塞する
❍アテローム血栓性脳梗塞
脳皮質にある太い血管のアテローム動脈硬化が原因となって脳血管がその部分で閉塞することによって発症します。血管のコレステロール沈着などが原因、粥状動脈硬化から血栓を形成してしまう。
生活習慣病となる高血圧や糖尿病など動脈硬化のリスク因子と深い関連性があります。
※関連ブログ「脂質異常症、LDLコレステロールが高いと言われたら…」
❍ラクナ梗塞
脳の深部にある穿通枝と呼ばれる血管が詰まり小さな梗塞が多発するタイプです。無症状の微小梗塞多くあり、そのまま気づかないうちに徐々に進行し、夜間や早朝に発症することも多く、突然の症状としてみられることもあります。
高齢者に多く、症状は比較的ゆっくりと進行します。意識がなくなることはなく、し、朝起きたら手足のしびれや力が入らない(運動障害)、あるいは言葉が話しにくいといった症状に気がついて、起こり方は通常緩徐で、段階的に悪化していきます。多発しなければ比較的軽症な場合が多いです。国内で脳梗塞の中でも多く、脳梗塞の半数以上がこのタイプとされていましたが、徐々に割合は減少傾向とのことです。
高血圧が最も重要な危険因子とされ、その他に、糖尿病、脂質異常症、喫煙などがリスク因子となります。
『ラクナ』の意味とは?
「小さな空洞」
小さなものは 3~4 mm、大きなものは 15~20 mm
❍心原性脳塞栓症
塞栓症とは、心臓など脳以外の血管で作られた血栓が、血管の中を流れ、脳血管に行き着き、脳血管の閉塞をもたらすことが原因となって引き起こされる脳梗塞です。
そして、その塞栓の原因としてもっとも多いとされるのが、心房細動という不整脈によって生じる血栓です。そして、今、脳梗塞のリスク低下できるとされ、心房細動への対応が注目されています。
脳卒中も含まれる脳血管疾患は、要介護となるリスク因子です。健康寿命にも大きく関わるために避けたい疾患として予防が望まれる疾患とされます。
※関連ブログ「不整脈その2 頻脈性不整脈」
<脳梗塞の3つの種類>
1-3 脳梗塞を疑う症状、しっかり覚えて早めの対応
脳梗塞はおもに、上記でまとめた3タイプの原因で分類されますが、障害の程度によってその症状はさまざまです。
❍脳梗塞が起きると?
脳卒中の約60%を占めるのが脳梗塞です。閉塞された血管から酸素や栄養が途絶されることによる脳機能障害を発症します。詰まった血管が支配している脳機能の障害となりますので、障害部位により当然さまざまな症状が起こります。詰まった血管部位により、知覚障害、運動障害、意識障害などのいろいろな症状として障害が出現することになります。
脳は右脳と左脳とで機能が異なり、神経支配する部位が異なります。脳梗塞を発症すると、右半身、もしくは、左半身のいずれかに運動麻痺が引き起こすことや、言葉が上手く話せない構音障害、意識がはっきりしないなどの意識障害など、脳細胞が障害を受けた部位によりさまざまな症状が起こります。後遺症として、日常生活に支障をきたすことも少なくありません。さらには、生命の危機に陥ることもある疾患です。
●脳梗塞を発症すると
脳梗塞を発症すると、右半身・左半身のいずれかに運動麻痺が起きることや、呂律(ろれつ)が回らない、まっすぐに歩けない、ぼんやりしてしまうなどの症状として発症します。障害を受けた部位の機能により、その症状も多種多様となります。
脳梗塞を発症したら…
4.5時間以内の救急対応
その理由は予後です。発症後の経過が良い方向に向かう可能性が高くなるからです。そのため、脳梗塞が疑われる症状が起こったら、速やかに「ACT-FAST」の質問で「症状」の確認と対応をすることが予後を分けるキーとなります。
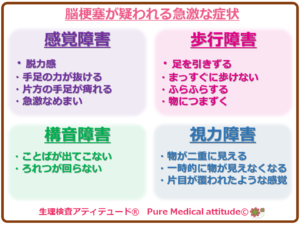
●脳梗塞の主な症状
- 最も多い症状として、運動麻痺があげられます。身体の半身が急激に、手足が動かなくなる、力が入らないなどの、特に手足と同じ側の顔にも麻痺症状が見られる場合は、さらに強く脳梗塞を疑う症状となります。
- 次に多くみられる症状として、構音障害です。呂律が回らなくなる、ことばがわからない、言いたいことが言えないという失語の状態として出現します。
- その他、歩けない、意識障害、身体半身のみのしびれ感、片側のみの視野欠損などがあげられます。
このような症状が単発、もしくは複数みられることもあり、個々に注意が必要となります。
《脳梗塞が疑われる症状》
- 急激な手足からの脱力感、力が抜ける
- 足を引きずるような歩き方になる
- 物につまずく
- 言葉が出てこない
- ふらふらしてまっすぐに歩けない
- 片方の手足がしびれる
- 急にめまいがする
- 片目がカーテンに覆われたような感覚、一時的に物が見えなくなる
- 物が2重に見える
<脳梗塞が疑われる症状>
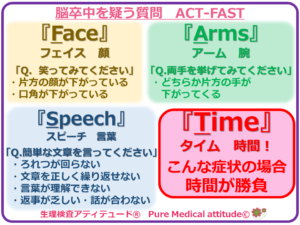
❍脳梗塞を疑ったら「ACT-FAST」の3つの質問を!
それぞれ治療の方法が異なり、脳卒中を発症後、前回のブログでもまとめた「ACT-FAST」の質問が有効で該当する場合には、即時対応することが、予後に大きく影響するということは言うまでもありません。それぞれがどのような症状をもたらすのかを理解しておくことが必要となります。
<ACT-FAST>
※情報関連サイト「脳梗塞が起こったら」国立循環器病研究センター 循環器病情報サービス
2.脳梗塞を予防するために…若年者にも発症する脳梗塞
脳梗塞は生活習慣病との関連する疾患です。
❍脳梗塞の予防には
脳梗塞を避けたいと思うのでしたら、高血圧、糖尿病、脂質異常症などの危険因子をしっかり管理することです。禁煙や体重管理、運動などの生活習慣の改善することによって、身体は必ず答えてくれます。リスク因子を低下させ、脳卒中が起こらないようにすることが大切です。
●脳梗塞は急激に…
脳梗塞の症状は、突然出現することがほとんどです。
前回のブログでもお伝えしましたが、脳梗塞や脳出血などの脳卒中は、比較的、発症時間がはっきりしているものです。日中の活動時間、夜中にトイレに起きた時、朝、目覚めた時、起床後しばらくしてなど、血管が詰まったその瞬間に発症しますので、さまざまな時間帯に起こります。
●血流が再開すれば…
意識が途切れた?きっと、気のせいだ!
それ!完全否定することは危険なことも…
TIA の発作の場合もありますけれど
そう思いたいのもよくわかります。一過性に閉塞した血管の血流が再開すれば、短時間で症状が軽くなり、消失することも無くはありません。TIAといわれる一過性脳虚血発作などもあるために、気のせいだった、何でもない、と思いそのまま放置、そうしているうちに、他の症状が出現することや、消えた症状が再度出現し、悪化していくこともあります。そのようなことが無いように早めの受診をお勧めいたします。
❍脳梗塞発症につながる危険因子
脳梗塞の危険因子として重要なものとして重要なものは、
「高血圧」「糖尿病」「脂質異常症」
さらに、「喫煙」「肥満」です。すなわち生活習慣病につながるリスク因子です。これらのリスクから生じた、動脈硬化が脳梗塞の発症原因となります。さらに、不整脈として心房細動や、メタボリックシンドロームなども危険因子となります。
❍若年者にも発症する脳梗塞
脳梗塞は高齢者の病気というイメージが有るかと思います。確かに、脳梗塞の好発年齢は60歳以上、男性に多く発症し、高齢になるほど危険性が増すと言われています。そして、50歳以下の脳卒中の発症は少ないですが、発症の背景には、原因となる疾患がいくつかあげられています。
●心房細動による心原性脳塞栓症
心房細動を原因とする心原性脳塞栓症の発症は、35~40歳以降といわれています。健康診断などで行われる心電図検査で、心房細動を指摘された場合は要注意と考えるべきだと考えます。
●膠原病に伴う脳血栓症
その他にも、膠原病に伴う脳血栓症も珍しくないとされています。
大動脈炎症候群では頸動脈や椎骨動脈の炎症、全身性エリテマトーデスなどは、血管の炎症によって脳の血管にも炎症が起こり閉塞してしまうことで、脳血栓症を発症することがあります。
●もやもや病:ウィリス動脈輪閉塞症による脳梗塞、脳出血
もやもや病は脳に流入する内頚動脈の終末部分が細くなる疾患で、脳への血液不足が起こりやすいためにさまざまな症状が起こる疾患です。脳への血流不足を補うために、拡張した脳内の血管が「もやもや血管」として脳底部に見られることが特徴とされます。血流不足によって、一時的な手足の麻痺や言語障害などの症状をしばしば見ることがあるとされています。
〔もやもや血管は脆い〕
血液量の不足を補うために、細い血管が太くなることがあり、本来の太さ以上に拡張してしまうために、切れやすく脆い血管となり、頭蓋内に出血を引き起こすことがありあます。原因不明で難病指定されています。小児期での発症と30歳代に多い成人発症との2つのピークがあります。
小児の場合は脳梗塞から運動まひ、けいれん、言語障害などが起こり、成人は脳出血から頭痛、意識障害、運動まひで始まることが多いです。
●血液疾患に伴う脳血栓症、
血小板増多症、真性多血症、白血病、血小板減少性紫斑病、血友病などによる合併症として、脳血栓症をはっしゅすることもあります。血小板増多症において血小板数 100万以上、真性多血症による赤血球数の増多などに多く脳梗塞を発症しています。
逆に、白血病や血小板減少性紫斑病などでは血小板数の減少に伴い、出血を起こしやすく、くも膜下出血や血友病などで見られます。
3.脳梗塞の原因になる不整脈「心房細動」とは?
心原性脳塞栓症の原因として挙げられる心疾患としては、不整脈の心房細動やリウマチ性心臓弁膜症、心筋梗塞、心筋症などがあり、最も多いものは、心房細動です。
❍心原性脳塞栓症の原因となる「心房細動」とは?
心原性脳塞栓症による脳梗塞のリスクがある不整脈としてあげられている心房細動、過去のブログでまとめた内容を中心に再掲しておきましょう。
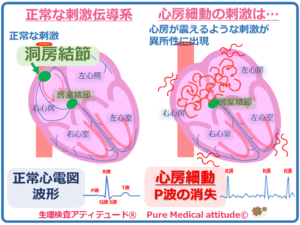
正常な心臓の拍動は、心筋への刺激が洞房結節から出され、心電図のP波として見られます。しかし、心房細動では、このP波が見られなくなります。
<正常な刺激伝導系と心房細動の刺激の違い>
心房が不規則に収縮している状態で、心房が震えているような状態となっています。心房細動の場合は、心房のあちらこちらから異常な刺激が出されている状態となります。
心電図では、通常みられる心房のP波は消失し、細かい揺れのような波形が出現し、R-R間隔がバラバラになります。異所性の刺激がいろいろな場所から出されるために、その部位によっても心電図の波形もさまざまに変化します。
※関連ブログ 心電図:不整脈 刺激伝導系「健康診断結果を読む④ 生理検査とは」
❍よくある不整脈「心房細動」
心房細動は女性よりも男性に多く、高齢になるにしたがい多く、生理検査室でも日常的によく見られる不整脈です。心房細動そのものでは、重篤な不整脈ではありませんが、動悸、息切れ、疲れやすいなどの症状がみられることもあります。また、震えるような不十分な心房収縮のため、心房内での血流が停滞しやすい状態となり、血栓を作りやすくなります。そのため、心原性脳塞栓症の原因疾患となるリスクとなります。
《心房細動の原因》
高血圧、糖尿病、心筋梗塞や弁膜症などの心疾患、慢性の肺疾患がある場合、またアルコールやカフェインの過剰摂取、睡眠不足、精神的ストレス自律神経とも関連します。心臓疾患とストレスは密接な関係性を持つようですよ。
《動悸や息切れなどで発覚する心房細動》
息切れを感じやすい、少し動くとドキドキする、坂道が辛い、胸が苦しいなど、このような症状で心電図検査を行うと、心房細動の頻脈として見つかることがよくあります。全く症状がなく長い間にわたって気付かないこともあります。
❍心房細動に対するアブレーション治療も行われています
近年、比較的よく行われる心房細動への治療方法として「カテーテルアブレーション」が行われています。脳梗塞のリスクがあると言われている心房細動を引き起こしていると考えられる心筋に対する焼灼(しょうしゃく)術です。すなわち、心筋に熱を加えて焼くという術式です。鼠径部からのカテーテル挿入や、さまざまなリスクが発生することも否定できません。インフォームド・コンセントをしっかりと行い、決める必要があります。
生理検査アティテュード®からのメッセージ
・心原性脳塞栓症の原因「心房細動」珍しくない不整脈
~納得できるまで質問できますか?~
日常的に心電図検査を行っていると、「心房細動」という不整脈は珍しくはありません。
❍身近に心房細動の人はいる
私の母も、息が切れると言い始め、近所のクリニック循環器受診を勧められ、当時私が勤務していた病院の循環器内科受診、その時記録した心電図が心房細動の頻脈でした。心拍数が100~130でしたので、苦しいわけです。その後は投薬してアブレーション頻脈が抑えられて幸い脳梗塞などの合併症の発症には至りませんでした。
兄も心房細動で、昨年末にアブレーションを行い、今は正常な洞調律に戻っています。それ以外にも個人的な知人の中に、心房細動は多く、脳梗塞のリスクを持つ人が多いということになります。
❍脳梗塞は健康寿命に対するリスクになる
脳梗塞を発症し、後遺症を残すことも少なくありません。実際に、要介護とされる原因は第1位が「認知症」そして、第2位が脳血管疾患です。
今、心原性脳塞栓症への制圧が勧められています。昨年末に、循環器医の方の講座を受講する機会がありましたが、心房細動に対するカテーテルアブレーションが成果をあげていることなどの説明を受けました。さらに患者家族として、術前の医師からの説明をいっしょに聞く機会を得ましたが、確かにリスク0では有りません。
しかし、心房細動をそのまま放置することによる脳梗塞のリスク、そして、心房細動への投薬リスクを考えると自分ならどうするか?発症年齢その他もありますが、アブレーションを受けると思います。
さまざまな意見や考え方があるでしょう。医師の説明をしっかりと理解し、納得できるまで質問することをお勧め致します。
❍「心房細動」治るかも…理解し、納得できるまで
医師に詳しくそんなことまで聞けないよね…というようなこともよく聞きます。しかし、
しっかりと納得できるまで質問する
ことはすごく大切です。自分の大切な身体のこと、命のことです。そうすることで、医師との信頼関係が築けると私は考えます。もし、納得でき何ならば、その医師とは反りが合わないということだと私は思っています。
お互い人間同士です。命のやり取りには
意思の疎通はすごく大切なこと
だと私は思っています。生理検査アティテュードは、そんな検査を目的として伝えていきます。
Pure Medical attitude
生理検査アティテュード®
Junko Katayoshi
今日のまとめ
- 脳の血管が閉塞することによって、脳梗塞は突然発症する
- 脳梗塞や脳出血など、脳卒中を疑う時は「ACT-FAST」で確認、速攻で救急搬送を
- 心原性脳塞栓症の原因は心房細動から発症することが多い
Pure Medical attitudeで「今」できること…
雑談でもいいのよ~
ほんのちょっとでも、
お話してみませんか(^^)?
不平不満、愚痴でも何でも、おしゃべりOK
手離さないと溜め込むだけではパンクする!
ここだけの話としてのおしゃべりです。
パンクするまえにガス抜きすることも必要です。
そんなときは…お話しませんか?
残念だけど…
不本意だけど…
「オンラインでの対応」
とさせて戴きます。
ステップ1は、メッセージからつながりましょう

話をするだけでスッキリと、心の整理ができることがきっとあります。
Pure Medical attitude
かたよし 純子
情報サイト・資料
- ウィリス動脈輪閉塞症 難病情報センター
- 「脳梗塞が起こったら」国立循環器病研究センター
『Pure Medical attitude』過去のブログ
関連ブログ
- 夏こそ気をつけたい脳卒中 §2 脳血管が詰まって発症 脳梗塞 2018.7.11
- 脂質異常症、LDLコレステロールが高いと言われたら… 2020.1.13
- 不整脈を知る §3 不整脈その2 頻脈性不整脈 2018.7.20
- 身体がみえる臨床検査 §4 健康診断結果を読む④ 生理検査とは 2017.7.24
- 将来に影響する生活習慣病 §1 メタボリックシンドローム 2017.6.12
- 将来に影響する生活習慣病 §2 コレステロールを知る 2017.6.14
- 将来に影響する生活習慣病 §3 肥満が招く肝臓病、脂肪肝 2017.6.16
- 身近な疾患 生活習慣病 §1 死因の第1位「がん」を知る 2017.6.5
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 身近な疾患 生活習慣病 §3 合併症がこわい糖尿病 2017.6.9
- 健康を考える §2 よく聞くけど生活習慣病とは 2017.5.31
●最近のブログ
- 脳出血という疾患、若くても注意が必要 2020.6.22
- あまり知られていない?脾臓の異常は様々なサイン 2020.6.18
- あまり知られていない、脾臓は造血・リンパ器官 2020.6.15
- 2020も暑い夏がやってくる、細菌性食中毒への対応 2020.6.11
- 2020も暑い夏がやってくる、コロナ回避?熱中症回避? 2020.6.8
- 健康生活 とは何だろうか? 2020.6.4
- 健康生活 心と身体の「姿勢」意識してみると 2020.6.1
- やさしく生活するために、楽しいことを見つけよう! 2020.5.28
- やさしく生活するために、呼吸を意識してみませんか? 2020.5.25
生理検査アティテュード®
かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級/介護予防運動指導員/米国NLP協会認定NLPトレーナー/臨床心理学 および 基礎エキスパート取得
今日も最後までありがとうございました。