元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪知ってほしい健康情報を、臨床検査技師目線でお伝えいきたい、そんな思いで基本週3回投稿しています。今週と来週6回で「CKD 慢性腎臓病」をまとめて行く予定です。先週のテーマ糖尿病は、CKDの原因第1位となっています。超音波検査をしていると、「腎臓ってどこにあるのですか?」このような質問も時々されます。昨年放送されたNHKスペシャル人体のトップに取り上げられたのが「腎臓」でした。ただ尿を作っているだけではありません。初回は、人の解剖と構造、そして、CKD:慢性腎臓病の定義、診断方法などをまとめていきたいと思います。
1.腎のしくみと慢性腎臓病を知るためのポイント3つ
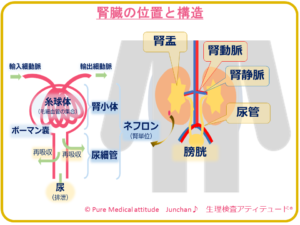
1-1 腎臓の位置関係とその構造
1-2 寡黙な疾患 慢性腎臓病 CKDの定義
1-3 CKDも自覚症状なく進行します。その特徴(症状)とは?
今日のプラスα
2.腎機能に用いられる検査① 尿検査
3.腎機能に用いられる検査② 血液検査
1.腎のしくみと慢性腎臓病を知るためのポイント3つ
1-1 腎臓の位置関係とその構造
理科の時間でおそらく習っているかと思いますが、他の臓器との腎臓の位置関係から説明しましょう。左右1対ありますが、右側の腎臓を「右腎」、左側の腎臓を「左腎」と以下表現します。
【身体の中で腎臓の位置関係を理解しよう!】
腎臓は、腰のやや上部、腹腔のすぐ後ろ、後腹膜臓器(下記に説明)として位置します。そら豆のような形をした臓器で脊柱をはさみこむような位置関係で左右、それぞれ1つずつ存在しています。お腹側よりも背中側に近い部分にあります。腎臓の炎症や、腎に近い位置での尿管結石のときなど、腰痛として感じることもあります。右腎は、右側広範囲に肝臓があるためやや左腎より低い位置になります。
〔後腹膜臓器とは?〕
後腹膜臓器とは、腹膜(腹部の内蔵の表面をつつむ膜)の外側、腹腔(腹膜の内側)の背中側、腹膜と背骨や背筋との間の領域となります。十二指腸、膵臓、腎臓、副腎、尿管、大動脈、下大静脈、交感神経幹などがここに含まれます。(場合により上行結腸、下行結腸、膀胱も含まれる)
後腹膜臓器の炎症の際には、腰背部痛として訴える場合がよくあります。
【腎のサイズと構造】
〔腎臓のサイズと代償性肥大〕
腎臓の大きさは、よく人の握りこぶし大といわれていますが、長径約10~12cm、短径約5~6cm、厚さ約3cmくらいです。重さは約150gの腎臓が左右に2つあり、左腎のほうが、肝臓の圧排が無いので、やや大きめに計測されます。片方の腎臓が、機能不全や、疾患、腎移植などで提供した場合も、もう片方の腎臓がちゃんとその機能を果たそうと頑張ってくれます。超音波検査では、代償性肥大として、身体中での腎機能を正常に保ち、通常のサイズよりも肥大した腎臓として描出されます。
〔腎の構造〕
身体の中心には、大静脈と大動脈が走行していますが、この大血管と左右の腎臓は、腎動脈、腎静脈とつながっています。腎臓は、そら豆のような形状とお伝えしましたが、中央の凹んだ部分を「腎門」といい、この腎門部で腎動脈、腎静脈、尿管、リンパ管などがつながっています。また、多くのホルモンに関係する副腎(Adrenal gland)は、腎臓の上極(上部)に位置しています。
【尿を作る腎臓の構造】
腎臓の働きは、次回のブログで詳しくまとめていきますが、体内の老廃物の排泄、水分量の調節など、体内環境を一定に保ち、維持する大切な役割を担っています。
〔よく聞きくけど、ネフロン(nephron〕とは?〕
1つの腎臓には、100万個ネフロンと呼ばれるものがで尿が作られています。
ネフロンは、腎小体と尿細管で構成されています。腎小体とは、糸球体と呼ばれている毛細血管の集合体で、この糸球体を覆うようにボーマン嚢があります。尿細管とつながり、ひとつのネフロンとなります。1つの腎臓には、約100万個のネフロン(糸球体と尿細管のセット)があり、左右で200万個のネフロンから尿が作られています。
- 糸球体 血液のろ過機能
- 尿細管 リサイクル機能
<腎臓の位置と構造>
【超音波検査での腎臓アレコレ】
生理検査アティテュード®からのメッセージ
〔腎からのメッセージ〕
技師は、第一印象として、患者さんから身体のメッセージを受け取っています。腎臓からのメッセージも当然受け取っています。(私はそう感じています)
腹部超音波検査をしていて、感覚的に腎臓のサイズ感が大きいときや、小さいときには得られた画像から腎臓のサイズを計測しています。長径12cmを超えるとちょっと大きい、10cm以下だと小さいと記載することもありますが、体格によっての個人差はあると思います。身体が大きい方はやや大きめの腎臓、小柄な体型のかたは、やや小さめのサイズとして計測されます。
標準以下で、小さく計測されたときや、元気のなさそうな腎臓(技師は、白黒の濃淡の画像からメッセージを受け取っています)だと感じたときは、必ずドプラーを用いて、腎臓の中の血液の流れを観察するようにしています。
〔背中に近いのにどうしてお腹からみるの?〕
以前にもお伝えしましたが、腎臓は、背中に近い位置にあるのに、超音波で腎臓を見る時、お腹~脇腹から描出します。その理由は、背中には、筋肉(背筋)があるためです。筋肉は、脂肪より超音波を通しにくい性質を持ち、特に右腎は、肝臓を介して見る方法がいちばん観察しやすくなります。
ただ、赤ちゃんや小さな子どもの場合は、背筋の影響もなく、距離が近いため通常背中から見る方が多くなります。
腎生検(針を穿刺して腎臓の糸球体などの細胞を調べる検査)など行う場合は、腎の前面に背筋のみとなる、安全な背中からエコーガイド下で穿刺をおこないます。
1-2 寡黙な疾患 慢性腎臓病 CKDの定義
CKDとは、慢性腎臓病とは、Chronic kidney disease のことをいいます。
【慢性腎臓病CKDの定義】
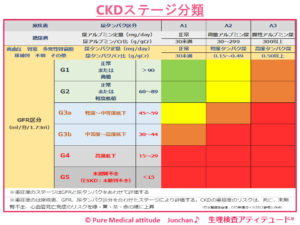
慢性腎臓病(CKD)の定義腎障害の存在があきらかである状態とされます ① 尿の異常:尿タンパク0.15g/gCr 以上のタンパク尿 30mg/gCr 以上のアルブミン尿 画像診断、血液、病理でも腎障害の存在があきらか ② GFR<60ml/min/1.73㎡ ※①、②のいずれか、または両方が3ヶ月以上持続する |
CKDの原因疾患には、さまざまな腎疾患や全身疾患があげられます。先週ブログのテーマとして取り上げた、糖尿病が原因の第1位となりますが、その他、慢性腎炎、高血圧などが代表的なものとされます。
この慢性腎臓病の定義では、尿タンパクの有無が重要となります。
腎機能の評価は、GFR:糸球体ろ過量で表されます。
【GFR:糸球体ろ過量とは?】
1分間に糸球体が血液をろ過することが出来る量、腎機能は、この糸球体のろ過機能ということになります。健康な腎臓は、GFR 100ml/分前後ですが、腎機能が低下してくるとGFRが低下します。慢性腎臓病のときの基準値が、GFR 60ml/分となります。
100万個のネフロンのうちの60万個しか機能していないということになります。
明日のプラスαで、GFRを詳しく説明いたします。
【尿タンパクの存在とは】
尿タンパクが陽性だということが重要だといいましたが、尿中にタンパク質が排出されている状態とは、本来腎臓で処理され血液中に戻されるはずのタンパク質が排泄されているということになります。言い換えると、糸球体のろ過フィルター機能が低下しているということになります。
【注意したいCKD発症リスク】
年齢がとともに人の機能は低下していきます。当然。腎機能も低下していくために、高齢者ほどCKDの発症は多くなります。
よくいわれる生活習慣、肥満、運動不足、飲酒、喫煙、ストレスなどは、CKDのリスクがあがります。発症に大きく関与しているとされ、糖尿病のところでもあげられた、メタボリックシンドロームでは、CKDの発症率が高まります。糖尿病、高血圧、脂質異常症、腎疾患を持つ方、家族に腎臓病の人がいる方々は注意が必要です。
さらにCKDは、心筋梗塞や脳卒中といった心血管疾患の重大な危険因子になっています。
つまり、腎臓を守ることは、心臓や脳を守ることにもつながります。
〔CKDと心疾患、脳血管障害との関係〕
腎機能が少し低下しているだけでも、心疾患や脳血管障害などの発症が増えることがあきらかにされています。CKDの危険因子となる、高血圧や糖尿病、脂質異常症、喫煙などは、動脈硬化を促進する因子とされるためです。
〔忍び寄る慢性腎臓病〕
糖尿病同様、慢性腎臓病も自覚するほとんど感じられない状態で腎機能低下は進行します。腎機能の低下がタンパク尿などの動脈硬化を悪化させ、心血管疾患のリスクをあげます。糖尿病や心疾患、高血圧症のある方は、定期的に尿タンパク、GFRなどのチェックをお勧めいたします。
そして、CKDは、心筋梗塞などの心血管病(CVD)合併の頻度が高く、また無症状のうちに腎機能が低下し、人工透析や腎移植を必要とする状態になることも少なくないので注意が必要です。
1-3 CKDも自覚症状なく進行します。そのC特徴(症状)とは?
2008年の時点で、成人8人に1人が慢性腎臓病とされています。その数の多さに圧倒されます。
【自覚症状が無いのが特徴】
糖尿病と同様に、CKDの初期症状は、ほとんどありません。
むくみ、貧血、夜間尿、倦怠感、疲労感などの症状が現れたときには、すでにかなり進行している可能性もあります。
【心筋梗塞との関係性】
CKDは、心筋梗塞の発症が2倍となると言われています。腎機能のひとつとして産生される血圧に関与するホルモン、レニンが関係しています。
【CKDを発症する疾患】
おもな症状
- 糖尿病性腎症
- IgA腎症
- ネフローゼ症候群
- 腎硬化症
〔糖尿病性腎症〕
糖尿病性腎症は、第1位とされ高血糖状態が糸球体機能を低下させ、障害されることで、タンパク質が尿中に排泄されてしまいます。症状が進行すると腎のろ過機能が奪われ、腎不全を発症、血液を人工透析にてろ過する必要が生じます。
〔IgA腎症〕
免疫グロブリンIgAが、糸球体の一部に沈着し、障害を招く疾患です。タンパク尿や血尿で指摘されることが多とされます。
〔ネフローゼ症候群〕
何らかの原因により、腎障害が発症、大量のタンパク質が尿中へ排泄されます。タンパク尿、低タンパク血症、浮腫(むくみ)、脂質異常症の4大症状を示す症候群です。
〔腎硬化症〕
高血圧や動脈硬化により、腎臓の血管が硬化し、腎臓に流入する血液量が減少することで発症、糸球体組織などに障害が発生し、腎機能が低下します。
【CKDの症状】
〔タンパク尿〕
糸球体でろ過されないタンパク質が、糸球体のろ過機能が壊されてしまい(フィルターの穴が大きくなってしまった)、尿中に排泄されてしまう。
〔血尿〕
赤血球も通常ほとんど尿中には含まれませんが、糸球体や尿管、膀胱などに何らかの障害があると、尿中に赤血球が多く排泄されてしまいます。肉眼では、赤く見えなくても、顕微鏡で観察すると多くの赤血球が見られることがあります。腎機能チェックには必要な検査の1つです。
〔浮腫:むくみ〕
腎で行われる水分量の調節機の低下により、体内に多く水分がたまった状態が手足のむくみとしてが生じます。腎機能低下により糸球体でのろ過、尿細管での再吸収がうまく行われずに、体内の電解質バランスが崩れ浮腫となり現れます。
〔高血圧〕
血圧調節機能ホルモンの分泌異常により、ナトリウムの排泄機能が低下し血圧調節が出来なくなり血圧が上昇します。
〔尿量の変化〕
腎機能低下により、尿細管での再吸収が低下し多尿になることがあります。また、機能低下が進行すると、糸球体で血液がろ過出来なくなり、尿を作ることが出来なくなり尿量は減少します。
<CKDのステージ分類>
2.腎機能に関係する検査① 尿検査
病院では、多種多様の検査が行われます。もちろん腎機能に関係する検査もたくさんあります。今週は、プラスαでその検査を説明していきましょう。
【尿検査】
尿一般検査と尿沈渣があります。以前のブログで詳細説明しています。ここでは腎機能評価に関係する
尿一般検査とは、ステック状の試験紙を尿につけて色の変化で陽性、陰性を判断します。試験紙の種類によりことなりますが、通常病院の検査では、比重、pH、タンパク、糖、ケトン体、潜血、ウロビリノゲン、ビリルビン、白血球、亜硝酸塩、色調、混濁などが検査されています。
〔尿タンパク〕
タンパク質は腎臓の糸球体でろ過され、尿細管で再吸収されて血液中に戻ります。健康な腎臓では、尿中に排泄されることはありません。しかし、糸球体機能が低下すると、ろ過されずにそのまま尿中に排泄されてしまいます。尿中のタンパクを調べることで、腎障害、糸球体機能が判断できます。腎臓に障害があると、タンパク質は尿細管で再吸収されずに、尿中に排泄されてしまいます。
〔早期腎症の発見、微量アルブミン〕
ごく少量のタンパクは、尿中にも排泄されていますが、尿定性検査では検出されません。微量アルブミン尿検査を行うことで早期の腎症を発見することができます。
糸球体の機能障害が進行すると、尿中のタンパクの排泄量も増加します。タンパク尿として通常の尿検査でも陽性になります。しかし、ごく初期の腎症の発見にはこの微量アルブミン尿の検出が有効となります。
糖尿病発病後、血糖コントロールが適切でないと、10年くらいで腎症を発症すると言われています。微量アルブミン尿の検査が早期発見とために、効果的な検査となります。
尿管や膀胱などに異常があって出血したりする場合でも、血液中のタンパク質が尿に混在混してきます。このように尿中タンパクの検出は、腎臓や尿管など泌尿器系の障害の有無を調べるための検査として用いられています。
〔尿検査でわかること〕
- 生理的タンパク尿:発熱、運動、起立性、入浴
- 病的タンパク尿 :腎症、尿路系疾患など
〔タンパク尿が排出される原因部位での分類〕
腎前性、腎性、腎後性の3つに分けられます
- 腎前性:ヘモグロビン尿、ミオグロビン尿、BJ蛋白、心不全など
- 腎性 :糸球体性(糸球体性腎炎、ネフローゼ症候群、膜性腎症、IgA腎症、糖尿病性腎症等)、尿細管性(Fanconi症候群、水銀・カドミウム・重クロム酸中毒、腎毒性薬剤による腎障害など)
- 腎後性:尿管・膀胱・尿道の炎症、結石、腫瘍など
〔基準値〕
- 尿タンパク定性検査 陰性(-)
- 尿タンパク定量検査 100mg/day 以下
【自分でも出来る、尿定性検査】
尿定性検査のステックは、ネットでも、薬局でも購入することができます。数種類あるので、わからないときは、Pure Medical attitudeでもご相談をお受けいたします。お気軽にお問い合わせください。薬店での購入は、薬剤師さんに相談してみてください。
〔異常がでたら心配だけれど…〕
異常値が出ても1回の検査だけでは診断は、確定されません。複数回検査を行い、異常が確認されたら、腎臓内科や泌尿器科などの診療機関を必ず受診検査してください。さまざまな確定診断、採血などの血液検査や尿中成分の定量検査、尿沈渣、尿潜血反応、超音波検査、CT検査、腎盂(尿路)造影などの精密検査を行い診断されます。
膀胱炎や腎盂腎炎などの尿路感染症、腎炎、ネフローゼ症候群、腎臓病以外の原因によるタンパク尿は、もとの疾患が改善すればタンパク尿は改善します。妊娠中のタンパク尿は、妊娠中毒症が疑われます。すみやかに産婦人科を受診しましょう。
【尿糖の検出】
尿糖の陽性で、無症状時の糖尿病の発見にもつながります。今まで指摘されたことがない場合は、必ず医療機関の受診をお勧めいたします。心配ばかりしていても、前には進みません。現実をしっかりと受けとめて、行動して早期に対応することが心にも身体にもいちばん大切です。
【知っていますか?採尿時の注意】
何となく渡された採尿コップに、何となく尿を出していませんか?ちゃんと正しい採尿方法があります。
〔中間尿を採りましょう〕
尿を採る時、正しい結果を得るために「中間尿採取」をしましょう。
コップに尿を採取するために、排尿しますが、排尿してすぐの尿は、尿道口付近の雑菌が混入する可能性があります。そのため、少し便器に排尿してから、途中の尿を採取するようにしましょう。
〔細菌培養の採尿〕
尿路感染症などをみることを目的として、尿中の細菌培養検査を行うことがあります。
この場合は無菌コップで採尿して、無菌スピッツに直ぐに移すように指示があると思います。この際は、中間尿の採尿が必須となります。
※関連ブログ「健診結果を読む③ 尿検査」
3.腎機能に用いられる検査② 血液検査
今日、2つ目の検査は、「血液検査」です。
【針を刺されて痛いけど血液検査でいろいろわかること】
血液検査の中で、腎機能検査には、「血清」が用いられます。「全血」「血清」「血漿」の説明は、過去のブログをお読みください。
【腎機能に関連する血液検査】
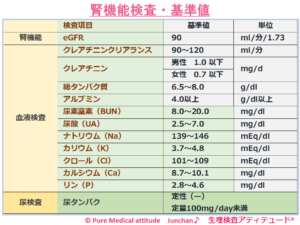
腎機能検査では、おもに、クレアチニン、尿素窒素(BUN)尿酸(UA)塩分調節に関係する電解質(Na、K,Cl,Ca,P)、総タンパク、アルブミンなどを調べます。
〔クレアチニン〕 基準値 男性1.0mg/dl以下 女性0.7mg/dl以下
クレアチニンは、腎機能状態を示す代表的な血液検査です。数値に異常がある場合、何らかの原因によって腎臓の機能が低下している可能性があります。体内で使用されたタンパク質の老廃物の一種で、腎臓の機能が低下すると尿中へ排泄量が減少し、血中濃度が上昇します。
人が筋肉を動かす時に、筋肉中の窒素化合物クレアチンリン酸をクレアチンに分解するためにエネルギーを使用します。クレアチンは役割を終えると、クレアチニンという物質に変えられます。このクレアチニンは、腎臓からしか排泄されません。そのためクレアチニンは腎機能の指標とされます。
腎機能が正常の半分以下 クレアチニンの上昇
- 腎機能が正常の20%~30%以下 腎不全となる、常に軽度上昇
- 腎機能が正常の5%~10%以下 尿毒症となる、腎透析が必要
血清クレアチニン値は筋肉の量により決まりますので、基準値に男女差があります。筋肉量の少ない小児や高齢者では、成人に比べ低値となります。
〔尿素窒素 BUN〕 基準値 8.0~20.0mg/dl
尿素窒素は、クレアチニンとともに腎機能の指標として用いられています。尿素窒素は腎臓でろ過されて尿中へ排出されますが、急性や慢性の腎不全などで腎臓の働きが低下すると、ろ過しきれない分が血液中に残留し、尿素窒素の値は上昇します。
尿素窒素とは、タンパク質の終末代謝産物であり腎臓から排出されます。タンパク質の分解の際に発生されるアンモニアを無害化するために、二酸化炭素と結合して尿素としたものです。
[高 値]
腎機能低下、タンパク質の過剰摂取、脱水、消化管出血、甲状腺機能亢進症、悪性腫瘍、脱水症、糖尿病、閉塞性尿路疾患
- 40mg/dl以上 腎不全
- 100mg/dl以上 尿毒症の可能性、危険な状態
[低 値]
タンパク質摂取不足、肝機能障害(重症肝障害、肝不全)、尿崩症
〔尿酸〕 基準値 2.1~6.9mg/dl
尿酸は、タンパク質の分解産物です。細胞の新陳代謝により、肝臓で分解されて生じる老廃物、プリン体です。身体活動に使われるエネルギー物質の燃焼によって作られたりします。食品からも体内に取り込まれますので、プリン体の多い食品に気をつけることも必要です。
生活習慣病のひとつである高尿酸血症は、関節などに激痛を伴う痛風を発症します。糖尿病や高血圧症、高脂血症などを合併すると、心筋梗塞や狭心症を招くことになります。食べ過ぎや飲み過ぎ、運動不足などによる肥満が原因とされます。
女性の場合は、女性ホルモンが尿酸の排泄を促すため、閉経後のホルモン量の減少が、排泄に影響し、尿酸値が高くなります。
<腎機能検査・基準値>
※関連ブログ「健診結果を読む② 血液検査」「合併症がこわい糖尿病」
次回は、「腎臓のはたらき」です。その他、eGFR、クレアチニンクリランス、塩分調節に関係する電解質関係は、次回のブログでまとめていきたいと思いますので、ぜひまたおつきあいください。
今日のまとめ
- 1つの腎臓でネフロン100万個、60%の減少で機能低下になります
- CKDの診断は、GFRの低下、持続的にタンパク尿が有ることです
- CKDは、自覚症状無く進行、初期診断には微量アルブミン尿のチェックが効果的
<関連サイト>
- TV放送「腎臓」NHKスペシャル人体
- eGFR計算サイト
<Pure Medical attitude のblog>
関連ブログ
- 身体がみえる臨床検査 §3 健診結果を読む③ 尿検査 2017.7.21
- 身体がみえる臨床検査 §2 健診結果を読む② 血液検査 2017.7.19
今週のテーマblog「関連ブログ」
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 循環器を知る §3 循環器疾患の原因と発症予防 2017.12.8 動脈硬化
『最近のブログ』
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- §3 病識高めて合併症も予防しよう 2018.2.23
「心の健康を学ぶ」 2018.2.12~
- §1「臨床心理学」って何? 2018.2.12
- §2 心理療法で何ができるのか? 2018.2.14
- §3 心理臨床から理解する実践心理学NLP 2018.2.16
「自分と向き合う」 2018.2.5~
- §1 自己理解の必要性 2018.2.5
- §2 さぁ~自己理解を深めよう 2018.2.7
- §3自己理解へのアプローチ 2018.2.9
「身近な疾患、がんを知る」2018.1.31~2018.2.2
- 口腔ケア、オーラルフレイルが健康寿命を変える!? 2018.1.22
「かぜウイルスの自己免疫反応」
- §1 咳のメカニズム 2018.1.15
- §2 かぜとアレルギーの鼻水 2018.1.17
- §3 発熱の理由 2018.1.19
「医療・介護者の在り方」
- §1 医療者のストレスを考える 2018.1.8
- §2 医療者のモチベーションUPとは 2018.1.10
- §3 健康は、3つの習慣改善で 2018.1.12
「年末年始のメッセージ」
- 2018年 新年の目標設定のポイント&落とし穴!? 2018.1.3
- 2017年 ありがとうございました♪ 2018.12.31
- 「人は考える葦」心理学からの自分哲学! 今年最大の気づき 2017.12.25
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
今日も最後までありがとうございました。
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。