『元気の出るJunchanのblog』ご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪
医療スタッフを知ってもらいたい!臨床検査を通して医療施設のことを知ってもらいたい、そんな気持ちで5月末から身体と心の健康情報をお伝えしています。今週、来週は、臨床検査がテーマ、私が社会といちばん接することが多い場が臨床検査です。受けていただく方へ検査のことを少しでも知ってもらいたい、そんな気持ちで2週間お伝えできればと思います。さて今日から4回は健診検査です。春の健診が一段落したこの時期、検診結果を手にされましたか?健康診断で必ず行う身体計測項目をまとめてみました。けっこういろんなことが分かってきますよ。
1. 身体の基本情報、何がわかるの身体計測 3つのポイント
1-1 身体の大きさ 身長・体重・腹囲・BMI・血圧測定
1-2 眼からわかる生活習慣病 眼の検査(視力・眼底・眼圧)
1-3 耳の検査 聴力検査
今日のプラスα
2.誰にでも罹患の可能性のある、原因不明の突発性難聴とは?
3.病院でいわれるバイタル 体温は、変化するもの
【はじめに 健康診断】
日本では健康診断は、一次予防として受診することが勧められています。労働者に健診を行なわなければ、企業には指導が入ります。誰でも1度は健康診断受けたことがあるのではないでしょうか。いろいろ書かれているけどどうしたらよいのかわからない、そう思われている方もいるのではないでしょうか。 (労働安全衛生法『健康診断を実施しましょうPDF』)
1次予防とは、病気の原因の究明、原因を除去する、是正することにより、病気にかからないようにすること。健康診断、健康教育、生活習慣の改善、予防接種、災害・事故防止などがあげられます。
〔決まった施設での受診のお勧め〕
会社で行なわれる健診は、ほぼ毎年同じ施設での受診となるかと思います。しかし、国保など個人で受けられる方は、自分で健診施設を探されるわけですが、同じ施設で、同じ時期での受診がやはりおすすめです。同じ施設で受診すると、受診履歴が残ります。前回値との比較ができるからです。そして、後述いたしますが、施設によって血液検査などは、施設により測定方法が異なることもあります。そのため正常範囲も異なることがあり、比較しにくくなることもあります。定期健診といわれるくらいですから、定期的に同じような時期に同じ施設でできうる限る受診されることがベストな選択かと考えます。
転居などの理由のない限りお勧めいたします。やむを得ず異なる施設で受診される場合は、問診の際などに前回の結果を持参されることもひとつの方法です。
1-1 身体の大きさ 身長・体重・BMI・血圧測定
健診で必ず行なわれる身長・体重などの身体計測です。
保育園に子どもが通っていた時、毎月ちゃんと身長と体重を測って連絡帳に記入してもらっていたことを思い出します。子どもの成長が数値で表されて、親はけっこう嬉しいのではないでしょうか。でも、大人になってからの体重測定…健診の数日前からダイエットとかしていませんか?前日に禁酒とかも…でも、後の祭りですよ。身体は、実に正直ですぐには変わりません。
【身長・体重 自分はもちろん、家族の数値を覚えていて欲しい】
病院で検査に来院された時に、よく聞かれませんか?身長・体重です。この情報大切なのです。生理検査での基準値を出しているのが、この「身長と体重」なのです。体重はけっこう健康志向の向上で、家庭も測られる方が増えました。体重と体脂肪率ですね。でも、身長を以外に知らない方が、特に高齢者や、就学前のお子さんの身長体重です。
今日からお伝えする生理検査項目では必要な情報なのでご自身やご高齢のご両親、小さなお子様の基本情報身長体重は知っておいてください。医療者として心からのお願いです。どうぞよろしくお願いいたします。
【身長には、日内変動があります】
健診で身長が伸びた!そんな経験がある方もいるのではないでしょうか。1日の中で身長が変わるのだそうです。ご存知でしたか?改めて今回のWeb検索で私も知りました(笑)なんと、2cmも変わるそうです。また、年齢とともに2~4cmの短縮があるようです。
【肥満度とBMI 体重管理していますか?】
体重は、自分の身体をベストな状態に保つためには毎日チェックすることが大切です。決まった時間に計測するように心がけたいです。
〔体重測定〕
健康診断を毎年決まった施設での受診をすると、3年分くらいの数値が記載されてくると思います。体重の増減で、ご自身の生活習慣を見直すきっかけとなるともいます。
ここで、自宅での体重測定、肥満度、ボディマス指数 BMI (Body Mass Index)の出し方を説明しておきましょう。
<体重測定するときの注意>
- 体重計の0調整を確認しましょう。体重計の取扱説明書に「0補正」の仕方の記載があります。
- 朝食前に測定する。食事の影響のない朝食前がベストとされていますが、なるべく決まった時間、条件での計測がよいです。
〔肥満度〕
標準体重=身長(m)×身長(m)×22
※22は、BMIの基準値(日本肥満学会)
肥満度(%)=体重-標準体重/標準体重×100
<評価基準>
| -20%以下 | 痩せ |
| -20%~-10% | やや痩せすぎ |
| -10%~+10% | 正常 |
| +10%~+20% | やや肥満気味 |
| 20%以上 | 肥満 |
〔BMI Body Mass Index ボデイマスインデックス〕
BMI=体重(kg)/身長(m)×身長(m)
<評価基準> (日本肥満学会)
| 18.5未満 | 低体重 |
| 18.5以上25未満 | 普通体重 |
| 25以上30未満 | 肥満1度 |
| 30以上35未満 | 肥満2度 |
| 35以上40未満 | 肥満3度 |
| 40以上 | 肥満4度 |
【体脂肪計の数値が変動する理由】
家庭用の体重計には、体脂肪計がついているものがよく売られています。その体重計で計測した時に、数値がよく変わると思いませんか?毎日測っているとけっこうバラつきます。その理由は、計測方法にあります。一般的な体脂肪計は、インピーダンス法という方法で、体の中の微弱電流の流れ、電気抵抗を計測しています。脂肪よりも水のほうが、電気が流れやすくなるので、体脂肪率もさがります。正確に体内の脂肪量をみているわけではないことを理解して計測することをお勧めします。
ですので、一喜一憂しがちになるのですが、参考程度としたほうが良いでしょう。体重同様に、計測条件を一定にすることを心がけ、身体の状態のスケールとしての利用をお勧めいまします。
私も数年来、使用していますがよく変わります。現状維持を心がけているので、大きくスライド変化が無いようにという健康状態のバローメーターとして数値を捉えています。今は、体脂肪計付きの体重計がさまざま売られています。添付の取扱説明書は確認しましょう。
※以前の参考ブログ メタボリックシンドローム
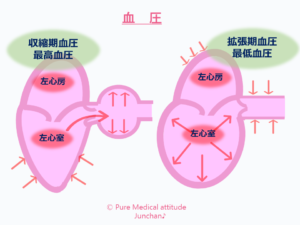
【血圧測定】
「血圧が高くて…」という方、けっこういらっしゃいます。どうして血圧が高くなってしまうのでしょうか?
血圧とは、心臓から送り出された血液が動脈に流れ出すときの血管にかかる内圧のことです。心臓が拡張して心臓内部に貯留した血液を心筋(心臓の筋肉)がギュッと収縮することで全身に送り出します。このときの動脈にかかる圧力を最高血圧・収縮期血圧といいます。心臓が拡張して血液を貯留しているときの動脈にかかる圧力を最低血圧・拡張期血圧といいます。
このことからも、ひとことで血圧といっても、さまざま要因で変化しますが、心臓と血管(動脈)の影響を直接受けていることがわかるかと思います。
血圧=心拍出量×血管抵抗
となります。
- 心拍出量 心臓から拍出(血液を送り出すこと)される血液量
- 血管抵抗 血液が流れる時に血管壁が血液を押す力
〔高血圧と言われたら〕
検診結果で、高血圧と言われたら、家庭でも測り記録することをお勧めします。病院での計測(診察室血圧)と家庭での計測(家庭血圧)とでは差がある時があります。高血圧と診断する際は、家庭血圧が重視されます。(高血圧治療ガイドライン 血圧ドットコム)健診で指摘された場合は、一度受診して、医師の指示をうけましょう。24時間血圧を測定する検査も行なわれています。
血圧は、心因的な条件でもすぐに変化します。白衣高血圧や仮面高血圧ということばもあります。白衣高血圧とは、病院で測ると、緊張などにより家庭で測るよりも高い数値を示すことをいいます。逆に病院にいる安心感から血圧が下がることを仮面高血圧といいます。
いずれにしても、高血圧を放置すると、心臓や血管に大きな負担を強いることになり、さまざまな生活習慣病の原因になります。常にストレス状態にあるようなことが高血圧の原因にもつながります。自分自身の生活習慣を見直すためにも受診をお勧めいたします。
以前のブログ、こちらで血圧・血圧疾患をまとめています。
〔家庭での血圧測定〕
家庭用の血圧計も手首で測るタイプのような簡易型のものが売られています。測り方でも大きく数値が変化します。センサーとなるマイクロホンが正しく血管に接していないと誤測定となります。取扱説明書に書かれている注意事項は必ず読まれてから測定することをお勧めいたします。
- 通常、上腕(肘よりも上)の部分にマンシェット(腕帯)を巻いて測定します。
- 腕の高さは、心臓と同じ高さに設定し、測定時間も一定の時間に計測することが望まれます。
- 血圧は、生理的な変動が大きいために2~3回測定して平均を記録しましょう
【腹囲測定】
特定健診において腹囲測定は大事な検査項目とされています。腹囲測定が行われていないと特定健診の完了とならないようです。メタボリックシンドロームの診断基準にそって、立位で軽く息を吐き、へその高さ(立位臍高位)で測定します。脂肪の蓄積がありへその位置が下がっている場合は、肋骨下縁と前上腸骨棘の中点の高さで測定します。
- 肋骨下縁 肋骨のいちばん下にある骨の下側
- 前上腸骨棘 腰骨にあるグリグリ
※関連blogにイラストがあります。
<血 圧>
1-2 眼からわかる生活習慣病 眼の検査(視力・眼底・眼圧)
眼の検査は、視能訓練士という専門職の方がいますが、健康診断などの集団検診では、視力・眼底・眼圧は、検査技師が担当することもあります。
【視力検査】
通常の健診の視力検査では、近視、遠視、乱視かはわかりません。正式な遠見視力検査は、視力表から5メートルの距離を取り、片目ずつ、指示された指標の切れ目を読むのが基本とされていますが、最近の検診では、簡易視力測定器による検査がほとんどなのではないでしょうか。機器をのぞき込み、片方ずつ、示された指標の切れ目の方向を示していく方法です。正しい視力や目の病気の有無などを調べるには、眼科受診が必要になりますが、自分の目の健康状態を把握するには、やはり必要な検査になります。
【眼底検査】
眼底とは、眼球内部の後面で、網膜のある部分ことで、この部分を写真撮影します。人は、網膜の働きでものを見ることができます。この部分、網膜の出血や変性などは重大な所見となるのです。とくに糖尿病性網膜症や緑内障などの失明に繋がる、重篤疾患を早期に発見することが目的です。さらに眼底にある動脈を観察することができますので、動脈硬化や高血圧疾患などの発見にも繋がることがあります。
【眼圧検査】
眼圧とは、眼球の内部を満たしている眼内液の圧力を指します。大気圧よりも僅かに高く、この大気圧との差を眼圧の値として表します。単位はmmHg。眼圧の異常は、失明の恐れがある緑内障の発見につながります。
〔空気圧による眼圧計〕
健康で行なわれる眼圧測定は、空気圧を利用した眼圧計が用いられます。圧搾空気を吹きつけて、角膜のへこみ具合によって眼圧を測定します。30秒もあれば行なえる簡単な検査ですが数秒間目を開けていただく必要があります。ちょっと苦手な方もいらっしゃるようです。
眼底・眼圧検査で再検査を指摘されたときは、重篤な疾患につながることもあります。必ず眼科受診をしましょう。
1-3 耳の検査 聴力検査
【聴力検査】
健康診断では、聞こえの検査となります。低音1000Hzと高音4000Hzを左右の耳に対して検査をします。ヘッドホンをつけてオージオメーターから出されるピーピーという音を聞きます。低音と高音が聞こえるかどうかを調べます。音が聞こえるには、外耳から中耳を伝わり、内耳の蝸牛にある感覚細胞が刺激され、聴神経を介して脳へと伝えられます。しかし、この過程に何かしらの障害があると、聞こえが悪くなる、難聴があるかどうかのふるいわけ検査となります。
オージオメーターから発せられる低音(1000Hz)と高音(4000Hz)を5dbずつ強めていき、それをレシーバーで片耳ごとに聞き取って聴力を測定します。
聴力検査の結果から判定できる病気は「難聴」のみとされ、その結果から考えられる原因を探っていきます。聴力には個人差があり、高齢者は高音を聞き取りにくくなります。平均聴力は-10~+20dbとされていますが、一般的に1000Hzで30db、4000Hzで40dbの音が聞こえていれば正常とされます。
正確な聴力検査は、防音室の中で薄暗い状態で検査をおこないます。健康診断で異常を指摘された場合は、耳鼻科受診をしての検査を受けてください。健康診断でおこなわれている気導検査と骨導検査をおこない聴覚障害の有無を調べます。
高齢になると、高音が聞き取りにくくなります。耳の遠いいご高齢の方と会話をするときは、一言、一言ゆっくり、はっきり発音して、低めの声で話すと聞き取りやすいですね。
2.誰にでも罹患の可能性のある、原因不明の突発性難聴とは?
突発性難聴とは、突発的におきる原因不明の急性感音性難聴、多くの有名人が患ったこともあるので名前を聞いたことがあるのではないでしょうか。
【感音性難聴とは】
感音性難聴とは、内耳にある聴覚神経細胞の異常とされていますが、一度死んでしまった聴覚神経は、回復しないといわれています。早期の対応が急がれる疾患なのです。
突然、原因不明の内耳性の感音性難聴が発症する疾患で、時間をかけて徐々に難聴が進んだようなケースは突発性難聴とはされないとのことです。ウイルス感染や内耳の血流障害やストレス等が原因としてされていますが、まだはっきりとした結論は得られていないのが現状のようです。以前は50~60代とされていましたが、最近では、10代、20代の若い人も増加傾向にあり、年間発症数は、2001年の35,000人から2012年には75,000人との報告があるそうです。突発性難聴は、誰でも発症する可能性があるといわれています。また、片耳の聞こえが悪くなること、ほとんどの場合は再発しないことが特徴とされています。
感音性難聴は、音を大きくすれば聞こえるというものではなく、周囲の音の世界が歪んだ感覚になり、音を大きくしても、音が鮮明に感じ取れず、ひずんだような感じではっきりと聞き取れないようです。
症状が出てから早期の対応、48時間以内に治療開始が最重要ポイントとのことです。48時間以内に治療開始すれば、多くの聴力の改善がみられるとのことです。しかし、1週間を過ぎると改善が困難になることが多く、1カ月を過ぎると症状が聴力の改善は極めて困難な状況となります。
随伴症状として耳鳴りや耳閉憾を伴うことが多く、半数程度の患者は発症の瞬間には強いめまいを伴うが強いめまいは1回だけで、強いめまいを繰り返したらほかの疾患の可能性を考える。
【突発性難聴の原因は?】
原因が不明とされ、不確実つまり原因が明白になっていません。副症状 耳鳴り 難聴の発生と前後して耳鳴りを生ずることがあるようです。めまい、吐き気、嘔吐難聴の発生と前後してめまいや、吐き気、嘔吐を伴うことがあるようですが、めまい発作を繰り返すことはないとされています。
突発性難聴は、著名なミュージシャンが罹患したこともあり、大きな音を聞き続けたことが原因だと思われることもありますが、実はいまだに、原因は不明とのことです。最近では、KinKi Kidsの堂本剛さんのニュースが記憶に新しいかと思います。
横浜の病院在職中、何人もの突発性難聴の患者さんの聴力検査をやらせていただいたことがあります。改善傾向がみられると、やはりすごく嬉しいです。聞こえがおかしいと感じたら、早めに耳鼻科受診をお勧めいたします。
3.病院でいわれるバイタル 体温は、変化するもの
バイタルサインとは、生きている徴候をみていくことです。病院にいくと調べられるバイタルチェックは、このバイタルサインを見ていきます。「脈拍」「呼吸数」「体温」「血圧」「意識(意識レベル、意識があるかどうか)」この5項目を看護師さんがチェックします。脈拍と体温の説明を今日の最後にまとめておきましょう。呼吸は、後日、呼吸機能検査のところで説明します。
【脈拍は、身体の状態がわかります】
自分で脈をみたことありますか。心臓の拍動を体表近くの動脈を触れてみていきます。通常は、手首の親指側を反対側の手、真ん中の指3本(人差し指、中指、薬指)で触れてみてください。この位置が橈骨(とうこつ)動脈です。わかりにくい場合は、頸動脈や大腿動脈でも触れることができます。頸動脈は、ノドボトケから耳の方にずらした位置、大腿動脈は、鼠径部で触れることができます。指2本が良いでしょう。
1分間の拍動数が、脈拍になります。20秒or30秒数えて、3倍、2倍にしてもよいでしょう。脈の状態を感じてみてください。脈拍の速さや、脈の乱れがないかがわかると思います。脈が速い(100回以上 頻脈)、脈が遅い(60回以下 徐脈)、脈が不整になる不整脈などが頻回にある場合は、診療機関への受診をお勧めいたします。
健康診断では、これらの情報は、心電図検査でわかります。しかし、検診時に記録している時間は、ほんのわずかです。日常生活の中で、動悸を感じる、息が切れる、などの症状があるときは、自分でチェックすることもよいかもしれません。
【自分の平熱、知っていますか?】
通常の健康診断では、体温を測ることはないかともいます。でも、自分の平熱を知っていますか?
体温は、日内変動があります。睡眠中、起床直後が最低体温となります。起床後から日中体温は、活動とともに、徐々に上昇していきます。正常な自律神経の働きで、副交感神経から交感神経優位に移行していきます。さらに、運動直後や食事などでも熱を発しますので、体温が上昇することがあります。熱を測るときには、しばらく安静にしてから測定するように心がけましょう。
熱発して、翌朝測るときには、朝は、通常体温よりも低いということを考慮して、朝低くても、日中また発熱する可能性も考えたいものです。
〔体温の測り方〕
病院に受診すると手渡される体温計、予防注射のときも記載しなければなりません。通常の腋窩(腋窩)での正しい測り方をまとめておきましょう。
- 腋窩(わきの下)が汗で濡れている場合は、きちんと拭き取ります。
- わきの下のくぼみのところに体温計の先端部分を当ててしっかりと挟み込みます。
- このときに、体温計が上半身に対して30度くらいになるようにします。
- 測定が終了するまではじっとしていましょう。
〔体温計の種類〕
体温計には予測式と実測式があります。昨年でしたか、しばらくぶりにまともな体温計がないことに気づき購入しようと調べてみたことがありました。子どもが小さいときには必須の体温計、自分自身は、まともに熱を出すことがないので、それこそ何十年ぶりかの体温計です(笑)
文明の進化は、すばらしいです。子どものころの水銀の体温計がどこにいってしまったのか…体温計も実にさまざま、発熱の有無をみるだけならば、予測式のほうが早くてよいと私は思いました。それでもさまざまあるので、用途に応じて簡単に能書が書かれていますので検討して購入したほうが良いと思います。とくに女性の基礎体温を測るものは、専用のものを購入しましょう。
小さなお子さん用には、耳で測るものもあります。
以前の私は、よくある低体温でした。更年期障害真っ盛りのときには、体温計は壊れていると思ったくらいの低体温、自分でもびっくりです。先週金曜日にお伝えした更年期障害のホルモンバランスの崩れは、体体温も引き起こしていたようです。婦人科を受診して、漢方で徐々に改善されました。膝裏のリンパ節を冷やさないようにすることもよかったようです。そして、今の時期、夏場は、昼間は汗をかくようにして過ごし、夜はしっかりと睡眠をとります。
体温が下がると免疫力も下がります。平熱が低めの人は、36℃台に戻すように心がけたいものです。
人は、さまざまな温熱条件から恒常性を保っている恒温動物です。体温が下がると機能も低下してしまいます。身体の恒常性を正常に保つためにも意識的に行いたいものです。毎日暑い日が続きます。熱中症予防も心がける必要がありますが、冷房の冷やし過ぎにも注意が必要です。暑い夏を健康的に過ごしましょう。体温調節の関連blogは、こちらから。
次回は、血液検査のお話です。
今日のまとめ
- 自分や家族の身長体重を意識しましょう!身体の基本、健康のスケールです。
- 眼からもわかる生活習慣病
- 聞こえない!意識したときは、そのまま耳鼻科へ直行です。
<関連blog>
『健康を考える』
- §1 自分の健康を意識していますか 2017.5.29
- §2 よく聞くけど生活習慣病とは 2017.5.31
- §3 毎日、健康生活を過ごすためのポイント 2017.6.2
『身近な疾患 生活習慣病』
- §1 死因の第1位の「がん」を知る 2017.6.5
- §2 循環器疾患のリスクを知る 2017.6.7 ※血圧
- §3 合併症がこわい糖尿病 2017.6.9
『将来に影響する生活習慣』
- §1 メタボリックシンドローム 2017.6.12
- §2 コレステロールを知る 2107.6.14
- §3 肥満が招く肝臓病、脂肪肝 2107.6.16
『夏の健康生活』
- §1 身体に大切な水の代謝のおはなし 2017.6.19 ※体温調節
- §2 夏の運動習慣のための豆知識、熱中症 2107.6.21
- §3 気をつけたい食中毒と食の安全 2017.6.23
『女性特有の疾患』
- §1 乳がんを知る ~超音波検査士の目線から~ 2017.7.10
- §2 女性だけの疾患 婦人科領域(子宮・卵巣) 2017.7.12
- §3 女性ホルモンと更年期障害 2017.7.14
<関連サイト>
- 身長 Wikipedia
- 体脂肪計 Wikipedia
- ボディマス指数 Wikipedia
- 降圧目標 血圧ドットコム
- 腹囲 特定健康診査及び特定保健指導の実施に関する基準
- 視能訓練士 Wikipedia
今日も最後までありがとうございました。
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております
☆個人セッション特別料金(簡易ストレスチェック付き)でご提案☆
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。当社オリジナルw-pメンタルチェック(簡易ストレスチェック)を組み合わせたパーソナルセッション。当社の簡易ストレスチェックは、仕事以外のストレス および パーソナル部分も加味した内容になっています。その場で診断からカウンセリングまで実施する内容です。健康相談や、成功する健康習慣ワークもいたします。お申込みこちらから ⇨ パーソナルセッション
Pure Medical attitude
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、8月1日(火)19~20時、予定ですが、イベントUPして翌日には、満員御礼です。キャンセル街ご希望の方は、メッセージをお受けしています。アンコモンセラピー読書会(Facebook)または、HPでメッセージをお寄せください。






