元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 先週、今週と2週にわたり慢性腎臓病 CKDに関するさまざまな情報を臨床検査技師目線、臨床心理学的視点も交えてまとめています。今日はいよいよその最終回、食事両方のポイント、減塩方法やタンパク質、ミネラルバランスの方法などを中心にまとめていきます。生活習慣病の改善の視点から今までにもまとめたこともありますが、今日は、CKDに関する食事療法を中心にお伝えしていきたいと思います。そして、今日のプラスαでは、効果的な運動療法と継続できるヒントをお伝え致します。ぜひ最終回も最後までお楽しみください。
1.慢性腎臓病CKDに関する食事療法のポイント3つ
1-1 CKDの食事療法の基本とは?
1-2 適切なエネルギー量の確保、過剰も不足も避けたいタンパク質
1-3 CDKで気をつけたいミネラル摂取 減塩のくふうの実際
今日のプラスα
2.カリウム・リンの摂取制限
3.慢性腎臓病CKDに効果的な運動療法の実際、継続の秘訣
生理検査アティテュード®からのメッセージ
・無理なく楽しみながら継続しよう!
1.慢性腎臓病CKDに関する食事療法のポイント3つ
これまでの5日間での何度か食事療法について触れてきました。最後に食事療法をまとめていきたいと思います。
1-1 慢性腎臓病 CKDの食事療法の基本とは?
食事療法の基本は、塩分を控えること、タンパク質を控えるなおかつ、必要なエネルギーを摂取する必要性があります。そしてミネラルバランスに関係する、カリウム、リンの摂取のしかたが課題となります。はじめに、摂取量を考えたい「タンパク質」「塩分」「カリウム・リン」の課題です。
【タンパク質の制限】
タンパク質は身体の構成成分となる栄養素です。タンパク質を身体に必要な栄養素とするために消化、吸収により、老廃物が作られます。タンパク質の過剰摂取は、分解産物となる窒素化合物(尿素窒素やクレアチニン)は、腎臓からしか排泄出来ません。そのため、排泄が増えると腎臓に過大な負担をかけるために摂取量を控える必要性があります。
【塩分を控える】
塩分の過剰摂取は、身体に水分をたくわえ、血圧の上昇、浮腫(むくみ)などの症状があらわれます。
腎機能低下により、余分なナトリウムが尿中から排泄されなくなり、血中のナトリウム濃度が上昇します。ナトリウム濃度を下げるために、血管に多くの水分が移動され、血液量が増え、血管には負荷がかかり血圧は上昇します。過剰な水分は、血管から溢れ浮腫(むくみ)の原因にもなります。
高血圧や過剰な水分は、腎臓に負担がかかり、この状態を改善するためには、塩分の摂取を制限する必要があります。食塩摂取量の目安は3g/day以上6g/day未満です。過剰も不足も気をつける必要があります。 ※次のところで具体的な減塩方法をまとめていきます。
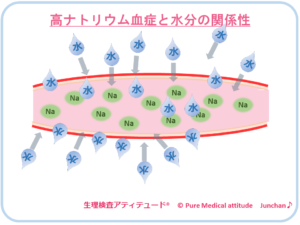
<高ナトリウム血症と水分の関係性>
【カリウム・リンの制限】
カリウムとリンのコントロールの大切さも3日目にお伝えした骨・ミネラル代謝異常のところでお伝えいたしました。腎機能が低下すると、上手く排泄できなくなり高カリウム血症となり心臓に重篤な不整脈を起す原因や、骨の異常や、血管石灰化の原因となります。
〔カリウムの制限〕
腎機能が低下して血液中のカリウム量が高値となると、カリウム制限の指示がでることもあります。CKDのステージにあわせて、摂取制限をする必要があります。医師の指示に従い適正な摂取を行うことが大切です。
ナトリウム同様、欠かすことのできないミネラルの1つで、主に神経の情報伝達、筋肉の弛緩の調節などに関与しています。果物、芋、海藻、野菜類などに多く含まれています。
腎機能低下により、体内のカリウムも尿中に排泄されにくくなり、高カリウム血症となることがあります。症状としては、悪心、嘔吐、しびれ感、筋力の低下、脱力感などの神経・筋肉症状、不整脈などがみられます。とくに不整脈は、重篤な症状(心室細動)を発症することがあり、カリウムのコントロールも非常に大切です。
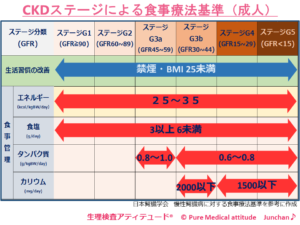
[食事療法の基準]
ステージG3aまではカリウムの制限はありませんが、ステージG3bでは2,000mg/day以下、ステージG4~5で1,500mg/day以下が目標となります。
〔リンの制限も水分の制限も大切〕
リンと水分も症状にあわせて、摂取を制限する必要があります。
[リンの調節]
腎臓機能低下により、リンも尿中からの排泄が困難となり、血中濃度は上昇します。
リンは体内のカルシウムと結合し、骨や歯を作っています。そのため、血中バランスが崩れると、バランスを保とうとするために、骨からカルシウムが供給されていくために、骨はもろくなってしまいます。血中に増加したリンとカルシウムは、体内の血管や腱、肺などに沈着し、動脈硬化や異所性石灰化をきたします。この状態を防止するために、リンの摂取量を減らし、血中濃度を適正化することが大切です。
[水分の調節]
どうして水分のコントロールも必要なのでしょうか。
腎臓機能の状態により、尿量にも変動が見られます。腎不全が進行すると、尿を作ることができなくなり、尿量が著明に減少し、摂取された塩分を排泄できなくなります。飲食により摂取された水分や塩分が排泄されずに体内にたまってしまいます。過剰に体内に蓄積された塩分はさらに水分を併設することが出来ずに体内に過剰な水分を保持することとなり、臓器にさまざまな障害もたらします。浮腫(むくみ)や、さらに肺や心臓に水が貯留する状態となり、呼吸苦などの症状に現れます。
このような状態を回避するために水分制限は必要となりますが、過剰な制限は、脱水を招くことがありために注意も必要です。脱水を起すと、腎臓の血流量が減少してしまうために、逆に腎機能を低下させてしまうことになります。このバランスが大切です。腎機能に状態や、日常の塩分摂取量と関係してきますので、担当医との相談、医師とのコミュニケーションが大切だと思います。
慢性腎臓病CKDの食事療法の基本とは、タンパク質、食塩、エネルギー、カリウムの摂取量の調節です。カリウムには、リンが関係してきます。
消費エネルギーの問題として「運動」も当然関係してきます。運動は、今日のプラスαで取り上げています。
<CKDステージによる食事療法基準(成人)>
1-2 適切なエネルギー量の確保、過剰も不足も避けたいタンパク質
タンパク質の過剰摂取が老廃物を増やし、腎臓:糸球体に過大な負担をかけることは、上記でお伝えしました。
【タンパク質の制限】
- ステージG1~G2 :過剰な摂取をしない
- ステージG3a :8~1.0g/kg体重/day
- ステージG3b~G5:6~0.8g/kg/体重/day
- 透析中 :主治医の指示
※体重は、基本的に標準体重を用いる。標準体重=身長(m)×身長(m)×22
※22は、BMIの標準値( BMI=体重(kg)/身長(m)×身長(m))
タンパク質は、魚や肉だけではなくご飯やパン、芋類、果物、野菜などさまざまなものにも含まれますので、注意が必要です。
【適切なエネルギーの確保】
タンパク質の過剰摂取は負担になりますが、制限しすぎると、エネルギー不足となり栄養状態が悪くなります。摂取エネルギーを落とすこと無く、低タンパク食を行うことが大切です。
そのため、糖質や脂質などからエネルギーを確保するなど十分なエネルギーの補給が必要となります。
エネルギーは、不足しないように十分に摂取する必要があります。タンパク質が体内で有効に利用されるようにすることも大切です。
<1日のエネルギー必要量の目安>
25~35kcal×標準体重(kg)
〔エネルギーが不足すると〕
エネルギーの欠乏は、組織にあるタンパク質を分解してエネルギーとしてとして使われます。タンパク質が使われますので、やはり体内の老廃物は増加し、腎臓への負担は増えます。タンパク質を制限し過ぎて、エネルギーが不足しても同様のことが起こります。エネルギーの不足分は、他の栄養素で補給する必要があります。
〔タンパク質以外での栄養素〕
タンパク質が含まれない、炭水化物や脂質で摂取することが大切です。炭水化物や脂質は、体内で代謝されると二酸化炭素と水に分解されます。炭水化物や脂質を上手く利用します。
糖質制限も限度があります。油類は少量で高カロリーとなりますので使用量も注意が必要です。1日の必要なタンパク質を他種の食品から摂取するようにしましょう。
【CKDの低タンパク食のポイント】
- 腎機能低下抑制のためには、有効量のまで摂取を押させる必要性があります。
- 0.6~0.8g/体重kg
- 必要なエネルギー量は、炭水化物や脂質からバランス良く摂取する
- 脂質エネルギー比 30~35%
- 必須アミノ酸をバランスよく摂る
- アミノ酸スコアを100に近づけるように摂取する
- タンパク質調整食品の利用
- 動物性タンパク比は、60%以上を目指す
〔必須アミノ酸とは〕
人の身体の構成に必要なアミノ酸には20種類程度あります。その中のロイシン、イソロイシン、フェニルアラニン、トリプトファン、バリン、メチオニン、リジン、スレオニン、ヒスチジンの9種類は体内でつくることができないために食事から摂取しなければならないアミノ酸があります。これらのアミノ酸を必須アミノ酸もしくは不可欠アミノ酸といいます。
※必須アミノスコア:関連ブログ「細胞には必須!タンパク質」
【治療用特殊食品を用いる】
エネルギー調整食品やタンパク質などさまざまな治療用の食品も販売されています。
〔エネルギー調整食品〕
粉あめ、マクトンオイル、でんぷん小麦粉、でんぷん餅、アプロテンパスタ(タンパク調整パスタ)、ゼリー、ハイカロジュース、レナウエルA(高カロリー栄養食)、マクトン菓子 など
[マクトンオイル(MCT)とは]
中鎖脂肪酸で成り立っている食用油とのこと、ココナツオイルと同じような成分。中鎖脂肪酸は、エネルギーとして利用されやすく、脂肪としては蓄積しにくいということが特徴とされる脂質成分です。多量に摂取すると、吐き気、腹痛、胃痛、下痢などの副作用があるようです。
〔タンパク質調整食品〕
ゆめごはん、低タンパクご飯、低タンパクパン、げんためん、T・T小麦粉 など
[げんためん]
中華めん風でんぷん冷凍めん:1食当たりのタンパク質0.2g(通常9g)
[T・T小麦粉]
100g中のタンパク質5.3gに抑えた小麦粉(通常8g)
〔食塩調整食品〕
減塩しょうゆ、出汁割りしょうゆ、出汁割りドレッシング など
〔リン調整食品〕
低リンミルク、低リン乳、レナケアー など
[レナケアー]
低塩分、低リン、低カリウムのためのシリーズ食品、一般品と比べ、食塩相当量は、20%以上低減されている商品群
【ペットボトルの見えないエネルギーに注意を払う】
見た目では、食品成分はわかりません。加工食品は、美味しさを優先して作られています。食品成分表を確認して購入、摂取する習慣をもつことが必要です。
〔ペットボトル症候群:清涼飲料水ケトーシス〕
糖質の過剰摂取にもエネルギーの摂り過ぎとなります。
ペットボトル症候群ということばをご存知でしょうか。水分補給として、スポーツドリンクや清涼飲料水を多量に摂取していると、急性の糖尿病を起すことがあります。肥満や耐糖能障害を引き起こします。
コーラに多量の糖質が含まれていることをご存知の方も多いのかもしれませんが、スポーツドリンクといわれているよくある商品にも多量の糖質が含まれています。※500ml中に約20~30gの糖分が含まれます。
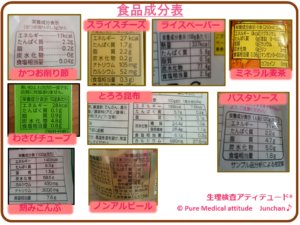
<食品成分表>
1-3 CDKで気をつけたいミネラル摂取 減塩のくふうの実際
血圧対策として、減塩は必須の課題です。減塩のための工夫をまとめていきます。
<1日の食塩摂取量>
6g/day未満
(CKDのステージに関わらず)
慢性腎臓病CKDの人の、CKDステージG3以上では、1日に3g以上~6g未満が遵守とされています。3g以下になると、低ナトリウム血症の原因となり、重篤な状態をまねく危険性があります。
【調理での減塩の注意】
-
食塩含有量の少ない減塩調味料の利用
減塩仕様のしょうゆ、味噌、ソースなどを使用する。減塩仕様を用いても、多量に使っては効果ありませんので注意が必要です。減塩調味料の中には、ナトリウムを塩化カリウムで補っているものがあるますので、カリウム量を制限されている場合は、調味料成分を確認する必要があります。
-
加工食品に含まれる塩分に注意
加工食品、インスタント食品、レトルト食品などは、一般的に多量の食塩が含まれているものが多く、過剰摂取につながります。栄養成分表示には、食塩含有量が記載されています。ナトリウム(㎎)で表示されている場合もあるため、ナトリウムからの食塩量を換算し食塩量を知ることも大切です。
[ナトリウム量からの食塩換算式]
- 正確な計算 :食塩相当量(g)=ナトリウム(mg)×2.54÷1000
- 大まかな計算:食塩相当量(g)=ナトリウム(mg)÷400
例)ナトリウム400mg 400×2.54÷1000=1.016≒1.0g
400÷400=1.0g
[加工食品食塩含有例]
かまぼこ、ソーセージなどの練り物、めん類、パンには食塩が多く含まれます。気にせず食べているとかなりの塩分を摂取してしまうことになりますのでできるだけ避けるようにしたほうが良い食品です。
- かまぼこ5cm2切れ : 0.6g
- ちくわ 1本 :6g
- うどん麺のみ 1人前240g:7g
- 食パン 6枚切り 1枚 :8g
-
新鮮な食材から調理する
やはり新鮮な食材からの食事をとるように心がけることをお勧めします。食材の美味しさを生かして、減塩での調理を工夫することです。
-
下味の食塩使用に注意
肉、魚、野菜などの下味や下茹で食塩を含むものを避けるようにする。しょうゆやソースなどは、食べる直前に、塩分の量を測り料理につけて食べるようにする
-
香辛料や、香味野菜、ビネガー、オリーブオイルなどを用いる
胡椒やゆず、レモン、わさび、ビネガーなど、オイルもうまく利用する。
-
酸味を利用する
レモン、ゆず、酢などを利用して、酸味を生かして調理をする。サラダを食べるときは、市販のドレッシングには塩分が含まれていますので、ビネガーやオリーブオイルを利用するのも減塩には良い方法です。
-
香辛料や薬味などスパイスを上手く利用する
しょうが、にんにく、胡椒、七味、カレー粉、わさび、辛子、シソ、ごま、バジル、パセリなどの香辛料や薬味の香りをうまく利用して食欲を刺激する調理を工夫する
ただし、市販のカレールウやレトルトのカレーには、相当量の塩分が含まれます。(1食約2.0~2.8g)さらにチューブ状のわさびや辛子、ポン酢にも塩分が含まれていますので確認して使用する
-
うま味成分使う
しいたけ、こんぶ、かつおだしなどのうま味成分を利用して料理を引き立たせるようにする。
ここでも市販されている顆粒状の和風だし、固形コンソメなどは、食塩が含まれています。成分表示をよく確認して使用することが大切です。
-
焼き物のなどの香ばしさでいただく
煮物よりも焼き物のほうが、塩分摂取が少量ですみます。
調理方法により、適性の塩分量が異なります。
煮物>蒸し物>汁物>焼き物>和え物・酢の物>炒め物・揚げ物
この順で塩分量を抑えることが出来ます。
バランス良く献立を考え、飽きのこないメニューづくりを工夫しましょう。
【食べる時の工夫】
-
汁のものを減らす
ラーメン、うどんなどのめん類を食べるときは、汁を残す。味噌は、なるべく減塩のものを用いて、みそ汁などの汁物を減す。毎食は、やめる。
- ラーメンスープ:4〜7g
- 味噌汁1杯 :5g〜2.2g
-
調味料かけないで、つけるようにする。
量が決まっている小パックの調味料を使用する
-
外食時のメニューの選び方
丼ものではなく、定食を選択する。丼物は味付けされているため、食塩量を調整できないが、定食のほうが調整出来るものが多い。ドレッシングをかけて出されるものは、別にしてもらうよう依頼する。漬物やスープを控えるなどの対応が望まれます。味付けに関して注文ができることができる場合は、薄味を依頼する。
[テイクアウトや外食での飲食]
ファミレスやファストフードなどチェーン店で提供されているメニューでは、HP上に食品成分表が開示されています。利用するとよいかも知れません。かなりの塩分が含まれています。
【食生活の改善の基本】
薄味になれることが基本です。塩分に対しても感覚は麻痺していきます。塩味に対して美味しいと感じる塩分は、相当量含まれているようです。塩味以外の香辛料を上手く使うことがポイントです。出汁を使う
2.カリウム・リンの摂取制限
カリウムとリンに関する摂取方法をまとめておきましょう。
【カリウムの制限方法】
-
タンパク質を減らすことでカリウムも減らせる
カリウムは、多くのあらゆる食品に含まれるています
-
水に流出しやすいという性質がある
- 野菜やいも類は小さくカットして茹でこぼす、または水にさらす
※茹でた時の除去できる量は、食材の種類、調理時の形状、処理時間、使用する水分量によって異なる。
-
くだものに多く含まれるため通常の半分量する、または缶詰で摂取
- 含有量の多い果物:バナナ、メロン、キウイフルーツなど
ホウレンソウなどの葉物野菜で45%除去、未熟豆類で約30%除去、玉ねぎなどの根菜類はカリウムの約40%が除去できるとされています。下処理をして調理することでカリウムを減らすように調理しましょう。また、海藻類もカリウムが多く含まれていますので適量とるようにするほうがよいようです。。
【カリウム摂取量の状態をみるには】
血清カリウム(K)の数値は、血液検査で判断します。CKDでは、カリウム5.5 mEq/l以上で過剰摂取を疑います。血清カリウム値を1mEq/l下げるためには、しばらくの間カリウム制限を継続することが必要とされています。
【リンの制限方法】
多くの食材には、有機リンが含まれます。そして、無機リンとして、加工食品に多く含まれています。加工食品には、食品添加物として無機リンが多く含まれています。
腸管から無機リンの吸収は90%とされ、高リン血症の原因に関わるといわれています。この無機リンは、食品成分表に記載がないため、注意が必要です。食品添加物と記載されている加工食品には、リンが含まれていると考えた方がよいです。
主な食品には、ハム、ソーセージ、はんぺんや、かまぼこのような練り物、ゆで麺や、中華麺、チーズなどの乳製品、嗜好飲料、卵黄や菓子類にも多く含まれています。漬け物、佃煮、干物などは避け、みそ汁などの汁物は半量にして置くことが摂取制限になります。
【リンとタンパク質の関係】
リンは、細胞膜の構成成分であり、エネルギーの運搬にも関与しています。カルシウムと結合し、骨や歯を作ります。このように身体には必要不可欠なミネラル成分です。余分なものは、腎から排泄されますが、腎機能が障害されると排泄出来なくなり、血中濃度は上昇してしまいます。
高リン血症は、自覚症状はありませんが、血中リン酸濃度が高い状態が継続することで、骨は骨化し、骨折しやすくなる、血管石灰化、など骨ではないところでカルシウムの沈着が起こります。腎臓の機能低下により、医師からタンパク質、リンなどの摂取量の指示が出されることもあります。
〔リンとタンパク質は相関する〕
ここで問題になるのが、タンパク質との関係で、タンパク質1gには、およそ15mgのリンを含有しています。リン摂取量はタンパク質摂取と相関しています。腎臓ではリン酸の排泄と再吸収を行い、体内のリン酸量を一定に保っています。
健常な人の体内では、尿中に吸収した分と同じ量のリンが腎臓から排泄されています。腎機能低下により、不要な分のリンを尿中に排泄することができず、血液中のリン濃度は上昇します。
主食となるお米には多くのリンが含まれますが、タンパク質とリンはこのように関係していますので、タンパク質とリンの摂取量のバランスを保つことが必要です。
<100g中リン含有量>
- 玄米 :130mg
- 五分つき米 :53mg
- 七分つき米 :44mg
- 精白米 :34mg
- 低たんぱく米:15mg
3.慢性腎臓病CKDに効果的な運動療法の実際、継続の秘訣
CKDの対応として、運動も効果があります。
- 腎機能の維持、改善
- 透析治療への移行を遅らせる効果
- 心血管疾患の予防
- 体力低下の予防
これらの効果が認められています。運動をする際の注意事項などをまとめていきましょう。
【運動前の事前注意】
〔合併症の有無を確認する〕
心疾患や高血圧症、糖尿病、脂質異常症など生活習慣病などの合併症の有無は必ず事前にチェックする必要があります。確認された合併症の状態により、運動療法の制限や禁忌となることもあります。
担当医への事前の確認、相談は必須です。
【勧められる運動】
CKD患者さんに勧められる運動の種類は、有酸素運動、レジスタンス運動※、またはそれらを組み合わせたプログラムになります。
※レジスタンス運動:ダンベル運動やスクワット、腹筋、腕立て伏せなどの、筋肉に抵抗(レジスタンス)をかける動作を繰り返し行う運動。
〔有酸素運動〕
運動の目安:20~60分/day 苦しくない程度、週3~5日
- サイクリング
- ウォーキング
- 水泳
〔レジスタンス運動(筋力トレーニング)〕
1セット(10~15回)×1~3セット/day、週2~3日
- スクワット
- ダンベル
- ゴムチューブを使った運動
そして、最後に自分の身体の内面と向きあうことをしてみませんか?
生理検査アティテュード®からのメッセージ
【無理なく楽しみながら継続しよう!】
一気に行うような激しい運動は、腎臓にも負担がかかり、避けることが望まれます。運動療法、治療だから運動しなければならない、こんな気持で行ってはこれもストレスになります。ストレスが逆に血行を悪くし、逆効果となります。無理をすることなく、毎日10分でも良いと思います。体調と相談しながら行う、自分自身の身体との会話が大切です。
〔モチベーションを変えるコツ、ポイントは意識のもち方〕
20~60分の運動といわれているのに、「10分しか出来なかった、自分にはやはり無理出来ない」と考えることだけはやめましょう。人は目標をもつと、一気にその目標まで頑張ろうとして出来ない時に挫折します。三日坊主で終わってしまうのは、心の持ち方にもあります。
「自分はいつも三日坊主だからやはり運動は無理だから」
「1日休むことができたから、また明日から頑張ろう」
この意識のもち方の違いです。このように意識を変えることのほう大切です。
〔事実は変わりません〕
10分という事実は変わりません。しかし、解釈は変えることができます。まったく運動しなかった状態から、10分行うことができたのです。ことばも大切です。
「10分しか出来なかった」ではなく、「10分もすること出来た」せめて「10分出来た」と考えてください。何が出来たか、「出来たこと」に意識することが大切です。
〔トレーニングと考えないで、身体の臓器との会話と考えるのもGood〕
CKDは、生活習慣病の延長ともとれます。酷使されてきた末の結果が今の状況ともとれます。もともと運動が好きではない、とか苦手という人も多いのではないでしょうか。苦痛に感じたら逆効果、身体にも負担がかかります。自分の身体と会話していますか?忙しい毎日、身体と会話なんて…と思うのが普通です。身体を動かしながら、ぜひ身体の内面と会話を楽しんでみてください。
自分の筋肉と向き合いながら運動を行うことも良いかもしれません。身体には、大小さまざまな筋肉があります。腕や足を動かすことが出来るのは、筋肉があるからです。「今どこの筋肉が伸びているのか」「どの筋肉に負荷がかかっているのか」そんなことを日常ではいちいち考えて動かしていないですよね。それを意識して、使っている筋肉に意識を向けてみてください。伸びている感覚、縮んでいる感覚を意識すると何か気づくことはないでしょうか。
- 前に進みたい。
- だから、先に右足を持ち上げよう
- 持ち上げたら前に1歩出す
- 次は、左足の番だよ
- さあ、左足を持ち上げて前に出そう…
いちいちこのような指示をして人は歩いていないと思います。それがふつうなのかもしれません。毎日当たり前のように歩いている人がほとんどだと思います。人は、脳からの司令を受けて足を動かしています。思っただけでちゃんと筋肉や関節を動かして歩いています。脳からの指示を無意識に受け、身体を動かしていることが多いのではないでしょうか。脳からの指示が上手く伝わらないと歩行障害が生じます。その時初めて自分の足の存在を意識出来るのかも知れません。そんなことを少しだけ意識してみてください。人の体内では、呼吸以外、意識で動かすことができません。
〔黙々と働き続けている臓器に意識を向ける〕
腎臓に話しかけるのも良いかも知れません。腰に近いあたり、自分の腎臓をイメージする。そして、1日150Lもの原尿を黙々とろ過して血液をきれいにしてくれています。目に見えない腎臓に流れる血液をイメージしてみてください。
自分らしさを取り入れながら、身体を動かしてみてください。
空を眺めながら、自然を感じながら、季節感を感じてみることも出来るのではないでしょうか。毎日同じ道を歩いていても、決してまったく同じということはありません。小さな変化を探しながら、今まで気づかなかったことに気づく時、ちょっと新鮮な感覚を味わえるかもしれません。トレーニングは、自分の身体との会話、そんな心のゆとりの中で、ほんの少し、非日常を楽しんでみてください。
体重の変化を数字で見ること、万歩計で歩いた距離を目視すること、血圧を測ること、脈をとり自分の心拍を感じてみることからも何かが変わるのではないでしょうか。
今日のまとめ
- CKDの食事療法の基本は、タンパク質、食塩、エネルギー、カリウムの摂取量の調節
- タンパク質摂取量とリン摂取量は相関関係、加工食品にはリンが多量に含まれる
- 減塩と生活習慣の改善、そして適度な運動です。
・参考資料:CKDセミナー資料 大阪大学大学院学系研究科 腎臓内科学 猪坂 善隆教授/ 川崎医療福祉大学臨床栄養学科 市川和子特任准教授
<Pure Medical attitude のblog>
「関連ブログ」
・健康寿命につながる栄養素 §2 細胞には必須!タンパク質
今週のテーマblog
「CKDを知って欲しい」 2018.2.26~
- §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- §2 腎臓のはたらき、機能を知る 2018.2.28
- §3 CKDのステージ理解と対応その1 2018.3.2
- §4 CKDのステージと対応その2 2018.3.5
- §5 メタボへの対応でCKDから守る 2018.3.7
『最近のブログ』
「糖尿病を知る」2017.2.19~
- §1 知って欲しい糖尿病の基礎 2018.2.19
- §2 症状を自覚する前に知って欲しい合併症 2018.2.21
- §3 病識高めて合併症も予防しよう 2018.2.23
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、3月30日(金)となります。HPイベント、Facebookイベントからメッセージお願いいたします。






