『元気の出るJunchanのblog』ご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪
生活習慣病を知るための3回シリーズの最終回は、「糖尿病」です。自覚症状がなくさまざまな合併症を併発しやすくなる疾患です。重篤な症状となるとさまざまな生活上にも日常に大きな影響がある疾患です。2型糖尿病といわれるものの予防や軽減には、生活習慣病予防、すなわち健康的な食事生活、適度な運動習慣、適切な体重管理、禁煙などが有効となります。日常から生活習慣を見直すことで、予防もできます。病気の原因やリスクを理解して、早期発見、早期改善を意識していきましょう。
1.糖尿病予防のための3つのポイント
1-1 糖尿病とは?
1-2 糖尿病のさまざまな合併症への理解
1-3 糖尿病の原因と予防、肥満とは?
今日のプラスα
2.糖尿病、糖尿病合併症の検査
3.糖尿病のさまざまな制限
1.糖尿病予防のための3つのポイント
1-1 糖尿病とは?
糖尿病は、血液中のブドウ糖(血糖値)の上昇により血管障害、神経、腎臓、眼などさまざまな障害を引き起こす疾患です。血糖値やヘモグロビンA1c(HbA1c)値が一定の基準を超えている状態をさす疾患です。
糖尿病は、高血糖そのものによる症状を起こすこともあるほか、長期にわたると血中の高濃度のグルコースがそのアルデヒド基の反応性の高さのため血管内皮のタンパク質と結合する糖化反応を起こし、体中の微小血管が徐々に破壊されていき、糖尿病性神経障害・糖尿病性網膜症・糖尿病性腎症などに繋がるといわれています。
糖尿病患者の約90%は2型であり、これは予防可能な病気で、2型糖尿病の予防や軽減には、生活習慣病予防、すなわち健康的な食事生活、適度な運動習慣、適切な体重管理、禁煙などが有効です。さらにWHOは2030年には世界第7位の死因となると推定している。なお、腎臓での再吸収障害のため尿糖の出る腎性糖尿は別の疾患となります。(一部Wikipediaより抜粋)
血液中のブドウ糖の上昇が糖尿病ですが、このブドウ糖の利用や貯蔵をおこなっているのが、膵臓から分泌されるインスリンです。インスリンの働きにより身体の血糖値は、一定範囲内に保たれるようになっています。
糖尿病のいちばんの原因は、過食、運動不足、肥満です。過食により、血中のブドウ糖が増加しますので、運動不足などで消費しきれないブドウ糖に対して、身体は大量のインスリンを分泌して血糖値を下げようとします。インスリンの過剰分泌の状態は、インスリンの効果が低下し、身体はインスリン抵抗性を示すようになります。この状態が続くとインスリン分泌している膵臓は、機能低下にとなりますます血中の高血糖状態が持続されることになります。この状態が糖尿病です。
消費しきれない炭水化物は、脂肪細胞に取り入れられて貯蔵されます。脂肪細胞の増大は、インスリンの働きを低下させ血糖値を上昇させます。肥満度のチェックも糖尿病予防には不可欠です。その指標がBMI(ボディマスインデックス)です。
〔BMI ボディマスインデックスとは?〕
BMI=体重÷(身長m×身長m)
BMI(Body mass index)とは、身長の二乗に対する体重の比で体格を表す指数です。
BMI=22となる体重を理想としたのが標準体重となります。BMI 25以上を肥満となる基準です。
標準体重の出し方 標準体重kg =(身長m×身長m)×22
【糖尿病の種類】
〔1型糖尿病〕
膵臓のランゲルハンス島のβ細胞の破壊により、インスリンの分泌能が著しく低下しているか全く分泌されないために発症した糖尿病です。1型糖尿病は、生活習慣とは全く関係のない、自己免疫疾患が原因だとされています。以前は若年性糖尿病、インスリン依存型糖尿病と呼ばれていたものです。
〔2型糖尿病〕
先にのべたように日本人の90~95%がこのインスリンが関与する2型糖尿病です。インスリンの分泌が悪い、働きが悪いなど、インスリンが関与する糖尿病です。インスリンが分泌されているのに働きが悪いものをインスリン抵抗性といいます。このインスリン抵抗性は、脂質異常症や高血圧など他の生活習慣病との関係性が深いとされています。動脈硬化の原因にもなりますので早期の対応が望まれます。
【糖尿病の症状】
初期ではほとんど自覚症状がありませんが、進行すると多食、多飲、多尿、体重減少がよくいわれる症状です。
〔多食〕
ブドウ糖代謝が十分に行なわれないために、脂肪をエネルギーとして利用する代償代謝となる。そのため、血中の遊離脂肪酸が増加し、摂食中枢が刺激され空腹感が高まる。
〔多飲・多尿〕
糖尿病は、血糖値が慢性的に高くなります。身体は、ブドウ糖を水分とともに、尿として排泄することで、血糖値を下げようとします。大量に尿が出るようになりますが、体に必要な水分まで排泄されてしまうので、異常にのどが乾くようになります。この状況を補うために、人は水分をたくさんとるようになりさらにトイレの回数が増えるという悪循環に陥ります。糖尿病の場合は、尿に行く回数が増える「頻尿」だけでなく、1日の排尿量が増える「多尿」も起こりやすいというのが特徴となります。
〔体重減少〕
エネルギー源であるブドウ糖が十分に利用出来ないために、身体の構成組織である脂質やタンパク質もエネルギーとして使われてしまう。そのほかエネルギー源が十分に活用できず疲れやすくなることや、主に1型糖尿病の人に多いが、身体の恒常性が崩れるために、細胞の働きが低下し意識消失を起こすこともある。
血糖値のコントロールは、身体の活動の源エネルギー源と関係するため、非常に大切であることが分かるのではないでしょうか。
<Diabetes>
1-2 糖尿病のさまざまな合併症への理解
糖尿病のいちばんの怖さは、血糖値のコントロールだと思います。そのまま高血糖を放置すると、さまざまな合併症を併発します。3大合併症といわれるものに「網膜症」「腎障害」「神経障害」があります。そのほか、前回もお伝えした、心筋梗塞、脳梗塞、高血圧、脂質異常症、歯周病、認知症などがあげられます。
【糖尿病の3大合併症】
〔糖尿病性網膜症〕
糖代謝異常による高血糖が原因となる網膜の血管障害です。我が国では成人の失明原因の第1位となっています。網膜は眼底にある薄い神経の膜で、ものを見るために重要な役割をしています。血糖が高い状態が長く続くと、網膜の細い血管は少しずつ損傷を受け、変形したり詰まったりすることで、網膜が酸欠状態となります。その結果、新しい血管(新生血管)を生やして酸素不足を補おうとします。新生血管はもろいために容易に出血を起こし、網膜にかさぶたのような膜(増殖網膜症)が張ってきて、これが原因で網膜剥離を起こすことがあります。
糖尿病網膜症は、糖尿病になってから数年から10年以上経過して発症するといわれていますが、かなり進行するまで自覚症状がない場合もあり、定期的に眼科を受診し、眼底検査を受けるようにしましょう。
〔糖尿病性腎症〕
腎臓は、血液の老廃物を処理する役割を担っています。機能低下によりその機能が奪われると、体内に老廃物が蓄積されてしまいます。悪化すると腎不全となり、透析治療が必要となります。自覚症状はほとんどなく、進行してからむくみ、疲労感、かゆみなどの症状が現れます。下記のような段階を経る
- 初期症状 尿中微量アルブミン 陽性 自覚症状なし
- 顕性タンパク尿 陽性、足、全身のむくみが出現
- 腎不全 腎機能障害、尿毒症発症
- 人工透析・腎移植 定期的な人工透析を必要とする
初期症状(尿中微量アルブミン)のチェックを定期的に行うことで、疾患の進行を知ることができます。初期段階では、血糖値のコントロール、血圧コントロール、食生活(食塩、タンパク質の過剰摂取をさけるなど)など適切な対応で進行を止めることも可能です。
そのほか、腎機能の検査方法に、
〔糖尿病性神経障害〕
合併症の中で最も頻度が高く、初期段階からみられる。感覚神経、運動神経、自律神経などの末梢神経が障害される。手足のしびれ、痛み、温度の対する感覚も鈍くなり、やけどやケガに気づきにくくなり、傷も悪化しやすい。壊疽を起こしやすくなり、切断にいたる症例も少なくない。
自律神経障害により、立ちくらみ、排尿障害、便通異常、EDなど
〔急性感染症〕
白血球の機能低下により、免疫機能が低下し感染症症状が急激に悪化することもある。
〔糖尿病性昏睡〕
脂肪やタンパク質代謝によるケトン体が産生され、血液は、酸性に傾く。脳機能の低下により昏睡状態に陥ることもある。
〔低血糖発作〕
インスリンや経口血糖降下薬により、ブドウ糖の不足により、意識障害を引き起こす。
そのほか白内障、緑内障、脂肪肝、動脈硬化、心筋梗塞、脳梗塞などのリスクもあがる
1-3 糖尿病の原因と予防、肥満とは?
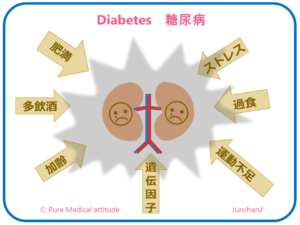
糖尿病の9割を占める2型糖尿病の発症原因は、大きく遺伝因子と環境因子となります。遺伝因子とは、遺伝体質、両親や兄弟が糖尿病であるという場合、環境因子とは、肥満、過食、高脂肪食、運動不足、ストレス、喫煙などの生活習慣病因子です。
【環境因子】
糖尿病の多くは、食べ過ぎと運動不足が大きな原因となり、体脂肪が過剰に体内に蓄積され肥満となります。糖尿病の予防のためには、食事と運動をバランスよく行うことが必須です。
肥満の体脂肪率 男性 20%以上 女性30%以上
肥満とは、単純性肥満と症候性肥満とに分けられます。
〔単純性肥満の原因〕
肥満の90%以上が単純性肥満です。食べ過ぎ、運動不足などにより、摂取エネルギーが消費エネルギーを上回るためにおこります。
- まとめ食い、メタボリックシンドロームの原因となる夜食症候群、生活パターン逆転で自律神経の乱れが肥満となります。
- 運動不足による、筋肉量減少し、基礎代謝が低下、脂肪細胞の活発化、
- ストレスによる脳内の視床下部の摂食中枢が刺激され過食となる
- インスリン分泌過剰、
- 小児期の脂肪細胞の増殖、および肥大
- 褐色脂肪細胞の機能低下
- 加齢
〔症候性肥満のとは〕
食べ過ぎが原因ではなく、下記のような疾患が原因で肥満となる
〔食事療法〕
糖尿病の治療として投薬を受けていても、食事療法を行わないと血糖値のコントロールは上手くいきません。適正エネルギー量は、年齢、性別、身長、体重、日常生活の活動量によって異なります。そして、そのエネルギーの範囲内でバランスのよい栄養を摂ることが大切です。極端な制限や食事の楽しみを奪うような食事制限は避けるべきです。栄養指導などを上手く利用するのも効果的です。
〔運動療法〕
ハードな運動をするのではなく、日常から軽い運動をすることを心がけましょう。早歩きや軽いジョギング、ラジオ体操など気軽にできることを行うことが大切です。
運動の効果
- 新陳代謝があがる 筋肉内のグリコーゲンが消費され、糖代謝が上がる
- インスリンの節約 インスリンの受容体感受性がよくなり、インスリンの必要量が減る
- 血管の老化を防ぐ 血液循環が亢進し、肺活量が増える。心肺機能向上する、血管の老化防止
- 頭脳を活性化 思考を円滑にし、敏捷性や協調性を高める
- 筋肉・体力増強
- ストレス解消 満足感が得られる
2.糖尿病、糖尿病合併症の検査
糖尿病は、血糖値のコントロールが必須です。その指標となるのが、HbA1c(ヘモグロビンA1c)の数値となります。糖尿病の判定基準をあげておきます
| 検査項目 | 判定基準値 | |
| 血糖値 | 空腹時血糖 | 126mg/dl 以上 |
| 75g経口ブドウ糖負荷試験2時間値 ※ | 200mg/dl 以上 | |
| 随時血糖(時間に関係なく採取した血糖値) | 200mg/dl 以上 | |
| HbA1c | 6.5%以上(国際標準値) | |
| ※ 75gのブドウ糖液を飲み、血糖値の経時変化を見る検査 | ||
【血液検査】
〔HbA1c〕
過去1~2カ月の血糖の状態を表します。ヘモグロビンにブドウ糖が結合したものをグリコヘモグロビンといわれていますが、何種類かある中のひとつがヘモグロビンA1cです。血糖値は、常に変化していますが、ヘモグロビンの寿命は約4ヶ月であるためにHbA1cは安定しています。そのために血糖値の指標とされています。糖尿病を血糖コントロールの様子を知ることができます。HbA1cは、血糖値や尿糖値が検査前の食事や飲酒、採血する時間によって変動するのに対し、ほとんど影響を受けないために血糖コントロールの指標とされています。
採血をして測定しまが、食事制限などはありません。
糖尿病時の血糖コントロール目標値 ヘモグロビンA1c
- 血糖正常化の目標 6.0 未満
- 合併症予防のための目標 7.0 未満
- 治療強化が困難な際の目標 8.0 未満
〔空腹時血糖〕
血液中のブドウ糖の測定、糖尿病の有無を調べる。110mg/dl 以上は、要注意
〔尿素窒素 BUN、UN〕
血中尿素窒素(BUN)腎機能の指標となります。尿素窒素はたんぱく質終末代謝産物で、腎臓から排出されますが、たんぱく質の取りすぎでも高値となり、たんぱく質摂取の指標にもなります。腎臓の働きが悪くなると高値になりますが、それ以外に、脱水、消化管出血等でも高値になります。
〔クレアチニン CRE〕
クレアチニンは、腎機能の指標となります。腎臓が正常にはたらいていれば、尿として体外に排泄されます。腎臓以外の影響は受けにくいので、腎機能、腎糸球体機能のスクリーニング(ふるいわけ)や経過観察のための検査として行なわれています。
クレアチニンは、CTやMRI、MRAなどの造影検査の時には、必ず検査される項目です。ヨード造影剤により腎機能がさらに悪くなる可能性があるからです。
〔クレアチニン・クリアランス(CCR)〕
クレアチニンは、(軽度の腎機能障害の判定には適当とはいえません。そこで診断にあたっては腎糸球体機能の変化をさらに正確に測定するクレアチニン・クリアランスを行ないます。血液中のクレアチニン量と尿中クレアチニン値を測り、計算により腎糸球体機能を調べます。
レアチニン・クリアランス値の算出式 Ccr(ml/min)=U×V/S×1.73
- U:尿中クレアチニン濃度(mg/dl)
- V:1分間尿量(ml/min)
- S:血清中クレアチニン濃度(mg/dl)
- A:体表面積(m2)
- 1.73:日本人の平均体表面積(m2, 2001年の日本腎臓学会で従来の1.48から変更)
〔尿中微量アルブミン〕
初期の腎機能障害の指標を反映します。腎臓機能低下により、タンパク質も尿中に排泄されてしまいます。その微量タンパク質であるアルブミンの検出を知ることで、ごく初期の腎障害の状態であることを知ることができます。尿で簡便に検査を行うことができます。糖尿病罹患時には、定期的な検査が望まれます。
〔尿糖〕
尿中に糖の排泄がないかを見る検査で、血糖値が高くなると尿中にも大量に糖が排泄されます。
〔尿酸 UA〕
血液中の尿酸値を調べます。体内に摂取されたプリン体は、代謝の結果、1日約0.6gの尿酸が作られます。尿酸は、人体の情報やエネルギーを受け持つ物質が分解されてできた老廃物です。この尿酸の問題がうまくいかないと痛風になるわけです。この尿酸の代謝量が多くなり、排泄が低下すると尿酸は体内に蓄積し、痛風を起こします。高尿酸は、腎機能を低下させ腎結石の原因にもなります。
そのほか、合併症の確認のためにさまざまな検査が行われます。前回ご紹介した、循環器系の検査はもちろん、肝臓が蓄えられた状態(脂肪肝)の確認のために「腹部超音波」や、神経障害の程度をみるために行う検査「末梢神経伝導速度」「運動神経伝導速度」「呼吸心拍変動係数 CVRR」なども日常的に生理検査室で行われています。
3.糖尿病のさまざまな制限
インスリン投与や経口血糖降下薬の投与量の目安に自己血糖測定が必要になります。毎日の生活の中での血糖値を知る必要があるからです。血糖値のコントロールのためには必須です。測定値をノートに記録し、診察時に医師への大切な情報提示となります。その血糖値を目安に、投薬量を決めるからです。
自分で血糖を測定するのです。指先をランセット(針)で刺し、出血させて、血糖測定器具で測定します。毎食前に測定指定していました。指先を出血させるのですから、当然痛みを伴います。そして、インスリンの投与にも、腹部や大腿部に針を使用します。穿刺に伴う痛み、採血部位からの感染症のリスクなどさまざまな影響をもたらします。
透析治療に際しては、血管をダイアライザー(人工腎臓)と繋がなければなりません。そのために。シャントと呼ばれる血管を作ります。(簡単ですが、手術となります)そして、血液を人工的にきれいにしなければなりません。人工透析は、3回程度通院が生じ、4時間ほどの透析時間の拘束を強いられます。1日おきには、病院にいかなければならないために、旅行などもなかなか行かれなくなります。旅行先の医療機関への透析受け入れを確認しなければなりません。日常の行動制限も強いられることもさまざまあります。
私の父は、昨年亡くなりましたが長年糖尿病とともに暮らしていたと言っても良いかもしれません。長年、経口血糖降下薬で治療していました。根がまじめで几帳面、民間療法などで体に良いと言われていることもさまざま行っていました。70代になってから血糖コントロールが、経口血糖降下薬では上手くいかなくなり、インスリン投与に移行しました。外出しても低血糖を日常的に気にする生活です。
86歳の時に脳梗塞を併発しました。高次機能障害でそれまで自分で血糖値を測定し、インスリン投与をしていたのが、突然できなくなりました。幸い大事に至らず発症後数ヶ月で発症前までに回復しました。
でも、退院後、血糖管理は、家族の協力が不可欠になります。高齢者の場合は、食事や日常生活、さらに通院なども、家族の協力が不可欠になります。
そして、今の医療制度では、急性期病院での治療に目処がつくと療養型医療機関に転院するように促されます。父の場合は、糖尿病のコントロールが必須でした。そのため糖尿病専門医がいるところを探さなければならなくなり、選択肢が大きく制限されます。自宅からの距離を考えると本当に限られた選択になってしまうのです。
私は、総合病院で長年勤務し、その中で多くの透析患者さまの生理検査を担当させていただきました。毎回の透析もかなりのストレスです。拘束時間のプラスし、定期的にさまざまな検査も行なわれ、そのためにもさらに時間拘束が強いられます。
いかがでしょうか?大変な病気ですよね。毎日の生活習慣を見直して、予防に心がけましょう!
今日のまとめ
- 糖尿病はさまざまな全身の合併症を引き寄せ、生活の質を下げる
- 糖尿病を放置すると、慢性腎不全を起こす。透析は避けられない。
- 糖尿病の治療と予防には、食事と運動が必須
<今週のblog>
『身近な疾患 生活習慣病』
- §1 死因の第1位の「がん」を知る 2017.6.5
- §2 循環器疾患のリスクを下げるポイント 2107.6.7
<関連blog>
『健康を考える』
- §1 自分の健康を意識していますか 2017.5.29
- §2 よく聞くけど生活習慣病とは 2017.5.31
- §3 毎日、健康生活を過ごすためのポイント 2017.6.2
<関連サイト>
- 糖尿病 Wikipedia
- 1型糖尿病 Wikipedia
- 2型糖尿病 Wikipedia
- 夜食症候群 e-ヘルスネット厚生労働省
- クッシング症候群 Wikipedia
- インスリノーマ Wikipedia
今日も最後までありがとうございました。
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております
☆個人セッション特別料金(簡易ストレスチェック付き)でご提案☆
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。当社オリジナルw-pメンタルチェック(簡易ストレスチェック)を組み合わせたパーソナルセッション。当社の簡易ストレスチェックは、仕事以外のストレス および パーソナル部分も加味した内容になっています。その場で診断からカウンセリングまで実施する内容です。お申込みこちらから ⇨ パーソナルセッション
Pure Medical attitude かたよし純子 Junchan♪ ※自己紹介はこちらから
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、6月30日(金)19~20時、アンコモンセラピー読書会(Facebook)または、HPでメッセージをお寄せください。






