元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今週のテーマは、大腸の疾患です。初回は、過敏性腸症候群、2回目は炎症性腸疾患の原因不明といわれる慢潰瘍性大腸炎とクローン病を取り上げてみました。そして、最終回は、大腸がんをまとめていきたいと思います。大腸がんは、がんの罹患率第1位、がん死亡原因の第2位となる、非常に身近な疾患です。2人に1人が、がんになる現代社会での「身近な疾患 生活習慣病」 以前のブログでも取り扱いましたが、今回はしっかりとまとめていきたいと思います。
1.罹患者数トップクラスの大腸がん理解のためのポイント3つ
1-1 大腸がんを知る、大腸がんの発生機序とあれやこれ
1-2 早期発見が完治への道、大腸がんの検査と診断へのステップ
1-3 便潜血陽性から確定診断のために行われる検査
今日のプラスα
2.大腸がんのステージ(病期)を知る
3.大腸がんの転移方法
1. 罹患者数トップクラスの大腸がん理解のためのポイント3つ
大腸がんは、日本の3大がんのひとつとされ、がんでの死亡原因、女性では第1位、全体では第2位となっています。今日はその大腸がんです。
1-1 大腸がんを知る、大腸がんの発生機序と
生活習慣病といわれる大腸がんの背景からまとめましょう!
【大腸がんとは?】
国内での罹患率、死亡原因としてあげられる大腸がんは、肺がんとともに増加の傾向にあるとされます。消化器がんの中では、消化管の最終段階となる、部分が大腸(結腸と直腸)です。とくに40歳代以降で増加し、大腸がんの発症部位として、結腸がん、直腸がんに分けられます。大腸は、初回のブログでお伝えしたように、右下腹部の位置で小腸(回腸)から大腸へ「盲腸」ここから時計回りで上に向かい「上行結腸」「横行結腸」「下行結腸」「S状結腸」「直腸」へと移行していきます。
〔比較的予後の良い大腸がん〕
他のがん同様に、初期の自覚症状はほとんど無く、健康診断の便潜血検査で発見されることが多いがんです。この段階では、ほとんどがんの初期段階で見つかりますので、健康診断は初期検査としてはお勧めの検査といえると思います。しかしながら、便が細くなる、下痢と便秘をくり返すなどの排便異常や腹痛があるなどの自覚症状がある段階では、進行がんがほとんどとされるようです。だだ、他のがんや消化器がんと比較すると、大腸がんの場合は、比較的根治可能ながんとされています。
〔大腸がんの好発部位〕
大腸がんの発症の多くは、いちばん内側の粘膜からで、粘膜細胞に出来たポリープががん化して増大したものとされます。好発部位として、S状結腸、直腸がんが大腸がんの約70%を占めるとされています。
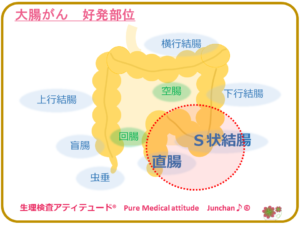
<大腸がん 好発部位>
【大腸がんの原因】
大腸がん増加の原因として、食生活、肥満、喫煙などの生活習慣があげられます。
〔食生活〕低食物繊維と高動物性食品
欧米化した食生活への変化が大腸がんが増加した理由だともいわれています。動物性脂質やタンパク質の摂取量の増加となる偏った食事、食物繊維の不足、アルコール多飲などもあげられます。これらの食生活の変化が、大腸内での便の停滞時間の延長につながっていることもリスク原因ともいわれます。
[S結腸や直腸に大腸がんが多い理由とは?]
加工食品を摂取することが多くなった現代社会では、食品の中には多くの化学物質が含まれています。大腸の内容物は、水分を多く含み、蠕動運動で大腸内を送られていきます。その間の移行中に水分の吸収が行なわれます。腸内の内容物の中には、加工食品から摂取された発がん物質も多く含まれます。排便直前の直腸とS状結腸に便として蓄えられていますが、発がん物質を含くむ便のため、腸管壁と発がん物質が接している時間がこの部位が最も長くなり、このS状結腸と直腸にがんが出来やすくなるといわれています。
〔家族性・遺伝性要因〕
家族性大腸腺腫症やリンチ症候群(遺伝性非ポリポーシス性大腸がん家系)は、大腸がんのリスクとされています。家族性大腸線種症は、大腸に複数の線種生じ、40歳までに半数の患者が大腸がんを発症するといわれているようです。
〔大腸がんのリスクファクター〕
- 食生活:低食物繊維と高動物性食品(赤肉:牛、豚、羊)、加工肉(ベーコン、ハム、ソーセージなど)
- 肥満
- アルコール多飲
- 喫煙
- 炎症性腸疾患
- 家族性および遺伝性
【大腸がんの症状とは?】
大腸がんのおもな症状をまとめておきましょう。
〔便潜血検査は必須です〕
大腸がんの初期の時点での症状は、ほとんど無症状となります。徐々にがんが進行することで、血便、排便異常、腹痛などのさまざまな症状が自覚されるようになります。大腸がんが進行するにつれて、大腸の内腔が狭くなり便の通過障害、便が細くなるという症状が見られることがあります。残便感や水分吸収などの機能障害により、便秘と下痢を繰り返す、粘膜からの出血により、便に血液が混在しますので、もし痔疾患を持つ場合には、鑑別診断が必須となりますが、健康診断で行なわれる便潜血検査での初期大腸がんの早期発見を必須としたいところです。
〔進行して狭窄すると〕
がんの進行に伴い、大腸の内腔は狭窄していきます。便の通過障害が生じ、大腸の壁、粘膜を傷つけることにより出血が起こり、便に混在してみられます。初期には、混在程度で肉眼的には見分けがつきませんが、進行するにしたがい、また通過障害により、便秘したり、水分吸収機能が低下し、下痢をしたり、下痢と便秘をくり返したりなど排便障害が見られるようになります。その他腹痛や腹部膨満感などの自覚症状もみられるようになります。
〔ジワジワ出血にも気づかない…〕
出血量が増えることで、肉眼的に赤い血便や下血したり、出血のため貧血症状などもみられるようになります。がん病変からの出血は、大量の下血となることは無く、慢性的なジワジワとした持続的な出血のため、貧血もジワジワと進行します。持続的な出血による貧血は、以外に症状に気づくにくいという特徴があります。血液検査で初めて指摘されて初めてその数字にビックリ!ということも少なくありません。貧血の精査で大きな大腸がんが腹部超音波検査で見つかることも少なくありません。人の身体は無口で、じっと何も訴えること無く頑張っ理続けてくれているのです。そう考えると身体からの小さなメッセージにも気を配りたいものです。
〔進行がんでも症状は微妙?!〕
また、がんが大きくなり、大腸の閉塞をきたすと腸閉塞(イレウス)を引き起こします。肺や肝臓などの多臓器への転移が起こり、転移した臓器症状が見られるような進行大腸がんの場合でも、大腸の症状が出現することはほとんど無いことも有るようです。このように進んだ大腸がんの症状は、がんにより腸の内腔が狭くなることによる、便の通過異常に起因する症状と、がんの病変部からの出血による症状が出現します。
〔偶然見つかることが多い大腸がん〕
健診での便潜血反応陽性後やポリープの検査、他の大腸疾患、大腸切除後の定期検査でのための大腸内視鏡検査などでたまたま発見されることも多々あるとされます。
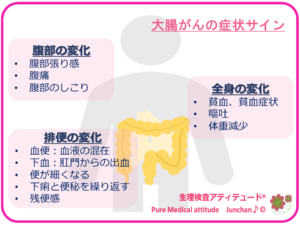
<大腸がんの症状サイン>
〔毎日の便のチェツクは必須〕
大腸のどこにがんができるかにもよりますが、大腸がんが進行するにつれて、多くの場合、何らかの症状のサインが現れます。人の身体は、それぞれの臓器が関連しあって機能しています。不都合な状況では、それぞれの臓器が身体へのサインを発信しています。大腸がんのサインでは無いかも知れませんが、その微妙なサインを受けとめることが大切です。忙しさを優先させて心のゆとりを失うことが無いように、自分の身体に気をつけてあげてください。
これらの症状は大腸がん以外の大腸の病気でも現れるため、症状だけで大腸がんを見分けることは困難です。特に大腸がんの症状として多い血便は、痔だと思い込んでしまうことがあるため注意が必要です。とくに、大腸がんでは、40歳を過ぎたら男性も女性も好発年齢のため、健診が勧められます。便の潜血反応だけでも受けることをお勧めいたします。
大腸がんに限らず、重大な病気のサインを見逃さないためにも、自分の便の状態や排便回数を日ごろから把握しておくことをお勧めいたします。自分自身の健康のためです。前述した症状が繰り返し起きたり、ずっと続いたりするなど、腹部に何らかの違和感を覚えたら、自己判断は禁物です。早めの診療機関への受診を強くお勧めいたします。
1-2 早期発見が完治への道、便潜血検査とは?
便潜血検査などのふるい分け検査で大腸がんが疑われると、さまざまな検査を行い確定していきます。初めのふるい分け検査として行われるのが、ここまでも何度も出てきた便潜血検査です。
【便潜血検査】
健康診断で行なわれる便潜血検査です。消化管出血のふるい分け検査となります。消化管のどの部位に出血があっても陽性となります。胃や大腸からの出血、また直腸からの出血ももちろん、陽性となります。人のヘモグロビンに反応しますので、目に見えない出血も、検査では見えるということになります。つまり、通常健康な人の消化管での出血は起こらないとされているからです。陽性になれば、消化管で何らかの出血があるということが言えますが、陰性の場合は、絶対ないとは言い切れないことも理解しておいて欲しいことです。きちんと採便されていないなども考えられます。気になる症状がある場合には、医師に相談することも大切です。
〔便潜血検査陽性疾患〕
便潜血陽性は、消化管での出血を見る検査です。消化管出血を伴う疾患の場合は、陽性となる検査です。おもな疾患には下記のものがあげられます。

大腸がんは、早期がんでの発見でほぼ完治するとされています。高い罹患率からも、無症状の時期の初期段階で見つけるためにも、健診などで便潜血検査を受けるように心がけることが勧められます。早期発見が求められる疾患となります。
【身体からのメッセージ、便潜血検査陽性に思う 】
生理検査アティテュード®からのメッセージ
初期段階での大腸がん、自覚症状が無くても便潜血検査でキャッチできます。
これ、自分の身体、自分の大腸からのメッセージです。ポリープやがんに粘膜が犯され、粘膜にあるがんの表面から出血のために、便に血液が混在します。見た目、肉眼的には、出血が見えなくても、わずかな出血も便潜血検査でキャッチ出来ることもあります。この検査を利用しない手はありません、と、検査技師の私は強く思うのです。検査は簡単に行えます。
〔臨床検査の進化に見る人の心〕
人は、自分の身体を見せること、排泄物を含めて老若男女、誰でも抵抗感や羞恥心を持つことがほとんどなのではないでしょうか。見せることはおろか、関連することの話をすることもためらいがあると私は思います。
それでも検査は必要です。命には変えられません。私たち検査技師が行うのも、そんな羞恥も感じる臨床検査です。採便する方も、以前の便検査に比べたらかなり楽になっているのではないでしょうか。そう考えると臨床検査学の進化にも目覚ましいものがあります。超音波診断装置の進化は実体験としてリアルに感じますけど、その他の生化学的検査、血液学的な検査もすごい進化を遂げていることを実感です。検査の種類も増え、疾患に特化した検査も多くみられます。遺伝子分野でも目覚ましいものがあり、ついていくのがやっとです(笑)
日本人が開発する検査キット、採便方法も採取する人にも優しくなっていませんか?私は、そう感じます。日本人が得意とするところです。検査機器も国産が私は好きです。使う人が使い勝手の良い、人間工学が考えられているからです。医療も多くの開発者に支えられて進化しているのですよね。人間はお互に助け合いながらその歴史を歩み続けている。そんなことを、今日は「便潜血検査」から連想しています。
そして、その便潜血検査が人の命をすくことも少なくないのです。
〔何も症状が無くてもシビアな状況も〕
14年前の春、私の母が大腸がんに罹患したときのことです。母はその当時、循環器内科に私の勤務していた病院に定期的に受診していました。「何となくお腹が変な感じがする」ただそれだけの感覚で主治医に便の検査をしてください。と申し出たそうです。しかし、その検査で陽性となり、大腸内視鏡検査を実施、内視鏡終了後その場で「大腸がんのようです。」と、宣告されて、そのままさまざまな術前検査を予約して、連休明けには手術へと、あっという間の日時でした。
外科に転科したのち、正確な病変部位を確認するために、大腸の造影検査をします。その時担当してくださった外科医師いわく、「思っていたよりも病変部位が狭くなっていた、もう少し遅れたらイレウス(狭窄)していたところだった」と言われました。けっこうギリギリの状態だったようです。狭窄していたら、もっと深刻な事態となり、手術時期も遅れたかもしれません。ほとんど症状らしい性がなくてもシビアなこともあるのだということを認識させられた事実でした。
〔あっさり告知は当たり前?!〕
その母はその後再発することもなく、今から3年前の6月に他界いたしました。「がん告知」あっけなく内科の消化器医に告知されたことに対して母は、「そうだと思った」と私以上にあっさりと言っていたことをよく覚えています。私は内緒にしてよと思い、その間もなく告知したことに対していささか何だかなぁとも思いました。でも今では逆に良かったと思っています。4月から着任したばかりの私もよくわからない医師でしたが、その後前回お話した、私自身の大腸内視鏡検査もその女性医師に担当していただきました。さっぱりとした性格のとてもステキな女性医師です。私の超音波検査に対しても信頼していただいていました。今はどうされているのか・・・
1-3 便潜血陽性から確定診断のために行われる検査
便潜血検査は、消化管全体からの出血が疑われます。そのため次の確定診断ににつながるさまざまな検査がおこなわれます。
【便潜血陽性から次の精密検査】
消化管出血の原因検索が行われます。精密検査で行われることが多い検査には、胃内視鏡検査、大腸内視鏡検査、直直腸指診、注腸造影検査などの検査が行われます。
〔直腸指診〕
肛門に指を入れて、直腸内のしこりなどの異常の有無を調べます。
〔内視鏡検査〕
大腸内視鏡は、肛門から内視鏡を挿入して、直腸から盲腸までの大腸を詳細に調べる検査です。胃や大腸の内視鏡検査では、病変が見られた場合、病変部の観察を行い、そのまま組織を採取し、病理細胞診検査が行われの確定診断に回されることがあります。ポリープなどが発見された場合は、その場で摘出されることもあります。まれに出血や腸の穿孔などが起きることもゼロではありません。
〔注腸造影検査〕
肛門から造影剤(バリウム)と空気を注入して、大腸全体をX線にて撮影し、ポリープなどの隆起性病変や、狭窄部位を発見することができます。内視鏡で大腸がんと診断されたのち、手術前に病変部の位置や大腸の狭窄の程度などを事前に評価するためにも行われます。
[検査前の処置]
【大腸がんと診断されたら】
大腸がんが確定診断となったのち、さまざまな画像診断も行われます。
〔画像診断〕
CT、MRI、腹部超音波検査などが行われます。がんの周囲組織などへの浸潤、リンパ節転移など、がんの進行度合いを調べるために行われます。
〔PET:positron emission tomography (陽電子放出断層撮影)〕
全身のがん細胞を検出するための検査となります。放射性ブドウ糖液を静注し、その取り込みの分布状態を撮影することで、がん細胞の検出を行う検査です。他の画像診断など(超音波検査、CT、MRI、病理検査など)での判断が難し場合や、腫瘍マーカーなどの異常が有り、転移や再発が疑わしいときなどにも行なわれることがあります。
【その他の検査】
〔大腸がんでも行なわれることがある血液検査:腫瘍マーカー〕
通常の血液検査や生化学的検査とともに、腫瘍マーカーが測定されます。大腸がんでは、おもにCEAとCA19-9といわれる腫瘍マーカーが一般的に行なわれています。
[腫瘍マーカーとは?]
腫瘍マーカーとは、がんの診断の際に用いられる補助診断です。身体のどこかにがんが潜んでいるときによく異常値として、上昇することがあるもので、特定のがんに特異的に異常を示すものではありません。言い換えると、大腸がんが疑われているときに検査される、CEAやCA19-9などの腫瘍マーカーは、他のがんや疾患でも上昇することがあるという検査だということです。あくまでも目安のひとつの手段だということです。
高値の場合は、他の検査と組み合わせで判断し、陰性の場合は、完全否定はできないともいえるのです。進行大腸がんの場合にでも異常がない場合もあり、これらの腫瘍マーカーでの早期がんの発見は出来ないということでもあります。腫瘍マーカーマーカーには、多くの種類があります。疑われるがんの種類に対して、選択して検査をすることができます。転移や再発の評価指標や治療の効果の判定などに対してもおこなわれることの多い検査です。
2.大腸がんのステージ(病期)を知る
多くの大腸がんは、大腸の粘膜から発生し、その進達度により病期が決められます。
【大腸がんの発生初期】
大腸の粘膜の細胞に良性腫瘍のポリープ(腺腫)として出来たものが一部がん化して増殖したものと、正常粘膜から直接がんが発生する平坦型や陥凹のがんがあるとされています。
粘膜の表面から発生した大腸がんは、大腸壁に侵入し、粘膜下層から筋層へと浸潤し、がんは進行するしたがい、リンパ節や肝臓、肺など他の臓器にも転移します。粘膜下層でとどまったがんを早期がん、筋層まで広がったがんを進行がんと呼びます。多くの大腸がんは、腺がんに分類され比較的おとなしい、ゆっくりとした分裂を繰り返す性質の高分化がんとされます。
【大腸がんの深達度 ステージ(病期)分類】
大腸がんの深達度は、大腸の壁どの程度まで深い位置に達しているかにより、早期がんと進行がんに分けられます。
- 早期がん:粘膜内、粘膜下層まで、粘膜下層までの場合は、粘膜下層以下に浸潤するも可能で有り
- 進行がん:固有筋層まで浸潤している状態、がんの達成度や周囲への転移の有無はさまざま

〔大腸がんのステージ分類〕
大腸がんの場合は、固有筋層まで達した進行がんでも、根治切除は可能で、治癒率も高く比較的予後は良いとされています。がんのステージ分類は、壁への深達度と、リンパ節転移の有無や数、多臓器への転移などで決められています。大腸がんのステージは、5段階に分かられて、進行度が最も低いステージ0から進行度が最も高いステージIVまでに分類されています。手術後は、切除したがんやリンパ節を病理組織診断で詳しく調べたのちの病期が決められます。

<大腸がんのステージ分類>
3.大腸がんの転移方法
がんが進行していくと、転移が見られるようになります。
【がん細胞の転移方法】
がんのステージ分類に関係する4つの転移方法をまとめておきましょう
〔リンパ節転移〕リンパ管からのリンパ節への転移
全身のリンパ管を通り、リンパ節に流れていきがん細胞が拡がる転移です。大腸に流れるリンパ液からがん細胞が侵入し、全身にながれるリンパ液として運ばれていく。リンパ液から全身のリンパ節へとがん細胞を導きます。リンパ切に侵入したがん細胞はそこで増殖していきます。この過程がリンパ節転移です。大腸がんの場合でも、がん病変近位のリンパ節への転移として腹部超音波検査でもがよくリンパ節転移が観察されます。
超音波画像でも、正常のリンパ節とがん転移したリンパ節とはあきらかに形状や大きさが異なるために比較的観察が脳となります。通常、病変部位の近位から徐々に、リンパ節転移の範囲を拡大して行くように見られます。
〔血行性転移:遠隔転移〕
血行性に転移するものをそのまま血行性転移といい、原発巣となる大腸の血管から血液中に侵入して、遠くの離れた臓器の血管からがん細胞が侵入して、侵入した先の肝臓や肺などでがん細胞が増殖し、病巣をつくることを、遠隔転移といい、その転移方法が血行性転移となります。大腸がんの遠隔転移を発症しやす臓器は、肝臓や肺です・
〔がん浸潤〕
ステージⅡ期の状態での転移方法です。大腸がんは、大腸壁の内腔部分の粘膜に発症します。粘膜から壁の奥深くへと進行しやがて壁の外部に到達し、周囲の接する臓器へと拡がりを見せていきます。ジワジワと滲み入るように拡がる様を、がん浸潤といいます。
〔腹膜播種〕
腹膜播種とは、種がばら撒かれるように、がん細胞が転移する様子として表現されています。がん浸潤で壁を進行したがんは、壁を突き破ったのちに、腹膜に到達します。腹膜内でがん細胞が散りばめられていき、全体に拡がりはめます。さらに、進行すると腹腔無い全体にがん細胞が拡がり、腹水、発熱、嘔吐などの症状としてあらわれるようになり、この状態をがん性腹膜炎といいます。
※検査技師ひとくちメモ[目に見えないサイズでの転移もある]
遠隔転移は、眼に見えない状態、つまり、術前などの検査で見えるサイズになっていない状態でも、すでに転移している。術後すぐにこの様な辛い事実も多く、私自身もいくつもの症例を見てきています。ようなことがあるということも知っておく必要もあるのかと思います。
そして、超音波検査でもがん浸潤の評価も行います。がんが疑われる所見が有る時は、その病変部分の周囲をじっくりと観察してていき、境界が明瞭に見える化、否かで判断していくます。
直腸がんの場合、手術での切除で直腸を残せない場合が生じることもあります。その際は、人工肛門(stomaストーマ、ストマ)を腹部に造設することになります。ストマに関しては、ネット検索すると様々なものがあります。
今日のまとめ
- 大腸がんは40歳以上でリスクが上昇し、早期がんでの発見では、ほぼ完治するといわれています
- 早期がんの発見は、健診などで見つかることの多い便潜血検査が効果的
- 便潜血の陽性は、消化管からの出血が疑われる、放置しないで、次の検査をず行うことが必須です
いよいよスタートします!
THINK YOUR LIFE -ミドルエイジとともにside by side-
「実践できる健康講座」5月に初回講座決定しました!
今回のテーマの胃痛の理論をさらに詳しく説明いたします。さらに今ある、ストレス分析から、ストレスを手放す方法を実践して戴き、体験することができます。初回特典サービスもあります。

そしてもうひとつ耳寄りなお知らせです!
HEALTH TALKING ワンコイン500円で参加出来る 初回4月11日(水)スタート
『気軽に健康トーク』の場がスタートいたします!
※Pure Medical attitudeのHPサイトは、こちらから

<Pure Medical attitude のblog>
「今週のテーマの関連ブログ」
・身近な疾患 生活習慣病 §1 死因の第1位「がん」を知る 2017.6.5
今週のテーマ
「大腸の悩ましい疾患を知る」2018.4.2~
- §1 大腸の機能障害IBSとは? 2018.4.2
- §2 ストレスが原因?炎症性腸疾患 2018.4.4
最近のブログ
「尿と膀胱のきになるあれこれ」 2018.3.26 ~2018.3.30
- §1 排尿のメカニズム 2018.3.26
- §2 悩ましい排尿トラブル 2018.3.28
- §3 尿路系に発症する疾患 2018.3.30
「胃への気づかい」2018.3.19~
- §1 胃の働きと機能の理解 2018.3.19
- §2 胃潰瘍と胃の炎症性疾患 2018.3.21
- §3 治りやすい胃がんそのための早期発見 2018.3.23
「膵臓の声を聴く」2018.3.12~
- §1 膵臓の位置と役割 2018.3.12~
- §2 膵臓の炎症性疾患「膵炎」とは? 2018.3.14
- §3 発見が遅れる、膵がんとは? 2018.3.16
「CKDを知って欲しい」 2018.2.26~
- §1 腎臓の構造と慢性腎臓病(CKD)の定義 2018.2.26
- §2 腎臓のはたらき、機能を知る 2018.2.28
- §3 CKDのステージ理解と対応その1 2018.3.2
- §4 CKDのステージと対応その2 2018.3.5
- §5 メタボへの対応でCKDから守る 2018.3.7
- §6 食事療法と運動のポイント 2018.3.9
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
☆Healthパーソナルセッション特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、実際のエコー検査を行なっている検査のプロ「超音波検査士」のライセンスを持つ臨床検査技師、そして健康のプロ、健康に関する知識を併せ持つ「健康管理士」の資格を持つNLPトレーナーが個々にふさわしい健康アドバイスをいたします。健診結果をご持参ください。そこにある実際のデーターを臨床検査のプロが分析して、健康アドバイスをいたします。
健診結果がよくわからない、異常値を直したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせて持ち、大学でも心理学を学んでいます。
お申込みは ⇨ Healthパーソナルセッション
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
THINK YOUR LIFE -ミドルエイジとともに-side by side-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆Relieve Space おしゃべり解放空間♪再開します!☆
昨年5月から仕事の関係で中座しておりました「だべり場空間」が戻ってきました!
詳細はこちらから 「Relieve Space」
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、4月23日(月)となります。HPイベント、Facebookイベントからお申し込みください。






