元気&HealthのJunchanのblogにご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪ 今週は、ちょっと気なる話題「心不全」を取り上げています。前回のブログでは、心不全の定義を中心に、重症度の判定基準や心臓のメカニズムの再掲などをまとめています。今回も最新のガイドラインの内容を中心に、心不全となりやすい疾患を中心にまとめていきたいと思います。死亡原因の内訳からみても、心不全は心疾患の中でも死亡数の多い疾患としてあげられます。心不全を招くおもな原因疾患や、プラスαでは、心臓リハビリテーションの情報をまとめていきます。ぜひ、最後までおつきあいください。
1.心不全を引き起こす心疾患のおもなもの3つ
1-1 心不全を起こす疾患の分類
1-2 心不全の原因のトップにあげられる「虚血性心疾患」
1-3 血行動態の異常「高血圧」と「弁膜症」による心不全
今日のプラスα
2.心臓リハビリテーションとは?
3.包括的心臓リハビリテーションの活用とは? 疾病管理の構成要素
生理検査アティテュード®からのメッセージ
・呼吸苦で横になれない、でも検査しなければならない
1.心不全を引き起こす心疾患のおもなもの3つ
心不全を引き起こすリスクを軽減するためにも、原因疾患を把握して戴けたらと思います。今回は、主たる原因となる心臓疾患を中心にまとめていきたいと思います。
1-1 心不全を起こす疾患の分類
心不全の原因が、心臓の場合はもちろんのこと、さまざまな疾患があげられます。その原因の分類から見ていきましょう。
【心不全の原因疾患の分類】
国内での心不全の原因疾患として、主なものに①虚血性心疾患、②高血圧、③弁膜症があげられますが、心疾患が原因のものと心臓以外のものとに分けてみましょう。
❍心臓に原因がある心不全
- 心筋組織の直接的障害による発症 :心筋梗塞、心筋症など
- 心筋組織への長期的負荷による発症 :弁膜症、高血圧など
- 血行動態の悪化を招くことが原因となる発症:頻脈性ないし徐脈性不整脈など
❍心臓以外が根本原因の心不全
- 全身性の内分泌・代謝疾患、炎症性疾患など表現型としての心不全
- 外的因子による心筋障害が原因となる発症 :栄養障害や薬剤、化学物質 など
【心筋の異常による心不全】
虚血性心疾患に代表される心筋異常による疾患です。疾患が原因となり心筋障害が引き起こされ、心不全の原因となるものです。
〔虚血性心疾患〕
- 虚血性心筋症
- スタニング(気絶心筋)
- ハイバネーション(冬眠心筋)
- 微小循環障害:毛細血管や細動脈・細静脈などの血管障害
〔心筋症:遺伝子異常を含む〕
- 肥大型心筋症:原因不明の心筋肥大がある状態
- 拡張型心筋症:心室壁の菲薄化、心筋の収縮力が低下し内腔が拡張した状態
- 拘束型心筋症:拘束性の拡張障害と拡張期容量の減少
- 不整脈原性右室心筋症
- 緻密化障害 :左室の内腔面がまばらに弛緩している状態
- たこつぼ心筋症:左心室心尖部の一過性収縮低下により起こる、左室収縮末期像がたこつぼに似ている
〔心毒性物質など〕
- 習慣性物質:アルコール、コカイン、アンフェタミン、アナボリックステロイド
- 重金属 :銅、鉄、鉛、コバルト、水銀
- 薬剤 :抗癌剤(アントラサイクリンなど)、免疫抑制薬、抗うつ薬、抗不整脈薬、NSAIDs、麻酔薬
- 放射線障害
〔感染性〕
- 心筋炎:ウイルス性・細菌性・リケッチア感染など、シャーガス病など
〔免疫疾患〕
- 関節リウマチ
- 全身性エリテマトーデス
- 多発性筋炎
- 混合性結合組織病 など
〔妊 娠〕
- 周産期心筋症:産褥心筋症を含む
〔浸潤性疾患〕
- サルコイドーシス
- アミロイドーシス
- ヘモクロマトーシス
- 悪性腫瘍浸潤
〔内分泌疾患〕
- 甲状腺機能亢進症
- クッシング病
- 褐色細胞腫
- 副腎不全
- 成長
- ホルモン分泌異常など
〔代謝性疾患〕
- 糖尿病
〔先天性酵素異常〕
- ファブリー病
- ポンペ病
- ハーラー症候群
- ハンター症候群
〔筋疾患〕
- 筋ジストロフィ:遺伝子の異常で筋肉が衰えていく疾患
- ラミノパチー :遺伝子変異による筋疾患
【血行動態の異常による心不全 】
高血圧や心臓にある弁の機能異常などにより、血液の流れに異常をもたらすことで引き起こされる心不全です。
〔高血圧〕
〔弁膜症・心臓の構造異常〕
- 先天性(先天性弁膜症、心房中隔欠損、心室中隔欠損、その他の先天性心疾患)
- 後天性(大動脈弁・僧帽弁疾患など)
〔心外膜などの異常〕
- 収縮性心外膜炎:心膜(心臓を包む嚢状の袋)の炎症により、心外膜の繊維化、肥厚、石灰化した状態
- 心タンポナーデ:心膜の炎症や出血などの原因により、心臓を圧迫し拡張・収縮に影響を与える
〔心内膜の異常〕
- 好酸球性心内膜疾患
- 心内膜弾性線維症 :心内膜の膠原線維、弾性繊維の増生
〔高心拍出心不全〕
- 重症貧血
- 甲状腺機能亢進症
- パジェット病:骨代謝回転が亢進する成人の骨格の慢性疾患で、合併症として心不全を招く
- 動静脈シャント
- 妊娠
- 脚気心
〔体液量増加〕
- 腎不全
- 輸液量過多
【不整脈による心不全】
脈(心臓の拍動)が乱れる不整脈原因となるもの。頻脈になると、収縮機能が低下してしまい、心臓は十分に血液を送り出すことができなくなります。また、徐脈になっても、組織への血液供給量が低下し、栄養不足や酸素不足となります。
〔頻脈性〕
- 心房細動
- 心房頻拍
- 心室頻拍 など
〔徐脈性〕
- 洞不全症候群
- 房室ブロック など
<心不全の原因疾患>
1-2 心不全の原因のトップにあげられる「虚血性心疾患」
虚血性心疾患とは、心臓に酸素や栄養を供給する冠動脈が動脈硬化などにより狭くなったり、閉塞したりすることで、心筋に血液が聞き届かなくなることにより引き起こされる、心筋虚血の状態となる疾患です。
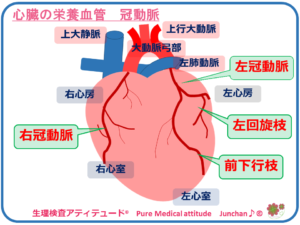
【心臓の栄養血管・冠動脈】
心臓の働きは、全身の器官や組織、細胞に栄養と酸素を血液を送り出すことで供給する大切な役割を担っています。休むことなく1日に約10万回も収縮・拡張を繰り返しています。この過激とも思える仕事をするためには、心臓そのものにも新鮮な血液を送ることが大切です。その役目を負うのが心臓を取り囲むように走行している冠動脈です。
<心臓の栄養血管・冠動脈>
【虚血性心疾患とは】
虚血性心疾患とは、この冠動脈が、動脈硬化により狭窄や閉塞することにより発症します。心筋への酸素や栄養供給が不足し、虚血を生じて種々の症状を示すものが虚血性心疾患となります。心筋へ栄養を送る役割をしている冠動脈が動脈硬化などで狭くなることで、血流状態が悪化し、心筋に必要な血液が不足し、胸痛が生じる状態が狭心症です。冠動脈が完全に閉塞すると、心筋が壊死し、心筋梗塞となります。
虚血性心疾患として、原発性心停止、狭心症、心筋梗塞、心不全、不整脈があげられます。
【虚血性心疾患の原因、動脈硬化とは?】
動脈硬化とは、加齢により血管が硬くなり、血管の壁に脂肪などが蓄積され、プラークを形成します。プラークは、血管壁が盛り上がり、血管の内腔が狭窄した状態となる血液の通過障害を引き起こします。以前のブログの一部再掲です。
動脈硬化とは?動脈とは、心臓から送り出される血液を全身に運ぶ役割を担う血管です。 動脈硬化とは、弾性力が失われて硬くなった状態をいいます。加齢による変化や動脈内にLDLコレステロールがたまり、血管の内腔が狭小化して弾性が失われていく状態を動脈硬化といいます。自覚症状はないが、さまざまな合併症を誘発します。 |
動脈が硬くなると。。。
- しなやかさが失われ心臓に負荷がかかる
- 組織や臓器に必要な量の血液が送られないため正しく機能しなくなる
- その結果、組織、臓器に壊死することもある
- 血管のしなやかさが失われ、もろくなり破れやすくなる
【虚血性心疾患の原因】
おもな原因となる危険因子は、高血圧症、糖尿病、高脂血症、高尿酸血症、肥満、喫煙などとなります。
動脈硬化が進み、何かの原因で血管内のプラークが破れて冠動脈の血管内に血栓ができ、完全に詰まって心筋に血液が行かなくなった状態が心筋梗塞です。心筋に血液が行かない部分は、壊死してしまい、その部分が大きくなると心臓の収縮・拡張ができなくなるため、命にかかわる重篤な状態に陥ります。
この心筋虚血により心筋の収縮力が低下すると虚血性心不全となります。心室細動など致命的な不整脈を引き起こす原因とも言われています。
【虚血性心疾患の危険因子】
- 加齢 男性45歳以上、女性55歳以上
- 冠動脈疾患の家族歴:両親、祖父母、兄弟、姉妹
- 喫煙
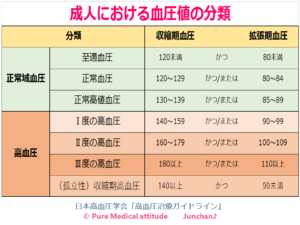
- 高血圧:収縮期血圧140以上あるいは拡張期血圧90mmHg以上
- 肥満 :BMI 25以上、かつ 腹囲径 男性85cm、女性90cm以上
- 耐糖能異常(境界型および糖尿病型)
- 脂質異常症(高コレステロール血症、高トリグリセリド血症、低HDLコレステロール血症)
- メタボリックシンドローム
- 精神的、肉体的ストレス
1-3 血行動態の異常「高血圧」と「弁膜症」による心不全
心不全の原因と多いものに、「高血圧」と「弁膜症」があげられます。
初めに血圧の復習から、以前のブログの再掲です。
<血圧とは? 血管内の圧力>心臓の収縮と拡張により、大動脈に送り出される時に、血管壁にかかる圧力です。血液循環(肺循環・体循環)に必要な血液の圧力が「血圧」です。 《収縮期血圧 最高血圧》心臓が収縮する時(収縮期)の圧力、収縮の際にいちばん高い圧力を必要とします。血管の弾性力に作用します。 《拡張期血圧 最低血圧》全身から血液が戻った状態、心臓が拡張している状態(拡張期)です。大動脈が収縮している状態です。 血圧=心拍出量×末梢血管抵抗 ※心拍出量:心臓が1分間に送り出す血液量 ※末梢血管抵抗:血管の内腔や弾性力に大きく影響 一般的に動脈硬化が起こっている血管は、血管抵抗が高まっています。動脈硬化は、全身の動脈、毛細血管でも起こります。 |
【高血圧により促進される動脈硬化が心不全へ】
前述した動脈硬化の原因のトップにあげられるのが、高血圧です。高血圧が心不全の原因となるとされる要因は2つあります。
その1 血管への負担:収縮機能障害
高血圧の状態が持続すると通常よりも高い圧力が血管壁に加わります。心臓の栄養血管となる冠動脈の壁にも当然その状態となり、血管壁は肥厚し、動脈硬化の要因となります。その他、高血圧と合併する動脈硬化を促進する因子として、肥満、糖尿病、高脂血症などがあげられます。さらに動脈硬化は進行していくことになります。心筋の機能はさらに低下し、収縮機能不全となります。
その2 しなやかさの消失:拡張機能障害
高血圧状態心臓に過大な負荷がかかり、そのため心筋細胞が肥大することにより、間質の線維成分が増加することになります。心臓の拡張期のしなやかさが低下し、肺に血液がうっ滞を起こし、拡張機能不全型心不全を発症します。この拡張機能不全型心不全は、高齢者に多くみられ、息切れ、呼吸困難などの症状を呈します。
【血圧のしくみ】
血圧が高くなる要因として、心拍出量と末梢血管抵抗があります。
心拍出量は、自律神経で支配されています。交感神経優位な時は、多くの血液を必要とするため、心拍出量は増加しますが、休息状態のときは、心拍出量は低下し血圧も下がります。また血液中の塩分濃度にも影響します。血中のNa量が増えると、水分を多く必要とし、血中の循環血漿量は増加するために、血圧は高くなります。
- 血圧が高すぎる → 高血圧 生活習慣病の危険性の増大
- 血圧が低すぎる → ショック 十分な循環が維持できない
<高血圧の分類>
【弁膜症と心不全】
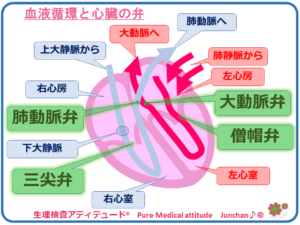
心臓には4つの部屋があり、血液はこの部屋の中を一定方向に流れています。部屋の出口に血液が逆流しないように弁膜があります。この心臓弁膜の異常が弁膜症となります。部屋が4つありますので弁膜も4つあり、心臓のポンプ機能を支えているのが心臓の中にある内4つの弁ということになります。今、こうしている間にも、心臓は拍動し、心臓の弁膜は開閉しているということです。
〔心臓の4部屋の出口にある弁膜〕
全身から心臓に戻ってきた静脈血(酸素の少ない血液)は、右心房に入ります、右心房から右心室に送られますが、その右心房の出口には、「三尖弁」があります。右心室から血液は「肺動脈弁」を介して肺に送られ、血液は酸素を多く含んだ動脈血となり、肺静脈から左心房へ流入し、さらに左心室へ送られます。この左心房の出口には、「僧帽弁」があります。左室から「大動脈弁」を介して、全身に送られます。
- 右心系:肺動脈弁、三尖弁
- 左心系:大動脈弁、僧帽弁
〔弁膜の2種類の異常〕
心臓弁膜症は、この弁の開閉がうまくいかない状態、弁膜の異常は、狭窄と逆流の2種類となります。両方の異常がある場合もあります。弁の動きが悪くなると、出口の狭窄となります。完全に弁が開かずに、血液の流れが滞り、流れにくくなります。弁が完全に閉まらなかったりすることで、閉鎖不全となり血液の逆流が起こります。心臓のある4つの弁でこの状態が起きるために、8タイプの弁膜症があることになります。弁膜症の多くは、左心系にある大動脈弁、僧帽弁で起こるとされます。いずれにおいても、障害が強度になると心不全となります。
- 狭窄症 :弁の開放不十分、そのため血液が滞る
- 閉鎖不全症:弁が完全に閉じない、血液の逆流が起きる
<血液循環と心臓の弁>
〔おもな弁膜症と症状〕
〔弁膜症の症状〕
弁膜症の自覚症状は、息切れ、動悸、全身倦怠感、浮腫などの心不全症状や不整脈がみられます。
・僧帽弁狭窄症(MS)
左房と左室の間の僧帽弁の開放不十分となり、拡張期に左房から左室への血液滞ります。初期には、運動時の呼吸苦がみられることがあります。
・僧帽弁閉鎖不全症(MR)
左房と左室の間、僧帽弁が完全に閉じないために血液が逆流してしまいます。収縮期に血液の逆流が起こり、左心負荷となり心拡大をきたします。急性に生じると、肺水腫や心不全などの激しい症状がみられます。慢性の場合は心不全を起こし日常生活に支障をきたすことがあります。
・大動脈弁狭窄症(AS)
大動脈弁の開放が不十分で、収縮期に左室から大動脈へ血液を拍出するときの障害となります。運動時に狭心症を招くことがあり、心不全がある場合は、運動中に疲労感や息切れなどを起こします。重度の大動脈弁狭窄症では、血圧の突然低下を生じ、運動中に失神することもあるとされます。初めは動悸、息切れ、悪化すると狭心症、失神、心不全などを引き起こします。
先天異常による大動脈弁狭窄症の場合は、成人になるまで症状が現れないことがあり、最近は加齢による動脈硬化による弁の変性が原因となることもあります。
・大動脈弁閉鎖不全症(AR)
大動脈へ送られた血液が逆流します。おもに、大動脈の動脈硬化の影響により弁の変性が起こり、発症するタイプも増えています。症状としては、息切れ、むくみ、胸の痛みなどがでてきます。
2.心臓リハビリテーションとは?
心臓リハビリテーションということばを聞いたことがあるでしょうか?
【心臓リハビリテーションとは?】
心臓リハビリテーションとは、心疾患での体力低下の回復や、精神的サポートを行いながら、社会生活への復帰を促し、心臓疾患の再発予防や、質の高い生活を維持するためのリハビリテーションです。運動療法、患者教育、生活指導、カウンセリングなどの総合プログラムにより構成されています。
心筋梗塞や狭心症などの虚血性心疾患や心臓手術後の方は、心機能が低下し、安静生活により運動機能や身体調節機能も低下しています。そのため、退院後すぐの社会生活への対応が懸念され、本人の不安解消のためにも総合的なサポートが必要とされます。
再発予防のための知識を学ぶことや、日常生活での注意点などの敎育が必要となります。大きな原因となる動脈硬化の進行を防ぐことも必須となります。そのための食事療法、禁煙指導、運動療法絶対的に必要となります。
これらを総合的なプログラムを行うことで、さまざまな良い効果が得られることがすでに分かっています。
心臓リハビリテーションの効果
心臓リハビリをすることにより、動作が楽になり、自覚症状が軽減されます。身体状況が改善することで、メンタルにも良い効果があられます。不安やうつ状態への改善が見られ、身体面と心理綿とともに良い方向に改善されていきます。心疾患の予防効果も上がり、再発率、死亡率の減少につながり、総合的、多面的な効果が期待されます。
1) 運動能力の向上、体動が楽になる。
2) 狭心症、心不全の症状が軽減される
3) メンタルの向上、不安やうつ症状が改善し、心の安定が得られる
4) 動脈硬化のもとになる危険因子の改善
5) 血管内皮機能の向上、自律神経のバランスの改善、血栓予防
6) 心筋梗塞の再発の減少、突然死や死亡率が減少する
3.ガイドラインによる、心不全の疾病管理の内容とは?
ガイドラインの中では、疾病管理プログラムとして、具体的な内容をあげています。その概略をまとめておきたいと思います。
①自らの納得に基づく敎育とセルフケア
自分自身の状況を理解し、自らの積極的な治療へ決定と参加型治療を受けることが求められています。心不全となった自己に対して、適切なセルフケアに実践が、病状の憎悪への予防に重要な役割を果たすとし、セルフケアへの能力を向上させることで、生命予後やQOLの改善が期待できるとされています。さらに医療従事者は適切な評価と本人および家族への敎育や相談支援をすることでセルフケアの向上に努めるとされています。
〔疾患へ敎育〕
敎育に関しては、本人のヘルスリテラシーを考慮し、理解度に合わせて、方法や教材を有効的に活用して行うことが重要性とされています。心不全に対する病識や、治療、生活に関係する敎育や支援を示しています。本人、家族や介護者に対しての、心不全の病態、基礎的な心疾患、息切れ、むくみなどの症状に対して主要症候の情報提供も行います。
[症状の理解とチェック]
本人、家族、介護者に対して、息切れ、易疲労感の増強の有無、労作時息切れ、安静時呼吸困難、下腿浮腫、食思不振、悪心、腹部膨満感、体重増加、倦怠感などの心不全増悪に対する症状の把握
[症状のモニタリング:自己観察の必要性理解と方法]
心不全増悪の症状や徴候を早期に発見することで、すみやかな受診と早期の治療開始を行うことができる。上記の心不全の増悪症状の自己観察、毎日の体重(毎朝,排尿後)、血圧、脈拍などの測定。
呼吸困難、浮腫などの症状に気づく、急激に体重が増加などに際して、自らの活動制限や塩分制限を厳しくすることや、早めの受診することが大切です。
服薬などの治療の中断はによるリスク説明、定期的に治療への理解度や確認など、治療内容の説明の是正、敎育の強化などの実施求められています。特に、高齢者、独居者、認知機能障害がある場合などのセルフケア能力に限界がある人に対して、家族教育、支援とともに、訪問診療や訪問看護などの支援の積極的活用が求められています。
②社会活動と仕事
心不全が生活に及ぼす影響は、身体機能の低下だけではなく心理的適応にも依存しています。本人が、社会的あるいは精神的に隔離されないような配慮が必要です。活動能力に応じた社会的活動をすすめ、可能であれば運動能力に応じた仕事を続けることが求められます。病態や症状に合わせた就労環境を支援することが大切です。
③塩分・水分管理
全細胞外液量は体内ナトリウム量により決まります。慢性心不全では減塩によるナトリウム制限が重要とされています。ACCF/AHAの心不全ガイドライン(2013)では、ステージ Cあるいは Dの場合、1日3 g未満、ESCのガイドライン(2016)では1日6 gを超える塩分過剰を避けるよう推奨されています。さらに、重症心不全ではより厳格な塩分制限を必要としています。
④栄養管理
心不全での低栄養状態は、生命予後を悪化させるとあります。腸管浮腫に伴う吸収障害や透過性の亢進や、右心不全に伴う食欲低下が低栄養状態を引き起こす原因として考えられています。高齢者の心不全では、エネルギー摂取量の不足、消費の増加、同化作用の障害などにより複合的に低栄養状態となり、水分貯留や感染を生じやすいとされています。生活環境に応じた栄養指導が必要とされています。
⑤旅行
航空機での旅行や高地、高温多湿な地域への旅行では注意が必要とされます。一般的には短時間での航空機利用は、他の交通機関によりも好ましいとされますが、長時間の航空機は、重症患者では増悪のリスクが高いとされます。
⑥感染予防とワクチン接種
感染症、とくに呼吸器系感染症は、心不全増悪のリスクになります。インフルエンザおよび肺炎球菌に対するワクチン接種を受けることが望ましいとされています。
⑦喫煙
喫煙はあらゆる心疾患の危険因子となります。心不全では、禁煙により死亡率や再入院率が低減することが示されています。
⑧アルコール
アルコール性心筋症が疑われる場合は、禁酒が不可欠となります。その他の場合は、適切な飲酒習慣とし、大量
飲酒は厳禁です。
⑨身体活動
非代償性心不全の急性増悪時には運動は禁忌とされています。活動制限と安静が必要とされています。
高齢患者においては加齢による退行性変化および廃用性変化により、ADL(日常生活動作)が低下します。下肢筋力やバランス機能の低下が著明なため、容易に転倒やすく、排泄行動や家事、社会活動など、日常生活全般に影響します。ADLの評価は重要であり自立歩行、階段昇降など身体活動の評価と、排泄行動、入浴、食行動、家事などの日常生活動作能力を評価する必要性があります。
適度な運動は、運動耐容能を増加させ、日常生活中の症状の改善、QOLを高めることが明らかとされ、 ADLの維持、拡大にも有効とされています。
⑩入浴
慢性心不全の場合適切な入浴法を用いることで、臨床症状が改善されるとあります。温度は 40~41℃とし、鎖骨下までの深さの半座位浴、時間は10分以内とされています。
⑪妊娠
心不全を有する場合の妊娠は、程度が強いほど死亡率が高いとされています。胎児については、早期産および子宮内胎児発育不全が多いとされ、死亡率が高いとされています。NYHA心機能分類のIII度以上の女性に対しては妊娠しないようにすすめるとされています。早期に中絶を行うことが推奨され、心不全治療薬の多くは、妊娠中の投与は禁忌とされています。
⑫性生活
性生活に関する問題もまれではないとされています。患者および家族のQOLに影響を及ぼす。β遮断薬などの心不全治療薬の副作用として性機能障害があるとされています。性行為の運動強度は、絶頂期前では2~3 METs、絶頂期では3~4METs、性行為による症状の悪化や突然死の危険性があるとされています。
⑬精神症状
抑うつや不安のなどの合併症は、予後の悪化と関連しているとされています。抑うつ症状は、治療に対する理解や協力、自己管理力の低下を招き、社会的孤立の誘因にもなります。精神症状に見られる、抑うつ、不安などは、病態や身体症状の変化、日常生活での出来事などに影響を受けるため、継続的に評価する必要性があります。
本人と常に適切な関係性を保ち、個人としての人間的な尊重や細やかなコミュニケーションに基づく、受容的な関わりの積み重ねです。その上での精神症状に対する情報提供、メンタルにおける原因の同定やストレスの軽減法、感情コントロールなどのセルフマネジメント能力を高める関わりが必要とされます。重症とされる精神症状に対しては、精神科医や心療内科医の診断や、臨床心理士などのカウンセリングなども考慮すべきとあります。
生理検査アティテュード®からのメッセージ・呼吸苦で横になれない…それでも検査しなければならない 毎日多くの方の検査を担当していた立場から、当然心不全の方の検査も数多く担当させて戴きました。1人の方の検査も当然何種類もの検査が同時に担当医師から依頼されます。1日の中で、同じ方の検査を何種類も行うことがあります。 【移動するにも息が切れる】入院直後は、さまざまな検査指示が出されます。動作が辛いかたの検査はなるべく短時間で、負荷がかからないようにという配慮が求められます。最短時間で、得られる限りの必要な情報を得る方法で検査が遂行されることが求まられることはもちろんのこと、被検者がいちばん楽ポジションを工夫することが求められるのでは無いでしょうか。 〔起座呼吸を知っていますか?〕生理検査室での検査のほとんどが「仰臥位:仰向け」で行います。呼吸機能検査は、座位で行いますが、心臓の関係する検査は、運動負荷試験以外は仰臥位のポジションで行います。 起座呼吸とは、臥位になると呼吸困難が増強し、起座もしくは、半坐位で軽減するという臨床的徴候をいいます。 一般的に、左心系の機能低下、僧帽弁膜症などの左心不全の主要徴候として知られています。左心不全の状態で仰向けになると呼吸苦を生じます。起坐位では、呼吸苦が軽減するために、自ずから起坐位をとろうとするということになります。この、起座呼吸は、左心不全に特異的なものではなく、気管支喘息や肺炎、気管支炎などでもみられます。 被検者の全身状態には、来室時から常に注意をすることが求められます。移動時での呼吸状態や体動時の動作などからも類推することができます。積極的に声をかけて、どのようにしたら負荷が少なく検査を行うことが出来るか準備から検査は始まっています。いや、被検者をお呼びしたときから、情報収集は行われその時からかも知れません。 〔超音波検査用ベッドの導入〕状況がゆるされるならば、超音波検査用のベッドの導入をお勧めします。 ◯得られる効果
◯検査用ベッドは、検者の身体への負担も大幅に軽減されますこれ、すごく大事です。不用意に腰を曲げる姿勢での、検査は、後年必ずと言っていいほど、身体に影響します。多くの医療スタッが腰痛を訴えていることを聞きます。私自身のことでもあるからです。 【1回の来室で複数の検査を実施する】最近では、電子カルテの導入で、ひとりの方の検査指示が「見える化」されているためになかなか便利です。ひとりの人の複数の検査依頼もよくあります。臨機応変に、超音波検査はもちろんのこと、他の生理検査やX線検査など、被検者のスケジュールが見えることで、他部所とのコミュニケーションを蜜に連携することで、受ける側の負担を最小限にすることが、身体への負担も軽減されることになります。日常からの医療チームの良好な関係性がそのまま、受ける側に反映されます。 『医療の質は、コミュニケーションの質にあります』 外来での検査受診も、1日でできるだけ済ませられるような検査体制も積極的に行うことが望まれます。 |
今日のまとめ
- 心不全の原因疾患として、①虚血性心疾患、②高血圧、③弁膜症がトップにあげられます
- 心臓の栄養血管である冠動脈の動脈硬化により心不全の最大の原因、虚血性心疾患が起こります
- 高血圧は、血管への負担による収縮機能障害、しなやかさの消失することで拡張機能障害が生じ心不全を招きます
- 心臓弁膜症は、弁膜の開放不全となる狭窄と閉鎖不全となる逆流の2種類となります。
☆Healthパーソナルセッションブログ読者に特別料金でご提案☆
臨床検査のプロ、メンタルトレーナーのプロが、個人に合った健康アドバイスです!
セッション料金5,000円割引致します。コメント欄に「Blogを読んだ」とお申し出ください。
30年以上、多くの臨床疾患の検査実績を持つ臨床検査技師であり、健康に関する知識を健康管理士、臨床心理学を学び、メンタルスキルNLPトレーナー、心と身体両面から個々に応じた健康アドバイスをいたします。最近運動に関する実践的な知識も学びました。健診結果をぜひご持参ください。そこにある実際のデーターを分析して、実践的な健康アドバイスをいたします。
健診結果の見方がよくわからない、ほんとうに大丈夫なの?、異常値を何とか改善したい、何となく健康に不安がある、運動したいけど時間がないなど、さまざまな健康に関する不安は、日常のストレスからきていることも少なくありません。その原因をしっかりと探し出し、メンタルも合わせて改善していきます。NLPトレーナー、NLPカウンセリング、NLPコーチングのスキルを合わせてみなさまをサポートいたします。
お申込みは ⇨ Healthパーソナルセッション
《THINK YOUR LIFEのセミナー情報》
THINK YOUR LIFE -ミドルエイジとともにside by side-
頭痛の改善から予防まで、なぜを明確にして、実践してみる体験出来るセミナーです。

そしてもうひとつ耳寄りなお知らせです!
HEALTH TALKING ワンコイン500円で参加出来る
〔大崎開催〕 6月15日(金)
〔海老名開催〕5月30日(水)、6月20日(水)
〔横浜開催〕 6月18日(月)
『気軽に健康トーク』の場がスタートいたしました!

本日の引用サイト
- 急性・慢性心不全診療ガイドライン 厚生労働省
<Pure Medical attitude のblog>
関連ブログ
- 循環器を知る §1 心機能を正しく知って身体をいたわる 2018.12.4
- 循環器を知る §2 よく聞きませんか!? 心不全とは? 2018.12.6
- 循環器を知る §3 循環器疾患の原因と発症予防 2017.12.8
- 身近な疾患 生活習慣病 §2 循環器疾患のリスクを知る 2017.6.7
- 将来に影響する生活習慣病 §1 メタボリックシンドローム 2017.6.12
最近のブログ
『心不全を知る』 2018.5.21~
- §1 心機能が低下する心不全とは?
『気になる健康情報』 2018.5.14~2018.5.18
- §1「心の病」労働災害認定とは 2018.5.14
- §2 がんとどう向き合うか? 2018.5.16
- §3 人生100年での向き合うべき課題 2018.5.18
『骨粗しょう症の話』 2018.5.7~5.11
- 骨代謝、骨量が減るとは?! 何か? 2018.5.7
- 骨粗鬆症の症状と原因を理解する 2018.5.9
- まだ若い今だからこそ気にして欲しい 2018.5.11
依存症は特別ではない、アルコール依存症とは? 2018.5.2
『胆のうと胆管』 2018.4.23~2018.4.28
- §1 胆汁の貯蔵庫となる胆のうの機能 2018.4.23
- §2 健診で言われてびっくり!胆のうの良性疾患 2018.4.25
- §3 初期発見がポイント?! 無症状の胆のうがん 2018.4.28
『春の体調を理解する』2018.4.9~4.13
- §1 春バテを科学的に感じる 2018.4.9
- §2 どうして起こるの?春の体調不良 2018.4.11
- §3 気にしてくださいストレスの様子 2018.4.13
「大腸の悩ましい疾患を知る」2018.4.2~2018.4.6
- §1 大腸の機能障害IBSとは? 2018.4.2
- §2 ストレスが原因?炎症性腸疾患 2018.4.4
- §3 便の出血は大腸がん? 2018.4.6
「尿と膀胱の気になるあれこれ」 2018.3.26 ~2018.3.30
- §1 排尿のメカニズム 2018.3.26
- §2 悩ましい排尿トラブル 2018.3.28
- §3 尿路系に発症する疾患 2018.3.30
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声をぜひお聞かせください!お待ちしております!
Pure Medical attitude
生理検査アティテュード®
代表 かたよし純子 Junchan♪ ※自己紹介はこちらから
臨床検査技師/超音波検査士/健康管理士一般指導員/健康管理能力検定1級
THINK YOUR LIFE -ミドルエイジとともに-side by side-
共同代表 Junko Katayoshi
今日も最後までありがとうございました。
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、5 月28日(月)となります。HPイベントはこちらから、Facebookイベントはこちらからどうぞ