『元気の出るJunchanのblog』ご訪問ありがとうございます。医療スタッフのメンタルパートナー かたよし純子です♪
今週は生活習慣病といわれている疾患を知るための1週間、月曜日は、実はいちばん身近な「がん」を取り上げました。生活習慣病の2回目は、「循環器疾患」です。循環器とは、血液を全身に循環させる臓器である心臓や血管のことです。これらが正常に働かなくなる疾患のことを循環器疾患と言います。高血圧、心疾患(心筋梗塞や虚血性心疾患、心不全)、脳血管疾患(脳梗塞・脳出血・くも膜下出血)、動脈瘤などに分類されますが、心疾患は日本における死因の第2位、脳血管疾患は第3位です。今日は、この循環器疾患をみていきましょう。
1.心疾患と脳血管疾患、理解のための3ポイント
1-1 身体の細胞に栄養、エネルギーを送る血液循環と血圧の関係
1-2 動脈硬化と循環器疾患の関係性
1-3 心疾患、脳血管疾患で気をつけたい症状とは
今日のプラスα
2.生活習慣病のさまざまな原因となる動脈硬化の予防法
3.循環器疾患で行われる検査とは?自分や家族の必要な基本情報
1.心疾患と脳血管疾患、理解のための3ポイント
1-1 身体の細胞に栄養、エネルギーを送る血液循環と血圧の関係
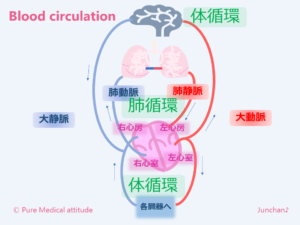
循環器とは、口から摂取した栄養素・酸素などを体内の各部に運び、老廃物を体内の各部から集めて運ぶ器官のことをいい、心臓・血管・リンパ管などのことをいいます。人間の身体は、約60兆個の細胞から成り立つており、それらの細胞へエネルギー源となる、栄養素やエネルギーを作り出すために必要な酸素供給を、血液を介しておこなっています。心臓は血管を介して、全身の細胞に血液を送り出すためのポンプの役割を果たしています。いわば心臓は、血管系の中心になります。心停止=身体の機能停止と言っても過言ではありません。身体の血液循環の仕組みを簡単にまとめてみました。
【体循環】
心臓は、1日に約10万回の収縮と拡張を繰り返し血液を全身に送り出します。肺でガス交換され、酸素が多く含まれるきれいなった血液は、肺静脈から心臓の左心房に入ります。そして、左心房から左心室へ、大動脈から脳と全身の各臓器へ酸素や栄養を心臓を収縮させることで全身に供給しています。心臓が置換することで、栄養素や酸素を届けた血液は、各静脈から大静脈を介して、二酸化炭素を含む血液を、右心房、右心室で受け入れています。この循環を体循環といいます。
心臓から送り出される血液(動脈血)は、酸素を多く含むためやや暗黒色となり、心臓へ戻ってきた血液(静脈血)は、鮮血色をしています。
【肺循環】
心臓にもどった血液は、右心房、右心室から肺動脈を介して肺に送られ肺胞でガス交換されます。また酸素を多く含む血液となり、肺動脈を通って再び心臓の左房に戻ります。この循環を肺循環といいます。
深呼吸をすることにより、肺に新鮮な空気を吸い込むことは、この肺循環の効果を上げ、身体に新鮮な酸素を取り込むことにもなります。腹式呼吸で肺いっぱいに新鮮な空気を吸い込み、数秒息を止めます。この間にちゃんと自分の肺は、ガス交換をしてくれているのです。そして、ゆっくりと息を吐くことでもさらに酸素をとりこみ、心拍(脈)も落ち着いてきます。吐く息に合わせて脈拍は、ゆっくりになるためにより、深呼吸をゆっくりと行うことで、副交感神経が次第に優位になってきます。深呼吸は、とても身体にことなのです。
【血圧とは?】
よく聞きますが、「血圧」説明できますか?心臓から収縮と拡張により、大動脈に送り出される時に、血管壁にかかる圧力です。血液循環(肺循環・体循環)に必要な血液の圧力が「血圧」です。血液が流れる際にかかる血管壁への圧力が血圧となります。
《収縮期血圧 最高血圧》
心臓が収縮する時(収縮期)の圧力、収縮の際にいちばん高い圧力を必要とします。血管の弾性力に作用します。
《拡張期血圧 最低血圧》
全身から血液が戻った状態、心臓が拡張している状態(拡張期)です。大動脈が収縮している状態
《血圧のしくみ》
血圧が高くなる要因として、心拍出量と末梢血管抵抗があります。 血圧=心拍出量×血管抵抗
・心拍出量 心臓が1分間に送り出す血液量
心拍出量は、自律神経で支配されています。交感神経優位な時は、多くの血液を必要とするため、心拍出量は増加しますが、休息状態のときは、心拍出量は低下し、血圧もさがります。また血液中の塩分濃度にも影響します。血中のNa量が増えると、水分を多く必要とし、血中の循環血漿量が増加し、血圧が高くなりやすいです。
・末梢血管抵抗 血管の内腔や弾性力に大きく影響します。
一般的に動脈硬化が起こっている血管は、血管抵抗が高まり、全身の動脈、毛細血管でも起こりえます。
《高血圧》 家庭血圧と診察室血圧
家庭血圧 135/85 mmHg 以上 診察室血圧 140/90 mmHg 以上を高血圧とします。
白衣高血圧ということばがあります。病院で白衣をみると緊張し血圧が上昇してしまうというもの。測定値に差がある場合は、家庭血圧を優先する。(高血圧治療ガイドライン2014)
・本態性高血圧
高血圧の90~95%を占めます。食塩のとりすぎ、お酒の飲み過ぎ、喫煙、ストレスなどの生活習慣要因と加齢や体質などが重なって起きると考えられます。
・二次性高血圧
他の疾患に引き続き起こります。腎性高血圧、内分泌性高血圧、心臓血管性高血圧
高血圧が長く続くと身体にさまざまな影響があります。脳卒中、心臓病、腎障害など重篤な疾患を引き起こします。
《脳血管疾患》
高血圧は、脳の毛細血管も影響を及ぼします。脳血管の動脈硬化による脳梗塞、脳動脈瘤の破裂による脳内出血、くも膜下出血などのリスクにつながります。
《心疾患》
高血圧の影響で、心筋にかかる圧力の影響で心肥大を引き起こします。心臓の栄養血管えある冠動脈の動脈硬化により内腔が狭小化して引き起こされる狭心症や血栓による血管の閉塞は、心筋を壊死させ、心筋梗塞を招き死にいたることもありえます。
《腎疾患》
腎硬化症は、高血圧が原因で腎臓の血管が動脈硬化し、腎臓障害をもたらす疾患です。高血圧が長く続くと、腎臓の糸球体へ血液を送る細動脈に圧力がかかります。血管の細胞が反応し、増殖するために、血管の内腔が狭くなり、細動脈硬化を引き起こします。さらに豊富な血流が必要な糸球体は、血液の流れが悪くなると硬化します。腎機能が低下し(老廃物の濾過ができなくなる)、慢性腎不全に至り、人工透析の対象となります。
《糖尿病との関係性》
糖尿病が長く続くと、網膜や腎臓、神経などにさまざまな合併症をもたらします。高血圧症が合わさることで、さらにそれぞれの症状が悪化し心筋梗塞などの血管障害を引き起こしやすくなります。詳しくは、次回に3回目に説明いたします。
<Blood circulation>
1-2 動脈硬化と循環器疾患の関係性
【動脈硬化とは?】
動脈硬化とは、弾性力が失われて硬くなった状態です。加齢による変化や動脈内にLDLコレステロールがたまり、血管の内腔が狭小化して弾性が失われていく状態を動脈硬化といいます。自覚症状はないが、さまざまな合併症を誘発します。
【動脈硬化の原因】
さまざまな原因があるといわれていますが、生活習慣を見直すことで、発症のリスクを回避することが出来ると考えられます。しかし、危険因子が複数重なると動脈硬化の危険性も高まることを知って予防に気を付けたいところかと思います。そして、全身の動脈で起こるということも知っておいてください。
動脈硬化の危険因子
高血圧 糖尿病 脂質異常症 高尿酸血症 喫煙 運動不足 肥満 ストレス
【部位別動脈硬化の症状】
心臓血管の冠状動脈の動脈硬化
- 狭心症 心筋の栄養血管となる冠状動脈の動脈硬化により、内腔が狭小化し、一過性に栄養供給が滞る。動悸、息切れ、胸痛などの症状がみられる。
- 心筋梗塞 冠状動脈(心臓栄養血管)の動脈硬化による狭窄部位に、血栓が詰まり、血流が停止し、心筋の細胞壊死に至る。重篤な場合は死にいたる
脳血管の動脈硬化
- 脳梗塞 脳動脈の動脈硬化内腔に血栓が詰まることにより発症、脳細胞壊死、壊死部位により、機能障害を発症します。
- 脳内出血 動脈硬化による弾性力低下により、血管の弱い部分に瘤を形成し、破裂にいたると出血します。
腎臓血管の動脈硬化
糸球体、尿のろ過機能低下、尿が作れなくなり、むくみや電解質バランスが崩れ体調不良を引き起こし、機能不全になると、腎不全となり尿毒症を引き起こします。慢性腎不全(CKD)となると、人工透析が必要になってしまいます。
腎臓は、背中側の腰に近い部分に左右に一つずつあり、よくそら豆状の形といわれ、長径、約10cmくらいの臓器です。右側の方がやや位置が下になります。腎臓で作られた尿は、尿管を通って膀胱に蓄えられ、尿道を通って体外に排泄されます。腎臓は、栄養素が代謝されたのちの老廃物の排泄、身体の水分調節を、糸球体を通して行っています。糸球体は、毛細血管の集合体です。動脈硬化により機能不全に陥ると、体内に残された老廃物により尿毒症を引き起こします。腎臓で産生されるホルモンの低下も関与するために心筋梗塞などのリスクも上がります。
〔人工透析とは〕
人工透析とは、腎臓の機能をダイアライザーに代替えしてもらう、体外循環させ人工的に血液をきれいにしてもらうことです。腎不全に陥った場合に尿毒症になるのを防止するために、血液の「老廃物除去」「電解質維持」「水分量維持」を行って貰うことになります。週3回程度医療機関に通院し、約4時間程度、時間拘束を強いられます。身体にとってもかなりのストレスとなります。2014年末現在で、日本に約32万人の透析患者がいるといわれ、いわば国民病ともいわれています。(部分、Wikipediaより抜粋)
1-3 循環器疾患で気をつけたい症状 ~ストレスとの関係性~
【心疾患の症状】
狭心症
動脈硬化や血栓により冠状動脈の血管が狭くなることで、心筋への酸素、栄養補給が不足する心臓の酸欠状態。胸痛、胸の圧迫感などの症状がみられる。
〔労作性狭心症〕
主に階段や運動時などの肉体的な労作時や、興奮状態など精神的なストレスによる。労作時に起こすもので、通常安静状態になることで発作は治まります。
〔安静狭心症〕
睡眠中など安静時に起こる狭心症です。自律神経失調により、冠状動脈の攣縮(動脈の痙攣)による血管の収縮発作で、夜間から早朝が起こしやすい時間帯です。基礎疾患に、動脈のアテローム硬化があります。アテローム硬化とは、コレステロールなどの脂質が血管の内膜にたまった状態です。
心筋梗塞
心筋梗塞は、通常狭心症発作などに引き続いて起こります。疲労や緊張、暴飲暴食、極度の寒暖状態などが誘因となります。前胸部痛、左肩や左背部痛など激しい痛みを伴いますが、無痛の場合も少なくありません。私自身、知らない間に心筋梗塞を起こしていたという症例にもお目にかかっています。特に、糖尿病の合併症として、末梢神経障害がみられる場合など痛みを感じにくくなっているようです。致命傷となりうる心筋梗塞では、一旦壊死した心筋は、再生することはなく慢性心不全となります。
【脳血管疾患】
脳内出血
脳の実質内(大脳・小脳・脳幹)に起きた出血。脳の細動脈の動脈硬化により、高血圧などの負荷に耐えられなくなり、動脈のもろくなった部分(脳動脈瘤)の破裂により出血が起こる。急激な頭痛、めまい、嘔吐、意識障害、痙攣、運動麻痺、感覚障害、呂律(ろれつ)がまわらない言語障害などの、出血部位や量により、さまざまな症状が起こります。
くも膜下出血
脳を覆う3層の髄膜のくも膜と軟膜の間の空間「クモ膜下腔」に出血が生じ、脳脊髄液中に血液が混入した状態をいいます。50歳から60歳で好発し、男性より女性が2倍多いとされています。脳動脈瘤の破裂のよるものがほとんど、喫煙、飲酒、高血圧なども危険因子となります。症状としては、激しい頭痛、吐き気、嘔吐などが特徴ですは、急激な症状以外に数日後に意識がなくなることもあります。
脳梗塞
脳動脈の内腔が、血栓により詰まることにより脳細胞が酸素不足となり壊死にいたります。生活習慣病といわれる、高血圧、糖尿病、脂質異常症、など、喫煙、飲酒、加齢、肥満、ストレスなども脳梗塞のリスクを高めます。梗塞を起こした部位により、症状はさまざまです。片側のマヒ、呂律がまわらない、真っ直ぐに歩けないなども症状のひとつです。一過性の発作「一過性脳虚血発作」として起こることもあり、日常の注意も必要です。
〔アテローム血栓性脳梗塞〕
動脈硬化により太い血管が血栓で詰まるタイプです。血中のLDLコレステロールなどにより、アテローム(粥腫:じゅくしゅ)が血管壁に付着し、粥状の隆起(プラーク)を引き起こします。この粥状動脈硬化は、血液の流れを阻害し、血管壁を傷つけこの修復のために血栓を作ります。この血栓が血管を詰まられて梗塞を引き起こします。半身麻痺や、感覚障害、めまい、言語障害などの症状がみられます。多くが、高血圧、糖尿病、脂質異常症などの生活習慣病が原因といわれています。
〔脳塞栓・心原性脳塞栓症〕
心臓弁膜症や心筋梗塞などの心疾患による血栓が塞栓原因となり発症します。比較的太い血管が閉塞されるために広範囲の障害が突然起こり、意識障害など重症発作となります。
〔ラクナ梗塞〕
脳の深部にある細い血管の動脈硬化により小さな梗塞を起こします。障害を起こす範囲が小さく、症状がはっきりとしない場合もあります。致命傷とはなりにくいですが、認知症などの原因につながります。
循環器疾患の中にはうつ病を発症している人も少なくないという報告もあります。うつ病になると循環器疾患の再発や予後によくない影響があると報告され、注目されている課題です。
生活習慣の改善による予防だけでなく、治療が長期化し患者の生活への影響も大きいことから、生活の質(QOL)の向上も重要視されるようになっています。うつ病の疾患患者は、薬の服用を守れない、運動困難などでさらに生活習慣が悪化するリスクが高まることから、予後がよくないといわれています。抑うつ状態になると、リハビリへの意欲の低下もみられますので注意が必要です。
抑うつ症状やうつ病を見つける評価方法はいろいろありますが、脳血管疾患の場合、障害を受けた部位によっては認知機能が低下したり、言語的なコミュニケーションが困難になったりするため、抑うつ症状の評価が難しい場合があります。さらにコミュニケーションの低下から孤立し、抑うつ状態が加速される悪循環に陥りやすくなります。うつ病を早期に発見し、適切な治療を受けることが重要です。
早期にうつ病のサインに気がつくことが重要になります。一般的に、物事に対して興味がなくなって楽しめなくなり、気分が落ち込み憂うつになり、絶望的な気持ちになることなどがサインといわれています。(一部、e-ヘルスネット 厚生労働省健康情報サイトより抜粋)
2.生活習慣病のさまざまな原因となる動脈硬化の予防法
高血圧や脂質異常などの基礎疾患をまず認知することが必須です。そして生活習慣の改善です。
【食生活】
先週のブログでもお伝えした、規則正しい食事と栄養バランスです。朝食をきちんと摂取し、体内時計を上手く使うことです。食事時間を改善するだけでも効果があります。過食や偏食にも気をつけましょう。
- 食べ過ぎない、アルコールを飲み過ぎない
- 動物性脂質は控えめに
- 魚・食物繊維を多くとる
- 炭水化物・食塩も適量
※ 糖質ダイエットも栄養バランスを考えること。動物性脂質も適量必要です
【運動習慣】
適度な運動を心掛けること。血管を刺激し、動脈硬化の危険因子となる高血圧や、糖尿病、脂質異常症の予防に繋がります。負担の少ない有酸素運動(ウォーキング、水泳、ジョギングなど)が効果的です。車通勤から電車通勤にすることや、駅の階段は、エスカレーターではなく、階段を利用する、職場でもエレベーターより階段を使う、一駅歩くなど手軽にできることは考えればいろいろあります。日常の心がけ次第で運動習慣を意識していきましょう。
【その他】
病院に行くと、高血圧や脂質異常に対して、投薬がされますが、薬を飲みながら上記の食事や運動に配慮しないのはいかがなものでしょうか。日常生活の改善がいちばんの治療や予防です。「生活習慣病」といわれている病、今までの生活習慣で罹った病ですから、生活習慣の改善が最高の治療法、予防方法なのではないでしょうか。
3.循環器疾患で行われる検査とは?自分や家族の必要な基本情報
私は、総合病院の生理検査室スタッフとして長年臨床検査技師として勤務してきました。生理検査室ではさまざまな循環器関連の検査をおこないます。一番馴染み深いものが、心電図室ともよく言われる「心電図12誘導」です。誰でも健康診断や、学校の健診でも受けたことがある検査ではないでしょうか。
心電図12誘導
不整脈、虚血性心疾患などのふるいわけに手軽に検査されています。
負荷心電図
マスター負荷、トレッドミル負荷心電図、エルゴメーター負荷心電図など
ホルター心電図
24時間心電図 日常生活での心臓の様子(脈、不整脈、虚血性変化の有無など)
心臓超音波検査(心エコー)
超音波で心筋の動きや厚さを観察や、弁の状態、逆流など心機能評価
ABI/PWV
上肢・下肢(両手両足)同時に血圧を測定します。閉塞性動脈硬化症(ASO)の診断、血管の弾性力がわかります。よく言われる血管年齢の測定です。
呼吸機能検査
肺循環を担う呼吸機能検査、肺活量、努力性肺活量、残気量(肺に残っている量)肺拡散能DLCO(肺のガス交換能力をみる)
心臓CT検査
CTスキャンの診断装置の開発により、心臓CTも身近な検査になってきました。
冠動脈造影(心臓カテーテル)
冠状動脈の血管造影で狭窄の有無などをみる
呼吸機能検査までが非侵襲性の検査で、病院でも手軽に行われている検査です。負荷心電図は、心臓に負荷をかけるために、医師が付きそうことが原則です。負荷の度合いは、年齢、性別、身長、体重によって決められています。これ以外にも生理検査室では、その他の超音波検査、脳波や聴力検査、筋電図検査などさまざまな検査を行っています。
生理検査室の担当技師からのお願いです!
生理検査の基準値は、体表面積などから算出している検査が多いのです。身体の大きさは、人それぞれ個性です、異なります。基準値も人それぞれに異なることが当たり前なのです。日常的に行われている、生理検査では、心電図12誘導以外は、必ず聞かれます。
病院受診の際は、自分自身や家族に付き添う場合は、事前に身長・体重を知っておくと良いです。身長・体重は、病院受診の際の基本となります。小児科の受診の際、投薬には、体重を必ず聞かれますよね。生理検査の基準は、体表面積が基準となっている場合が多く、必ずお聞きする身体の基本情報です。日常から、自分や家族の基本情報の1つとして、身長・体重は知っておいて欲しい情報の1つです。
特に、体重は、自分の健康管理のバロメーターになります。健康診断でも必ず計測されます。病院での体重詐称は、基準値が変わってしまいますので、自重してくださいね(^_^)
今日のまとめ
- 血管にやさしい生活習慣が循環器疾患のリスクを下げる
- 循環器疾患は、こころにも大きく影響する
- 循環器にやさしい血圧管理を。減塩、ストレスマネジメントも必要です。
今週のblog
『身近な疾患 生活習慣病』
- §1 死因の第1位の「がん」を知る 2017.6.5
<関連blog>
『健康を考える』
- §1 自分の健康を意識していますか 2017.5.29
- §2 よく聞くけど生活習慣病とは 2017.5.31
- §3 毎日、健康生活を過ごすためのポイント 2017.6.2
<関連サイト>
- 尿毒症 Wikipedia
- 人工透析 Wikipedia
- 循環器疾患とこころ e-ヘルスネット 厚生労働省健康情報サイト
※ご意見・ご質問は、こちらからお気軽にどうぞ
みなさまのお声を楽しみにしております。
今日も最後までありがとうございました。
Pure Medical attitude かたよし純子 Junchan♪
※自己紹介はこちらから
☆個人セッション特別料金でご提案☆
このblogをお読みいただきましたみなさまへ「5,000円キャッシュバック致します。」コメント欄に「ブログのご感想」お書きください。本日ご紹介しましたワークやその他のNLPやヒプノセラピーを用いたパーソナルセッションをいたします。健診データーからの適切な生活習慣のご相談や、悪習慣の手放すワークでもお受けいたします。
☆このブログに関するご質問、その他お問い合わせはこちらから☆
☆アンコモンセラピー読書会☆
毎月、大崎ゲートシティ スターバックスコーヒーで開催しています。ミルトン・エリクソンの戦略的手法を紹介されている名書「アンコモンセラピー」この読書会を毎月開催しています。次回は、6月30日(金)19~20時、アンコモンセラピー読書会(Facebook)または、HPでメッセージをお寄せください






